Диагностика
При обследовании пациентов с печеночно-клеточным раком в лабораторных анализах определяется гипохромная анемия, лейкоцитоз с нейтрофильным сдвигом, резко увеличенная СОЭ. При оценке печеночных проб выявляется повышение активности щелочной фосфатазы, ГГТ. Важным диагностическим критерием является увеличение уровня альфа-фетопротеина в крови пациентов с патологией печени выше 400 нг/мл (уровень данного вещества коррелирует с размерами опухолевого образования). Анализ на альфа-фетопротеин в сочетании с УЗИ печени проводится каждые полгода для оценки течения патологии, эффективности лечения и прогноза.
УЗИ органов брюшной полости служит высокоинформативным методом, позволяет обнаружить узловые образования, предположить их злокачественный характер, оценить изменения паренхимы органа. КТ и МРТ печени назначаются врачом-онкологом для детальной визуализации образования с определением размеров, степени распространенности процесса, прорастания опухоли в систему воротной вены, печеночные протоки или соседние органы. Обязательный метод диагностики — пункционная биопсия печени с проведением гистологического исследования тканей и определением типа опухоли и степени дифференциации.
Критериями верификации диагноза гепатоцеллюлярной карциномы являются характерные гистологические признаки, совпадение результатов двух неинвазивных методов исследования (УЗИ и КТ или МРТ печени) и повышение альфа-фетопротеина более 400 нг/мл. Дифференциальная диагностика проводится с метастатическим поражением печени.
Профилактика
Чтобы снизить риск развития опухоли, необходимо:
- исключить употребление алкогольных крепких напитков и курение табака;
- ввести в рацион большое количество овощей – белокочанной, брюссельской капусты, брокколи;
- не злоупотреблять кофе;
- употреблять теплые, а не горячие напитки и еду.
Осложнения рака пищевода и его лечения
Основное осложнение рака пищевода – это похудание, возникающее в результате прогрессирующей дисфагии. Также могут возникать различные алиментарные расстройства (алиментарная дистрофия, гиповитаминоз) как следствие недостаточности питания. Злокачественная опухоль может осложняться присоединением бактериальной инфекции. Помимо этого, опухоль может изъязвляться и кровоточить.
Химиотерапия зачастую сопровождается выраженными побочными эффектами: облысение (алопеция), тошнота и рвота, диарея, общая слабость, головные боли. Пациенты, которым проводилась фотодинамическая терапия, должны избегать прямых солнечных лучей в ближайшие месяцы, поскольку их кожа приобретает особую чувствительность к свету.
Классификация и стадии развития рака пищевода
По Международной гистологической классификации 2019 года, рак пищевода делят на:
Обычно тяжесть и длительность болезни зависит не от типа опухоли, а от различных факторов, например индивидуальных особенностей пациента, стадии, на которой был найден рак, качества медицинской помощи и т.
Единственная информация, по которой можно делать однозначные прогнозы, это степень дифференцировки. Высокодифференцированный рак — самый благоприятный по исходу, так как его клетки очень похожи на здоровых предшественников, низкодифференцированный — самый плохой, так как его клетки быстро делятся и хуже отвечают на терапию, также до сих пор не существует конкретного метода лечения для этого вида рака.
Стадирование рака пищевода происходит согласно общепринятой системе «TNM»:
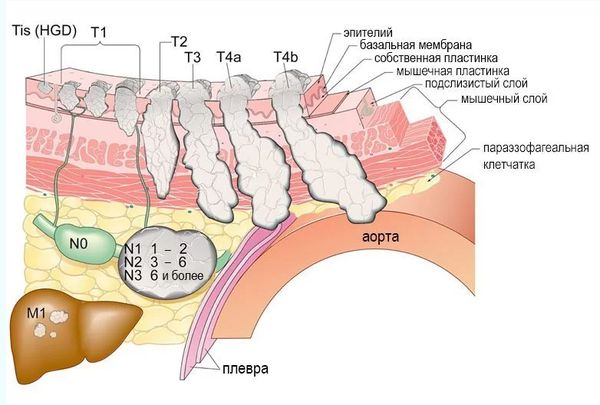
В зависимости от соотношения показателей T, N и M определяют четыре стадии рака пищевода:
- стадия I — опухоль, которая прорастает не глубже подслизистого слоя, лимфатические узлы не задействованы в онкологическом процессе, отдалённых метастазов нет;
- стадия II — опухоль, которая прорастает глубже, вплоть до внешней оболочки органа, но при этом не поражает соседние органы и структуры, лимфатические узлы по-прежнему не задействованы, отдалённых метастазов нет;
- стадия III — опухоль также прорастает во внешнюю оболочку органа и вовлекает в процесс от 3 до 6 близлежащих лимфатических узлов;
Местонахождение опухоли практически не влияет на симптомы, основные различия возникают при появлении осложнений или прогрессировании болезни.
Виды онкопатологии
Самый распространенный первичный рак — гепатоцеллюлярная карцинома (ГЦК), которая формируется при мутации печеночных клеток (гепатоцитов). К более редким формам болезни относятся:
- холангиоцеллюлярный рак (холангиокарцинома, ХК) — новообразование из клеток внутрипеченочных желчных протоков;
- смешанная гепатохолангиокарцома;
- фиброламеллярная карцинома (ФЛК).
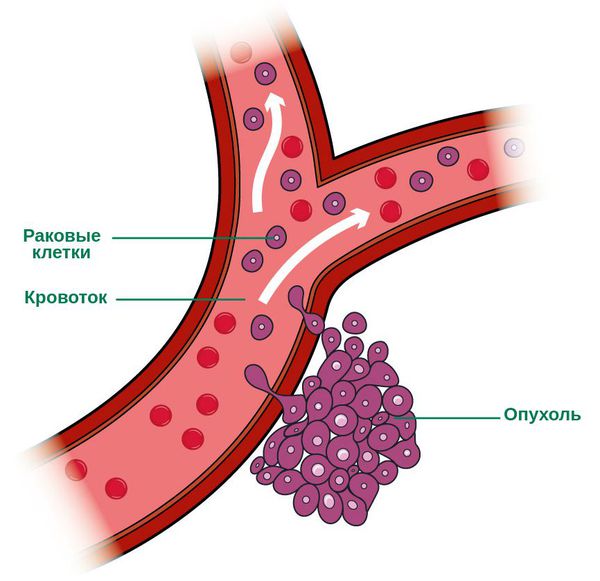
Вторичный рак встречается чаще, чем первичная онкопатология печени. Около ⅓ всех злокачественных образований могут давать метастазы в печень, что связано с хорошим кровоснабжением органа. Наиболее часто метастатические новообразования возникают как осложнение опухолей органов живота, кровь от которых по системе воротной вены протекает через печеночную паренхиму. В России более 100 тысяч человек имеют диагноз метастатический рак печени.
Метастатический рак характеризуется множественными опухолевыми образованиями и, как следствие, вовлечением в патологический процесс значительного объема паренхимы. Признаки тотального поражения регистрируется в 75 % наблюдений, единичные метастазы — в 16 %, а солитарные — всего у 9 % больных. Отмечено, что при множественных метастазах средняя продолжительность жизни больных уменьшается в 1,4 раза.
Онкология
- Гемангиома век («вишневая» гемангиома)
- Врожденная капиллярная гемангиома век: хирургическое удаление
- Врожденная капиллярная гемангиома век: глубокий тип, регресс
- Врожденная капиллярная гемангиома век: поверхностный тип, регресс
- Врожденная капиллярная гемангиома век: глубокий тип
Вопросы и ответы
Сколько живут с раком пищевода?
При отсутствии медицинской помощи срок жизни больного составляет не более 5-9 месяцев с момента обнаружения опухоли. Даже в самых запущенных случаях продолжительность жизни в результате грамотного лечения увеличивается до нескольких лет, а при раннем выявлении болезни шансы на полное излечение составляют от 85 до 100%.
Как выглядит рак пищевода?
При раке пищевода явные изменения внешности больного отсутствуют даже на поздней стадии. Самостоятельно определить это заболевание невозможно, так как требуются специальные лабораторные анализы и диагностические исследования. При появлении подозрений на наличие рака необходимо как можно скорее обратиться к онкологу для осмотра и проведения квалифицированной диагностики.
Лечится ли рак пищевода?
Чем раньше обнаружена опухоль, тем выше шансы на полное излечение, поэтому при малейших недомоганиях следует посещать гастроэнтеролога или онколога. Это особенно важно для людей, входящих в группу риска. Чтобы не допустить перехода заболевания в неоперабельную стадию, следует ежегодно проходить скрининговое обследование.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи). Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Лечение рака пищевода
Основным методом лечения рака пищевода является субтотальная резекция — удаление части пищевода с её заменой на стебель желудка или сегмент толстой кишки. Пациенту также удаляют лимфатические узлы в грудной области со стороны брюшной полости и сбоку от грудной клетки.
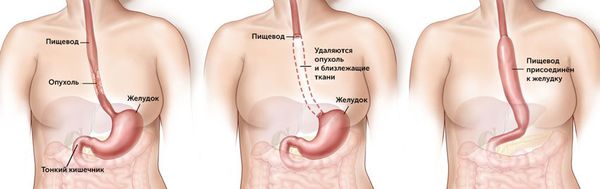
Другие методы лечения используют только тогда, когда субтотальную резекцию нельзя провести по каким-то причинам.
Объём хирургического вмешательства и тактика лечения зависят от ситуации:
- эндоскопическая резекция (удаление слизистой оболочки, иногда с рассечением подслизистого слоя) — если опухоль нашли вовремя и она не проросла в слизистую оболочку, без угрозы метастазирования и дальнейшего прорастания;
- операция без химиолучевой терапии — если опухоль проросла в собственную мышечную оболочку (I и II стадия), при этом её размер менее 3 см, лимфатическая система не поражена и отмечается низкая степень злокачественности;
- операция с химио- или химиолучевой терапией (в зависимости от гистологического типа опухоли) — если опухоль слишком большая (свыше 3 см) или проросла во внешнюю оболочку органа (II и III стадия), в процесс вовлечены лимфатические сосуды и отмечается высокая степень злокачественности, при этом терапия может проводиться до операции, чтобы уменьшить объём вмешательства, и после, чтобы уничтожить опухолевые клетки, которые могли остаться в организме;
- паллиативное лечение (включает химио-, химиоиммунную, симптоматическую терапию и самостоятельное лучевое лечение) — проводится при отдалённых метастазах (IV стадии), направлено на увеличение продолжительности жизни, позволяет разрушить часть опухоли, чтобы уменьшить стеноз пищевода и ослабить основную симптоматику (боль, тошноту, рвоту, инфекционные и сердечно-сосудистые осложнения); самостоятельное лучевое лечение малоэффективно из-за плохого кровоснабжения пищевода и проводится редко (только если другие методы лечения не помогли).
В случае местного рецидива болезни врач проводит повторную операцию и/или назначает химиолучевую терапию (если ранее её не проводили).
Диета при раке пищевода
В этом случае речь идёт не о противопоказаниях для определённых продуктов, а о том, что человек истощён физически или не может принимать пищу из-за стеноза пищевода.
Диету назначают из расчёта поступления белка 1 г/кг в сутки и энергии 20−30 ккал/кг в сутки. Иногда используют специальные лечебные смеси с высоким содержанием белка и энергии по 2−3 порции в сутки, при этом питательные вещества всасываются через слизистую оболочку желудка и кишечника.
Таргетная терапия
Обычно прогноз для онкобольных оценивают по показателю пятилетней выживаемости — проценту пациентов, которые продолжают жить в течение пяти лет с момента постановки диагноза.
Средняя пятилетняя выживаемость при раке желудка составляет 31 %. Она зависит от того, как рано диагностирована злокачественная опухоль:
Главные меры профилактики рака желудка:
- своевременная диагностика и лечение инфекции H. Pylori;
- изменение рациона питания — употребление в пищу большого количества овощей, фруктов, ограничение соли.
Патогенез рака желудка
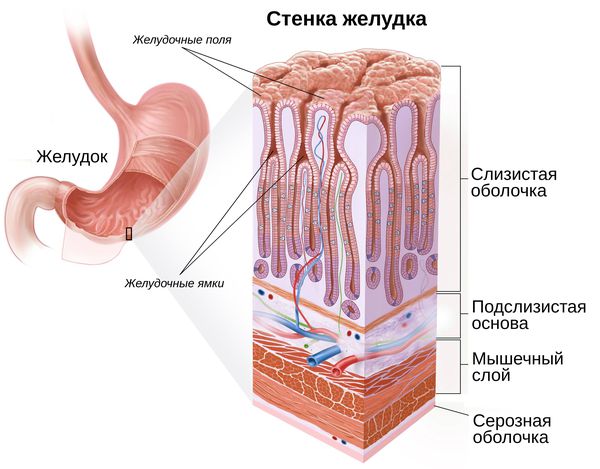
Далее возникает кишечная метаплазия — перерождение ткани. Клетки слизистой оболочки желудка изменяются, и она начинает напоминать слизистую тонкого, а затем толстого кишечника. Это уже предраковое состояние.
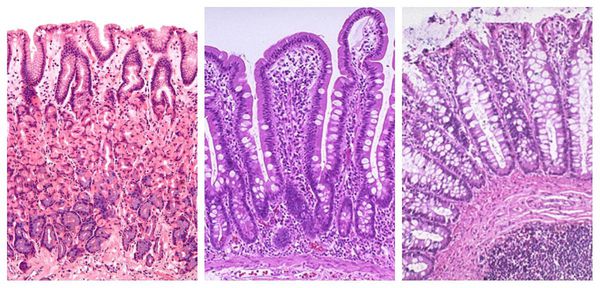
Выделяют три степени дисплазии слизистой желудка: лёгкую умеренную и тяжёлую. Две первые степени обратимы. Третья степень характеризуется стойкими изменениями, по сути её уже можно рассматривать как злокачественную опухоль.
К фоновым заболеваниям, при которых обычно развивается рак желудка, относятся:
- хронический атрофический гиперпластический гастрит, аутоиммунный метапластический атрофический гастрит;
- пернициозная анемия;
- перенесённая операция, во время которой была удалена часть желудка;
- аденоматозные полипы;
Классификация и стадии развития рака желудка
Согласно классификации 2010 года, выделяют четыре основных гистологических типа рака желудка:
- Тубулярные аденокарциномы — наиболее распространённый тип рака. Они выглядят, как полипы или «грибы» на ножке. Под микроскопом в опухоли видны канальцы разных размеров, в которых может находиться слизь.
- Папиллярные карциномы — также довольно распространённый тип опухоли. Как правило, они развиваются в верхнем отделе желудка у пожилых людей. Эти опухоли часто распространяются в лимфоузлы и метастазируют в печень.
- Муцинозные аденокарциномы — составляют около 10 % всех случаев рака желудка. Микроскопически они выглядят, как желе из слизи, в котором находятся опухолевые клетки.
Стадирование рака
TT0Первичная опухоль отсутствуетTisРак на месте — опухоль, которая находится в слизистой оболочкеи не распространяется глубжеT1Опухоль, которая прорастает вглубь, но не достигает мышечногослоя стенки желудкаT2Прорастание опухоли в мышечный слойT3Опухоль, которая прорастает через всю толщу стенки органа,но не проникает в висцеральную брюшину — тонкую оболочкуиз соединительной ткани, покрывающую желудокT4aОпухоль прорастает в висцеральную брюшинуT4bОпухоль прорастает в соседние органыNN0Опухолевых очагов в регионарных лимфоузлах нетN1Поражены 1–2 лимфоузлаN2Поражены 3–6 лимфоузловN3Поражено 7 и более регионарных лимфоузловMM0Отдалённых метастаз нетM1Отдалённые метастазы обнаружены
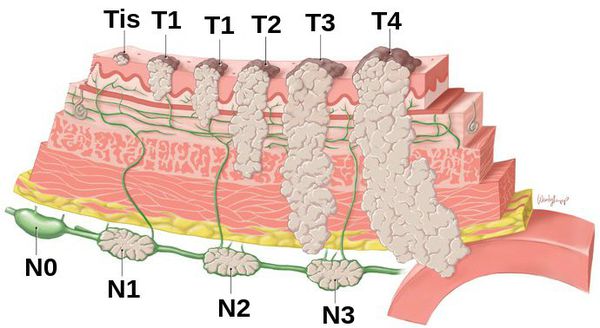
В зависимости от сочетания показателей T, N и M, выделяют четыре стадии рака желудка. В общих чертах их можно охарактеризовать следующим образом:
- Стадия I: опухоль, которая прорастает не глубже мышечного слоя и может распространяться в 1-2 ближайших лимфоузла.
- Стадия II: опухоль, которая прорастает глубже, вплоть до висцеральной брюшины, или распространяется на большее количество ближайших лимфоузлов.
- Стадия III: опухоль, которая прорастает в висцеральную брюшину, соседние органы, или поражает больше лимфоузлов, чем в предыдущих стадиях.
Диагностика и лечение рака пищевода в Москве
При появлении признаков рака пищевода обратитесь в клинику «Медицина» и пройдите диагностику на современном высокоинформативном медицинском оборудовании. Консультации и последующее лечение ведут онкологи и гастроэнтерологи высшей категории с многолетним опытом лечения болезней пищевода, в том числе онкопатологий. Лаборатория клиники выполняет все виды анализов, необходимость в которых возникает в процессе лечения. В стационарном отделении созданы все условия для комфортного пребывания во время лечебного и реабилитационного периода.
Прогноз при раке пищевода
Излечение рака пищевода возможно на ранних стадиях, когда злокачественный процесс ограничен стенкой пищевода. В таких случаях хирургическое иссечение опухоли в сочетании с радио-лучевой терапией дает весьма положительный эффект, есть все шансы к полному выздоровлению. Когда рак обнаружен уже на стадии метастазирования и опухоль прорастает в глубокие слои, прогноз неблагоприятный, полное излечение, как правило, невозможно.
Патогенез рака пищевода
После повреждения пищевода нарушается восстановление клеток эпителия слизистой. Это приводит к их замещению на клетки слизистой кишечника, ороговению слизистой и перерождению клеток пищевода в злокачественные. Такие аномальные клетки начинают бесконтрольно делиться, что увеличивает объём ткани и сужает просвет пищевода.
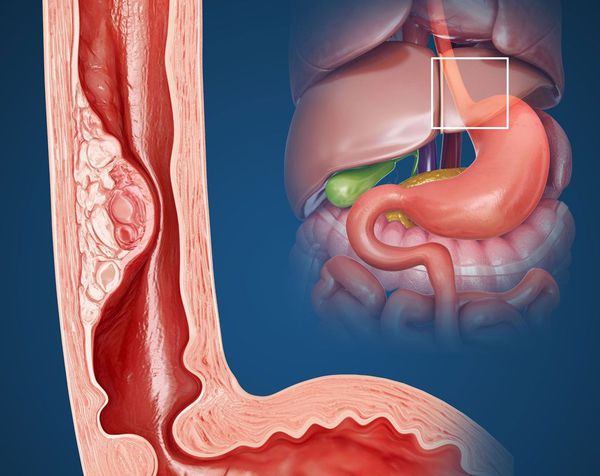
Иногда на более поздних этапах опухоль может распадаться, что незначительно увеличивает проходимость пищевода на какое-то время, при этом в соседние органы и ткани могут проникать язвы (например, в средостение, желудок, плевру, трахею, гортань, лёгкие, блуждающие и возвратные гортанные нервы, магистральные сосуды, перикард и сердце).
В зависимости от органа, куда проникла язва, ситуация может осложняться другими патологиями, например аспирационной пневмонией, эмпиемой плевры, гангреной или абсцессом лёгкого, гнойным медиастинитом (воспалением средостения), пищеводно-трахеальными свищами и т.
Метастазы рака пищевода могут перемещаться несколькими путями:
- гематогенным — кровь из очага переносит метастазы в печень, почки, надпочечники и лёгкие;
- лимфогенным — основной путь, при котором раковые клетки переносит ток лимфы по лимфатическим сосудам в близлежащие лимфоузлы (средостенные, чревные, желудочные и левые надключичные).
Лечение рака желудка
Тактика лечения рака желудка в первую очередь зависит от его стадии, общего состояния здоровья пациента и наличия сопутствующих заболеваний.
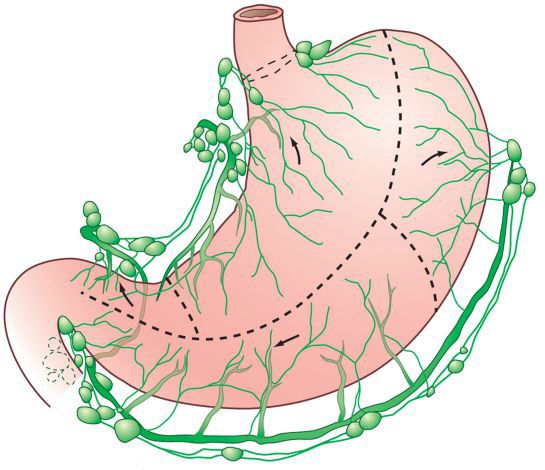
Радикальный метод лечения рака желудка — удаление опухоли. Существуют разные виды операций. Выбор зависит от того, на какой стадии диагностировано заболевание и какая часть желудка поражена. Радикальное хирургическое вмешательство возможно, если соблюдаются три условия:
- рак желудка резектабелен, т. е. его действительно можно удалить;
- нет отдалённых метастазов;
В остальных случаях выполняют один из следующих вариантов операции:
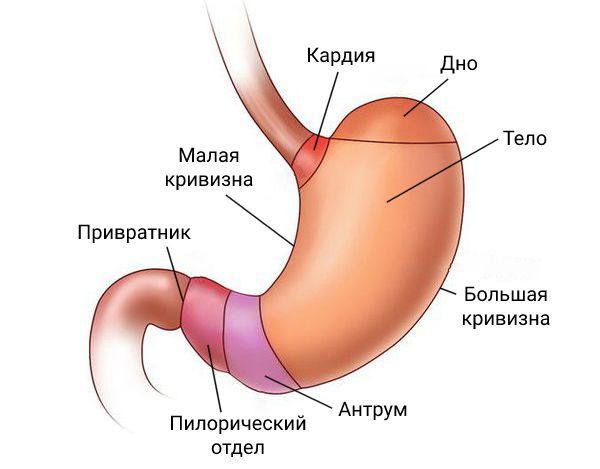
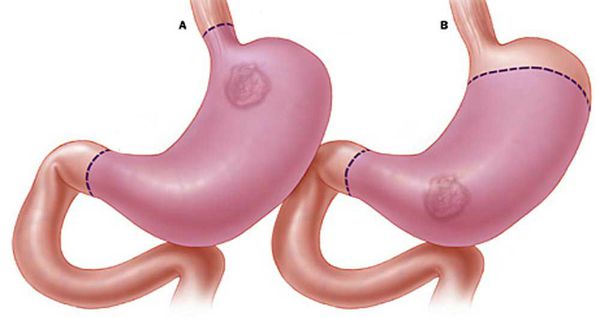
- Дистальная субтотальная резекция желудка — удаление желудка, при котором остаётся лишь 2-3 см его верхней части. Проводится при злокачественных опухолях в нижней части органа — антральном отделе.
- Проксимальная субтотальная резекция — удаление верхней части желудка вместе со сфинктером, который разделяет пищевод и желудок. Показана при поражении данного сфинктера и небольших опухолях в верхней части желудка.
- Гастрэктомию — полное (тотальное) удаление желудка — выполняют во всех остальных случаях.
При неоперабельных опухолях прибегают к паллиативным операциям. Они помогают контролировать течение заболевания, купировать некоторые симптомы и справиться с осложнениями:
- Если опухоль блокирует нижнюю часть желудка, проводят шунтирование: между желудком и тонкой кишкой создают искусственное отверстие — обходной путь для пищи.
- У людей, которые не могут перенести операцию, для борьбы с кровотечением и стенозом прибегают к эндоскопической аблации: опухолевую ткань разрушают с помощью лазера.
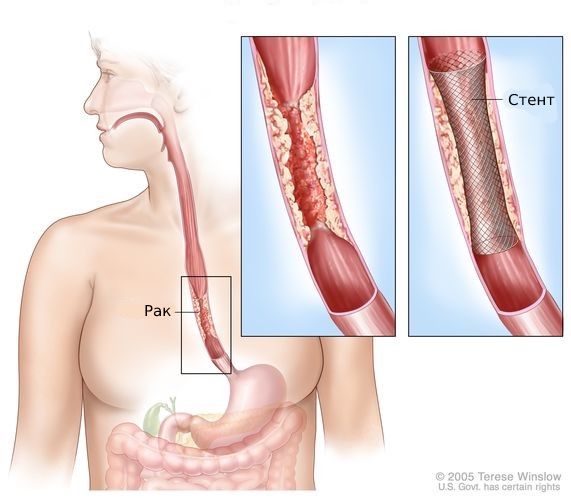
- Стентирование позволяет устранить опухолевый стеноз. Стент — короткую трубку с сетчатой стенкой из металла или пластика — устанавливают в месте сужения. Он обеспечивает нормальную проходимость органа.
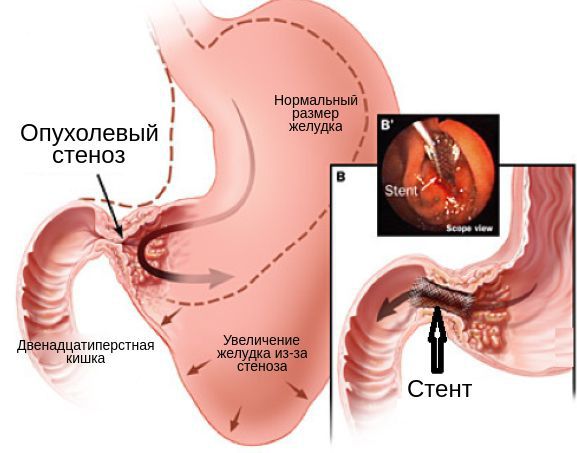
Осложнения рака пищевода принято объединять в четыре обширные группы:
- Раковое и алиментарное истощение. При прогрессировании болезни просвет пищевода сдавливается и иногда полностью закупоривается. Пациент не может принимать пищу, что приводит к потере веса, истощению, а в некоторых случаях и к смерти.
- Кровотечение из изъязвлённой опухоли и повреждённых сосудов — ухудшение основной симптоматики, чёрный, иногда дёгтеобразный, стул в зависимости от объёма кровопотери.
- Перфорация пищевода (сквозное изъязвление) и воспаление средостения (медиастенит). Достигнув определённого развития, на опухоли появляются язвы и она начинает разрушаться вместе со стенкой пищевода. Продукты распада, иногда с присоединением инфекции, попадают в средостение, после чего оно воспаляется. Среди симптомов выделяют сильную боль в груди, одышку и лихорадку.
При схожих симптомах необходимо немедленно посетить терапевта по месту жительства и подробно описать жалобы. Врач назначит необходимое дообследование и консультацию профильного специалиста.
ОБСУЖДЕНИЕ
В нашем клиническом наблюдении у пациентки с момента появления первых жалоб до установления диагноза прошло около 3 лет. При этом объемное образование в области шейки мочевого пузыря выявлялось при МРТ уже в 2017 году (за год до ТУР-биопсии и резекции уретры), но трактовалось как «гландулярный цистит». Однако, несмотря на долгий путь к постановке диагноза и лечению, у пациентки был выявлен рак уретры в стадии Т1.
Эффективных методов профилактики рака уретры не существует.
Тактика лечения рака пищевода зависит от его локализации, размера, степени инфильтрации стенки пищевода и окружающих тканей опухолью, наличием или отсутствием метастазов в лимфоузлах и других органах, общего состояния организма. Как правило, в выборе терапии принимает участие несколько специалистов: гастроэнтеролог, онколог, хирург, специалист по лучевой терапии (радиолог). В большинстве случаев комбинируют все три основных методики лечения злокачественных новообразований: хирургическое удаление опухоли и пораженных тканей, радио-лучевая терапия и химиотерапия.
Хирургическое лечение рака пищевода заключается в резекции части пищевода с опухолью и прилежащими тканями, удаление располагающихся рядом лимфатических узлов. После чего оставшийся участок пищевода соединяют с желудком. При этом для пластики пищевода могут использовать как ткань самого желудка, так и кишечную трубку. Если опухоль не подлежит полному удалению, то ее иссекают частично, чтобы освободить просвет пищевода.
В послеоперационном периоде пациенты питаются парентерально, пока не восстановится возможность употреблять пищу обычным способом. Для предупреждения развития инфекции в послеоперационном периоде больным назначают антибиотикотерапию. Для уничтожения оставшихся злокачественных клеток дополнительно возможно проведение курса лучевой терапии.
Лучевая противораковая терапия заключается в облучении пораженного участка тела рентгеновским излучением высокой интенсивности. Существует внешняя радиационная терапия (облучение проводят из внешнего источника в область проекции облучаемого органа) и внутренняя радиотерапия (облучение введенными в организм радиоактивными имплантантами). Нередко лучевая терапия становится методикой выбора при невозможности осуществления хирургического удаления опухоли.
Химиотерапия при раке пищевода применяется в качестве вспомогательного метода подавления активности раковых клеток. Химиотерапию проводят с помощью сильных цитотоксических препаратов. Больным, которым невозможно произвести хирургическую коррекцию просвета пищевода, с целью облегчения глотания показана фотодинамическая терапия. Эта методика заключается в ведении в опухолевую ткань светочувствительного вещества, после чего воздействуют на рак лазером, разрушая его. Однако добиться с помощью этой методики полного уничтожения злокачественного образования нельзя – это паллиативная терапия. По окончании курса противоопухолевого лечения все больные обязательно находятся на онкологическом учете и регулярно проходят комплексное обследование.
Диагностика рака пищевода
Такой диагноз устанавливают на основании данных анамнеза, патолого-анатомического исследования материала, физикального и инструментального обследования.
Сбор анамнеза и осмотр
При подозрении на рак пищевода врач не только уточняет жалобы самого пациента, но и собирает данные о болезни внутри семьи, чтобы определить факторы риска и проанализировать необходимость дообследования родственников.
Главный специфический симптом болезни — это дисфагия. При предъявлении этой жалобы пациента срочно отправляют на фиброэзофагогастродуоденоскопию (ФГДС) и далее к онкологу.
Пациент также сдаёт развёрнутый клинический и расширенный биохимический анализ крови, общий анализ мочи и анализ на свёртываемость крови (коагулограмму).
Патолого-анатомическое исследование
Также исследование проводят после операции, чтобы определить, удалось ли полностью удалить опухоль. Биопсию не делают только в том случае, когда она противопоказана, например значимым фактором является риск кровотечения.
Инструментальная диагностика
При подозрении на рак пищевода пациент проходит:
- фиброгастроэзофагодуоденоскопию — позволяет непосредственно увидеть опухоль, взять биопсию, оценить риск осложнений;
- эндосонографию — помогает оценить глубину поражения стенки пищевода;
- компьютерную томографию органов грудной клетки и брюшной полости с контрастным усилением — применяют, чтобы оценить состояние опухоли и определить наличие метастазов;
- МРТ брюшной полости и малого таза — назначают в зависимости от местонахождения опухоли, тех обследований, которые пациент проходил ранее, и отсутствия противопоказаний, среди которых металлические импланты, избыточный вес, клаустрофобия и т. д.;
- МСКТ грудной клетки — не имеет противопоказаний, как МРТ, но запрещён людям с аллергической реакцией на контраст;
- рентгеноскопию пищевода — позволяет оценить распространённость опухолевого процесса и оценить скорость проходимости пищи через зону опухолевого роста;
- ультразвуковое исследование — необходимо для обследования лимфатических узлов, окружающих опухоль, и биопсии всех подозрительных очагов, в том числе вовлечённых лимфатических узлов;
- ПЭТ-КТ всего тела с 18F-ФДГ (фтордезоксиглюкозой) — помогает определить наличие очагов опухолевой активности в любой точке организма, метод незаменим в поиске отдалённых метастазов, заменяет собой КТ, МРТ и УЗИ;
При раке пищевода прогноз крайне индивидуален, но есть определённые закономерности. Важное значение имеет стадия, на которой обнаружили рак. Если онкологический процесс нашли на поздних стадиях, болезнь плохо поддаётся лечению. В этом случае средняя продолжительность жизни пациента составляет 5−7 месяцев, при хорошем ответе на терапию продолжительность увеличивается, но это также зависит от других факторов, например особенностей организма и локализации опухоли.
Средняя продолжительность жизни при выявлении рака на ранних стадиях и адекватном лечении составляет 6−7 лет.
Средняя пятилетняя выживаемость пациентов составляет:
- 37,8 % — при выявлении рака на I и II стадии;
- 19,8 % — на III;
Профилактика рака пищевода
Чтобы уменьшить риск развития этой болезни, следует придерживаться простых правил:
- исключить опасную пищу, которая может механически повредить слизистую пищевода (горячую еду и жидкость, острую пищу, рыбу с мелкими костями);
- отказаться от вредных привычек (алкоголя и табакокурения);
- прислушиваться к своему организму и незамедлительно обращаться к специалисту при первых симптомах;
- систематически проходить полное, предохранительное обследование организма (набор исследований индивидуален, например при пищеводе Барретта желательно раз в год посещать терапевта и делать назначенные обследования);
- вовремя лечить все фоновые болезни пищевода, которые в дальнейшем могут ускорить возникновение онкологического процесса (пищевод Барретта, ГЭРБ, ахалазия кардии, стриктуры пищевода).
Факторы риска развития рака пищевода

Эндоскопия пищевода Барретта — предракового состояния
В настоящее время механизмы развития рака пищевода до конца не изучены. Факторами, способствующими возникновению злокачественной опухоли, являются: курение, злоупотребление алкоголем, употребление излишне горячей и слишком холодной пищи, производственные вредности (вдыхание токсических газов), содержание тяжелых металлов в питьевой воде, химические ожоги пищевода при проглатывании едких веществ.
Регулярное вдыхание воздуха, содержащего пылевую взвесь вредных веществ (при проживании в задымленной местности, работе в непроветриваемых помещениях с высокой концентрацией производственной пыли), также может способствовать развитию рака.
Заболеваниями, способствующими развитию рака пищевода, является гастроэзофагеальная болезнь, ожирение, кератодермия. Грыжи пищевода, ахлозия (расслабление нижнего сфинктера пищевода) способствуют регулярному рефлюксу – забросу содержимого желудка в пищевод, что в свою очередь ведет к развитию специфического состояния: болезни Барретта.
Болезнь Баррета (пищевод Баррета) характеризуется перерождением эпителиальной выстилки пищевода по типу желудочного эпителия. Это состояние считают предраковым, как и большинство эпителиальных дисплазий (нарушений развития ткани). Отмечено, что рак пищевода чаще возникает у лиц старше 45 лет, мужчины страдают им в три раза чаще женщин.
Развитию рака способствует питание, содержащее недостаточное количество овощей, зелени, белка, минералов и витаминов. Нерегулярное питание, склонность к перееданию также оказывают негативное влияние на стенки пищевода, что может способствовать снижению защитных свойств. Одним из факторов озлокачествления предраковых образований является снижение иммунитета.
Тест с ответами по теме «Гигиена рук медсестер»
1) 30–60 секунд;2) 1–2 минут;3) 2–3 минут;+4) 3–4 минут.
По новым правилам кожные антисептики разделили на классы
1) А и Б;2) А, Б и В;+3) А, Б, В и Г;4) А, Б, В, Г и Д.
Антисептики класса Б применяют для
1) гигиенической обработки рук;2) обработки кожи локтевых сгибов доноров, мест введения пункционной иглы или установки венозного катетера;3) обработки рук при инвазивных вмешательствах
Минимальное количество антисептика, необходимое для обработки кистей и предплечий при хирургической обработке рук, –
1) 2 мл;2) 3 мл;+3) 4 мл;4) 5 мл.
Одну пару хирургических перчаток можно носить
1) не более одного часа;2) не более двух часов;+3) три-четыре часа;4) пять часов.
При обработке рук антисептиком медработники зачастую пропускают этот участок. О каком участке кожи идет речь?
1) Запястья;2) Тыльные стороны ладоней;3) Межпальцевые промежутки
Медсестра установила пациенту венозный катетер. Когда она должна обработать руки антисептиком?
1) До контакта с катетером;2) После контакта с катетером;3) До и после контакта с катетером
Сколько спирта должен содержать антисептик со сложным составом?
1) не менее 50%;2) 50–60%;3) 60–70%;+4) не более 70%.
При хирургической обработке руки необходимо обрабатывать
1) в два этапа;+2) в три этапа;3) в четыре этапа.
Стерильные медицинские перчатки следует надевать, когда
1) устанавливаете катетер в центральную вену;+2) делаете забор капиллярной крови;3) обрабатываете кожные покровы пациента;4) выполняете любую манипуляцию.
Специальности для предварительного и итогового тестирования
Организация сестринского дела.
В это непростое время мы делаем все, чтобы сохранить ваше время и силы. Если хотите сказать автору Спасибо,то можете отправить ДОНАТ. Если при отправке донатавыходит ошибка, напишите автору.
Спасибо, что вы с нами!
Осложнения рака желудка
- При поражении печени: боль и дискомфорт под правым ребром, снижение аппетита, тошнота, потеря веса, слабость, повышенная температура и утомляемость, механическая желтуха.
- При поражении лёгких: упорный кашель, одышка, боли в грудной клетке, отхождение мокроты с примесью крови.
- При поражении костей: упорные боли, которые усиливаются во время нагрузок и длительном пребывании в однообразном положении, патологические переломы. Возможно такое серьёзное осложнение, как гиперкальциемия — повышение уровня кальция в крови из-за разрушения костной ткани.
Нередко рак напрямую прорастает в поджелудочную железу, диафрагму, большой сальник, подвздошную и двенадцатиперстную кишку. При проникновении раковых клеток в брюшную полость и распространении по её внутренней оболочке — брюшине — развивается её карциноматоз (обширное поражение метастазами). Прогноз для пациента резко ухудшается: это осложнение может стать причиной асцита (скопления жидкости в брюшной полости) и кишечной непроходимости.
При раке на поздних стадиях развивается непроходимость желудка, места его соединения с пищеводом, двенадцатиперстной кишкой.
Тест с ответами по теме «Актуальные последствия Covid-19
1) Дисфункция иммунной системы;2) Дисфункция ренин-ангиотензиновой системы;3) Прямое поражение мозга вирусом;4) Дисфункция дыхательной мускулатуры.
Вирус SARS-CoV-2 проникает в таргентные клетки человека используя
1) Ангиотензинпревращающий фермент 2;2) Рецептор фактора некроза опухоли;3) Белковый комплекс NF-kB;4) JAK-рецепторы.
Самым частым психическим осложнением COVID-19 является
1) Злоупотребление психоактивных веществ;2) Депрессия;3) Острый галлюциноз;4) Обсессивно-компульсивный синдром.
Какие лекарственные средства предпочтительны для лечения бессонницы при COVID-19?
1) Бензодиазепины;2) Небензодиазепиновые снотворные;3) Хлорпротиксен;4) Трициклические антидепрессанты.
К способам профилактики неврологических и психических осложнений COVID-19 можно отнести все нижеперечисленное, КРОМЕ
1) Прием поливитаминов;2) Ношение маски;3) Социальное дистанцирование;4) Вакцинация против SARS-CoV-2.
Лонг-ковид характеризуется
1) Долгосрочными симптомами — до 12 недель и более;2) Поражением легких, сердца и головного мозга;3) Парализующей слабостью;4) Верно все перечисленное.
К гипотезам патогенеза лонг-ковида относится
1) Вирусная персистенция;2) Серповидно-клеточная анемия;3) Фибрилляция предсердий;4) Инсулинорезистентность.
Повреждение дыхательного центра после коронавирусной инфекции приводит к
1) Сердечным аритмиям;2) Снижению оксигенации головного мозга и неврологическим нарушениям;3) Инфаркту миокарда;4) Фибрилляции желудочков.
Дефицит B- и Т-лимфоцитов приводит к
1) Развитию гипервоспаления;2) Анафилактическому шоку;3) Бронхиальной астме;4) Отеку Квинке.
Наиболее распространенные симптомы лонг-ковида
1) Повышенная утомляемость;2) Инсульт;3) Инфаркт миокарда;4) Потливость.
Что из перечисленного НЕ входит в ПИТ-синдром?
1) Полинейромиопатия критических состояний;2) Венозные тромбоэмболические осложнения;3) Когнитивные нарушения;4) Психические нарушения.
Какое из перечисленных нервно-мышечных заболеваний входит в ПИТ-синдром?
1) Синдром Гийена-Барре;2) Миастения;3) Слабость, приобретенная в ОРИТ;4) Ни одно из выше перечисленных.
Какой диагностический тест НЕ используется для оценки ПМКС?
1) Тест с 6-минутной ходьбой;2) Велоэргометрия;3) Электромиография;4) Динамометрия кисти.
Какие методы лечения ПМКС существуют?
1) Увеличение дозы ГКС;2) Увеличение дозы седативных препаратов;3) Нервно-мышечная электростимуляция;4) Все вышеперечисленное.
Какой из компонентов НЕ входит в стратегию ABCDEF?
1) Ограничение контактов с семьей;2) Адекватное обезболивание;3) Минимизация седации;4) Профилактика делирия.
Ответы: при возникновении сложностей обращайтесь к автору за помощью через Telegram или e-mail.
Аутизм
- Взгляд в будущее людей с аутизмом
- Применение прогрессивных технологий в лечении аутизма
- Медицинский и обслуживающий персонал работающий с РАС
- План лечения и помощи, ориентированный на сильные стороны и центрированный на пациента
- Оценка необходимой помощи людям с аутизмом
Реабилитация
В первые несколько суток после операции больному, как правило, назначают внутривенное питание, либо вводятся в желудок питательные смеси через тонкий зонд. Проводится плановое обезболивание, чтобы облегчить процесс восстановления. Важным элементом клинических рекомендаций после рака пищевода является лечебная и дыхательная гимнастика, которая вначале выполняется в постели, а затем в сидячем и вертикальном положении. Кровать с приподнятым изголовьем препятствует развитию рефлюкса. По мере выздоровления пациенту разрешают обычное питание с соблюдением специальной диеты.
Прогнозы
Пятилетняя выживаемость пациентов при раке пищевода напрямую зависит от распространенности злокачественного процесса и стадии болезни:
Лечение гепатоцеллюлярной карциномы
При выявлении печеночно-клеточного рака проводится комбинированное лечение, включающее радикальное хирургическое удаление опухоли и химиотерапию. Операция заключается в удалении сегмента (сегментарная резекция) или доли (лобэктомия) печени, при значительном распространении образования показана трансплантация печени. Пациентам с наличием не более чем трех очагов поражения диаметром до 3-х сантиметров проводятся чрезкожные инъекции этанола в опухолевые образования. При отсутствии внепеченочных проявлений эффективность данного метода составляет около 80%.
Удаление опухоли также может осуществляться методами термического воздействия: радиочастотной, лазериндуцированной термоабляцией, а также индуцированной высокочастотными волнами термотерапией. Кроме этого, при гепатоцеллюлярной карциноме применяется метод введения в сосуды желатиновой пены (эмболизация), при этом прекращается доступ крови к опухоли и происходит ее некротизирование.
Возможно введение через печеночную артерию непосредственно в опухоль масляного контрастного вещества, смешанного с химиотерапевтическими препаратами и обладающего способностью накапливаться клетками образования. Локальная химиотерапия обладает намного более высокой эффективностью при данной патологии, чем системная. Применяются также методы генетической иммунотерапии и угнетения онкогенов.
Признаки рака печени
На начальном этапе у большинства больных онкопатология печени протекает бессимптомно. Могут быть незначительные симптомы в виде вздутия живота, снижения аппетита или дискомфорта в правом подреберье, которым пациенты не придают особого значения.
По мере роста опухоли, растяжения капсулы печени и сдавления соседних анатомических структур возникают такие клинические признаки:
- боли и распирание в правых отделах живота;
- тошнота и рвота;
- отсутствие аппетита;
- нарушения стула;
- симптомы интоксикации — недомогание, ухудшение работоспособности, повышение температуры тела, снижение веса.
Когда рак достигает больших размеров, он сдавливает желчевыводящие протоки и вызывает механическую желтуху. Ее признаки включают желтушное окрашивание кожи, склер и слизистых оболочек, изменение окраски кала и мочи, мучительный кожный зуд. На позднем этапе болезни развивается анемия, желудочно-кишечные кровотечения, скопление жидкости в полости брюшины (асцит). При гепатоцеллюлярной карциноме часто наблюдается местный инвазивный рост, прорастание малигнизированных клеток в диафрагму.
Рак пищевода
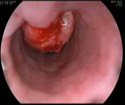
Рак пищевода – злокачественная опухоль, формирующаяся из разросшегося и переродившегося эпителия стенки пищевода. Клинически рак пищевода проявляется прогрессирующими расстройствами глотания и, как следствие, снижением массы тела в результате недостаточного питания. Первоначально, как правило, обнаруживают опухолевое образование при рентгенографии, эндоскопическом исследовании, КТ или УЗИ. Диагноз — рак пищевода — устанавливают после проведения гистологического исследования биоптата новообразования на предмет обнаружения злокачественных клеток.
Если жалобы пациента сходны с симптомами рака пищевода, онколог назначает ряд диагностических исследований, чтобы подтвердить или опровергнуть это подозрение.
Вы можете бесплатно получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (высокотехнологичной медицинской помощи).
В современной онкологии существует несколько классификаций данного заболевания. В зависимости от морфологических изменений различают узловую, массивную и диффузную гепатоцеллюлярную карциному. Согласно общепринятой классификации злокачественных новообразований (TNM) определяют характеристики первичной опухоли, наличие или отсутствие поражения регионарных лимфатических узлов и отдаленных метастазов. На основании выявленных патоморфологических изменений при гистологическом исследовании биоптата выделяют четыре степени дифференциации: высокую, среднюю, низкую степень, а также недифференцированную неоплазию.
Гепатоцеллюлярная карцинома (Печеночно-клеточный рак)
Гепатоцеллюлярная карцинома – это первичное злокачественное поражение печени (печеночно-клеточный рак), характеризующееся быстрым прогрессированием и неблагоприятным прогнозом. Признаками данной патологии являются гепатомегалия, симптомы сдавления портальной вены и общего печеночного протока, диспепсические явления и интоксикационный синдром. Диагностика основана на данных УЗИ, КТ и МРТ печени, гистологическом подтверждении злокачественного новообразования и определении повышенного (более 400 нг/мл) уровня альфа-фетопротеина в крови. Лечение комплексное: радикальное удаление опухоли и химиотерапия.



