Корь — антропонозная острая вирусная инфекционная болезнь с аспирационным механизмом передачи возбудителя, для которой характерна цикличность течения, лихорадка, интоксикация, катарально-респираторный синдром, наличие пятен Филатова–Коплика и пятнисто-папулезная сыпь.
История и распространение. Корь известна с древних времен. В IX веке н. описана арабским врачом Разесом, который считал ее легкой формой натуральной оспы. Поэтому она получила название morbilli — малая болезнь, в отличие от morbus — оспа (большая болезнь). В XVII веке подробное описание клиники кори в Англии дал Сиденхем (T. Sydenham) и Мортон (Th. Morton) во Франции. Вирусную этиологию кори в 1911 г. доказали Андерсон (T. Anderson) и Голдбергер (J. Goldberger) путем заражения обезьян фильтратом крови и носоглоточной слизи больных людей, но культура возбудителя была выделена только в 1954 г. Эндерсом (J. Enders).
Корь в средние века и в начале XX века была одной из самых распространенных детских инфекционных болезней, которая характеризовалась тяжелым течением и летальностью среди детей до трех лет до 40%. При заносе кори на изолированные территории (Фарерские острова, Фиджи) переболевало до 80% населения. Снижение летальности было достигнуто благодаря разработке метода серопрофилактики в 1916–1921 гг. Николем (Ch. Nikolle), Консейлом (E. Conseil) и Дегквитцем (R. Dedkwitz). Широкое применение противокоревой вакцины привело к резкому снижению заболеваемости и даже ее ликвидации в ряде стран. Однако в последние годы наблюдаются случаи заболевания среди вакцинированных. По данным ВОЗ в мире регистрируется ежегодно до 30 млн случаев кори, из которых около 50 тыс. заканчиваются летально.
В России была разработана программа ликвидации кори к 2010 г. (Приказ № 270 Минздрава России от 19. 2002).
Основными принципами ликвидации кори являются: достижение и поддержание высокого (95–98%) уровня охвата населения прививками живой коревой вакциной (ЖКВ); осуществление эффективного эпидемиологического надзора за корью, предусматривающего полное и активное выявление всех случаев кори и их лабораторное подтверждение, а также своевременное принятие управленческих решений и контроль их выполнения.
В настоящее время на некоторых территориях России регистрируют спорадические случаи заболевания. Показатель заболеваемости в 2009 году составил 0,07 на 100 тыс. населения, заболевания корью регистрировались только в 10 субъектах Российской Федерации. В 2009 году в 74 регионах России корь не регистрировалась Из зарегистрированных 100 случаев кори 20 были завезены из-за рубежа (Таиланд, Индия, Германия, Франция, Китай, Индонезия, Вьетнам и Украина). Число заболевших корью взрослых — 71 человек. Заболевшие корью взрослые не были привиты против кори (63%) или не имели сведений о прививках. Среди заболевших корью: 29 детей в возрасте до 17 лет, в т. 28 — до 14 лет, из них 92% не привиты против кори. В 2010 г. заболеваемость корью увеличилась на 25,9% по сравнению с 2009 годом и составила 0,09 на 100 тыс. населения. В настоящее время основной контингент, определяющий заболеваемость корью, — взрослые люди. Зарегистрированы 127 случаев кори в 11 субъектах Российской Федерации, в том числе в Амурской области — 77 случаев, Республике Бурятия — 19, г. Москве — 16, Тюменской области — 5, г. Санкт-Петербурге — 3, Свердловской области — 2, Республиках Дагестан и Татарстан, Самарской, Московской и Белгородской областях — по 1 случаю.
Этиология. Возбудитель кори относится к роду morbillivirus, семейства парамиксовирусов, имеет сферическую форму, диаметр 120–250 нм, одноцепочечную РНК. Вирион окружен двухслойной липопротеиновой оболочкой. Вирус имеет три основных антигена — гемагглютинин, протеин F и нуклеокапсидный белок, причем антитела к гемагглютинину и протеину F обладают цитотоксическим действием в отношении инфицированных вирусом клеток. Возбудитель кори является индуктором интерферона, антигенно однороден. Некоторые варианты вируса способны к длительной персистенции в организме человека. Вирус кори неустойчив во внешней среде и быстро погибает под воздействием солнечного света и УФ-облучения. При низких температурах может сохраняться в течение нескольких недель, при температуре более 60 °C погибает мгновенно. При комнатной температуре вирус сохраняется в течение 3–4 часов.
Эпидемиология. Источником инфекции является только больной человек с последних дней инкубационного периода. Механизм передачи аспирационный. Особенно опасны больные в катаральном периоде болезни, значительно меньше в первые 4 дня периода высыпания, при осложнении болезни пневмонией этот срок может удлиняться до 10–12 дней от начала болезни. Путь передачи кори — воздушно-капельный. Вирус в большом количестве содержится в слюне, носоглоточной слизи и выделяется в окружающую среду при кашле, чихании, разговоре. Возбудитель кори крайне неустойчив во внешней среде, поэтому распространение его происходит, как правило, на расстоянии около двух метров от источника инфекции. В некоторых случаях при благоприятных условиях аэрозоль, содержащий вирус, может перемещаться с конвекционными (восходящими) потоками воздуха на большие расстояния (до 10 метров). Благодаря высокой контагиозности вируса кори заражение восприимчивых людей возможно даже при мимолетном контакте с источником инфекции, однако его вероятность резко возрастает при нахождении с больным в одном помещении. Восприимчивость к кори чрезвычайно высока, поэтому до начала массовой иммунопрофилактики большая часть людей переболевали корью в детском возрасте, начиная с 6 месяцев, когда уровень материнских нейтрализующих антител снижается, становясь меньше протективного. Иммунитет пожизненный. Повторные случаи наблюдались крайне редко. Регистрировалась зимне-весенняя сезонность болезни, подъемы заболеваемости возникали каждые 2–4 года. В период проведения плановой вакцинации против кори в рамках национального календаря профилактических прививок и спорадической заболеваемости сезонность и периодичность выражены менее четко, болеют лица любых возрастных групп, не охваченные вакцинацией. В то же время отмечается выраженная тенденция «повзросления» кори, так, доля лиц старше 14 лет среди заболевших достигла 80%. Возросла роль завозных случаев в формировании очагов кори, особенно в приграничных районах.
Патогенез. Возбудитель кори внедряется в организм через слизистые оболочки верхних дыхательных путей, проникает в регионарные лимфоузлы, где происходит его первичная репликация. Начиная с третьего дня инкубационного периода вирус циркулирует в крови и гематогенным путем диссеминирует в организме. При этом важную роль, как факт переноса, играют лейкоциты, в которых размножается вирус. Дальнейшая репродукция и накопление вируса происходит во всех органах ретикулоэндотелиальной системы, лимфатических узлах, миндалинах, лимфоидных элементах всего организма, миелоидной ткани костного мозга. При этом происходит пролиферация лимфоидных и ретикулярных элементов. В инкубационном периоде начинается стимуляция иммунной системы. Клетки, пораженные вирусом, атакуются специфическими антителами, лимфоцитами-киллерами и другими факторами инфекционного иммунитета и неспецифической защиты, в результате чего происходит их повреждение и лизис. Это приводит к ряду патогенетически важных этапов: развивается повторная интенсивная вирусемия, вирус фиксируется эпителиальными клетками, прежде всего верхних дыхательных путей, кожи, а также пищеварительного тракта. Попадая в ЦНС, вирус поражает нервные клетки. Поступающие в кровь обломки вирусных частиц и лизированных клеток сенсибилизируют организм, вызывая аллергические реакции, сопровождающиеся повреждением сосудов. Именно эти элементы патогенеза соответствуют по времени началу болезни и определяют симптоматику болезни. Важное звено патогенеза — развитие иммуносупрессии, которая наряду с повреждением эпителиального покрова способствует развитию бактериальных осложнений.
Массивная продукция интерферона, синтез антител, нарастание клеточных защитных реакций приводят уже к третьему дню периода высыпания к резкому уменьшению и прекращению вирусемии и элиминации вируса из организма. Но в ряде случаев вирус кори может длительно персистировать в организме и приводить к развитию медленной инфекции ЦНС (подострый склерозирующий панэнцефалит).
Клиника. Инкубационный период длится от 9 до 17 дней, а при профилактическом введении иммуноглобулина он может удлиняться до 28 дней. Для кори характерна цикличность в течение болезни. Различают три периода течения кори: катаральный, период высыпания и пигментации. Заболевание начинается остро с симптомов общей интоксикации (повышение температуры, головная боль, слабость, апатия, бессонница, снижение аппетита), одновременно появляются катаральные явления. Интоксикация выражена умеренно. Температура тела от субфебрильной до 38–39 °C, в конце катарального периода обычно снижается до нормы. Детей беспокоит кашель, першение в горле, светобоязнь, заложенность носа. Выделения из носа слизистого характера, умеренные. Дети раздражительны, капризны. Появляется охриплость голоса.
При осмотре в первый день болезни — гиперемия и разрыхленность слизистых оболочек ротоглотки. Со 2–3 дня болезни кашель грубый, «лающий», навязчивый, появляется гиперемия конъюнктив и склер, отечность век, светобоязнь со слезотечением, лицо одутловато, на мягком и твердом небе появляется энантема. Патогномоничный симптом кори — пятна Филатова–Коплика–Бельского, которые представляют собой очень мелкие беловатые точки, окруженные венчиком гиперемии, расположенные на переходной складке слизистой оболочки щек, обычно у малых коренных зубов и могут распространяться на слизистую оболочку десен и губ. Они не снимаются тампоном и шпателем и представляют собой очаги некроза эпителия. При более распространенном некрозе при осмотре можно увидеть сплошные беловатые полосы на слизистой оболочке десен. К моменту появления сыпи пятна Филатова–Коплика–Бельского исчезают. У некоторых больных на 2–3 дни катарального периода на лице, шее, груди, руках появляется бледно-розовая пятнистая продромальная сыпь, которая быстро исчезает. Продолжительность катарального периода 3–4 дня (от 2 до 8 дней).
Период высыпания характеризуется повышением температуры тела до максимальных цифр, нарастают симптомы интоксикации и катаральные явления. Для кори характерна этапность высыпания. Сыпь появляется на лице и за ушами. В течение суток сыпь распространяется на шею и грудь. На 2-й день выявляются элементы сыпи на остальных частях туловища, плечах и бедрах, на 3-й — на предплечьях и голенях. В это время на лице сыпь начинает бледнеть. Улучшается общее состояние больного, уменьшается выраженность интоксикации и катаральных явлений. Сыпь вначале имеет вид мелких папул, которые по мере высыпания «группируются» в крупные пятнисто-папулезные, сливающиеся при обильной сыпи между собой элементы. Характерно, что сыпь располагается на фоне бледной кожи и может сопровождаться неинтенсивным зудом. Период пигментации начинается на 4-й день от появления сыпи. Температура нормализуется, восстанавливаются сон и аппетит. Сыпь «отцветает», теряет папулезный характер, приобретает бурую окраску (пигментируется), появляется мелкое отрубевидное шелушении кожи. Пигментация — важный диагностический симптом кори, который сохраняется до 2–3 недель. На фоне коревых высыпаний нередко обнаруживаются петехии, особенно на шее, боковых поверхностях туловища. Кроме этих основных, диагностически значимых признаков заболевания, при кори наблюдается целый ряд других существенных симптомов.
У многих больных наблюдается увеличение и чувствительность при пальпации шейных, затылочных, а иногда и других групп лимфоузлов, нередко увеличение размеров печени и селезенки.
При аускультации легких определяется жесткое дыхание, иногда могут выслушиваться сухие хрипы. Возможно снижение артериального давления, тахикардия или брадикардия, тоны сердца приглушены. При вовлечении в патологический процесс пищеварительной системы могут быть тошнота, рвота, жидкий стул без патологических примесей, обложенный язык, болезненность живота при пальпации. В анализе крови определяется лейкопения, лимфоцитоз, эозинопения. СОЭ нормальная или умеренно повышенная.
Особенность кори у взрослых. У взрослых и подростков корь характеризуется рядом особенностей: заболевание протекает тяжелее, более выражен синдром интоксикации (головная боль, нарушение сна, рвота), катаральный период более длительный, чем у детей, — 4–8 дней, пятна Филатова–Коплика–Бельского очень обильные, часто сохраняются в периоде высыпания, в то же время катаральные явления выражены слабо, сыпь обильная, более резко выражена полиаденопатия, чаще пальпируется селезенка, коревой энцефалит развивается у 2% больных (у детей в 5–10 раз реже), осложнения, вызванные бактериальной флорой, наблюдаются редко.
При введении во время инкубационного периода контактным лицам противокоревого иммуноглобулина с профилактической целью развивается митигированная корь, для которой характерен удлиненный до 21–28 дней инкубационный период, короткий катаральный период (1–2 дня) или его отсутствие, катаральные симптомы слабо выражены, пятна Филатова–Коплика–Бельского часто отсутствуют. Сыпь бледная, мелкая, необильная, часто ее нет на конечностях. Нехарактерна этапность появления сыпи. Период высыпания длится 1–2 дня. Пигментация после исчезновения сыпи выражена слабо и быстро исчезает.
Осложнения. У детей возможны осложнения, вызванные бактериальной флорой, — гнойные риниты, синуситы, отиты, бронхиты, пневмонии, особенно часто у детей раннего возраста. Эти осложнения в последние годы регистрируются реже. Могут быть случаи ларингита со стенозом гортани (коревой круп). Тяжелым осложнением является коревой энцефалит или менингоэнцефалит, который чаще выявляется в периоде угасания сыпи, но возможен в более ранние и поздние сроки — от 3 до 20 дней болезни. Начало острое, бурное. Повышается температура, появляются расстройства сознания, генерализованные судороги, больные нередко впадают в кому. Могут быть двигательные расстройства (парезы, параличи), часто пирамидные знаки. У некоторых больных наблюдается менингеальный синдром, в цереброспинальной жидкости отмечается невысокий лимфоцитарный или смешанный плеоцитоз, содержание белка повышено. Больные часто погибают в острый период болезни при явлениях отека мозга и нарушения функции дыхания. У выздоровевших выявляются часто тяжелые и стойкие поражения ЦНС (парезы, гиперкинезы, снижение интеллекта).
Диагностика. Диагноз кори устанавливают на основании клинико-эпидемиологических данных. Если в анамнезе больной раньше болел корью и есть вакцинация против нее, то это полностью исключает диагноз кори. Сведения о контакте с больным корью имеют относительное значение, т. случайные контакты часто не выявляются. Выявление у больного ларингита, ринита, конъюнктивита, нарастание этих симптомов в течение 2–3 дней, наличие энантемы позволяет врачу заподозрить корь. Большое диагностическое значение имеет появление пятен Филатова–Коплика–Бельского. В периоде высыпания диагноз основывается на выявлении катарального синдрома, предшествующего появлению сыпи, этапности появления сыпи, характерного вида элементов сыпи на фоне бледной кожи, динамики их превращения. Лабораторные методы (обнаружение гигантских клеток в носовом отделяемом, выделение культуры вируса, иммунофлюоресцентный метод обнаружения вирусного антигена, выявление антител методом реакции торможения гемагглютинации (РТГА), реакции связывания комплимента (РСК) или иммуноферментным анализом (ИФА)) на практике применяются редко. РНК вируса с первого дня болезни может быть обнаружена в крови и мазках из слизистой ротоглотки методом полимеразной цепной реакции (ПЦР).
Лечение. Больных госпитализируют по клиническим (тяжелое течение болезни, осложнения) и эпидемиологическим показаниям. Режим постельный на все время лихорадочного периода. Кровать пациента должна находиться головным концом к окну, чтобы свет не раздражал глаза, искусственное освещение должно быть приглушенным. В рацион больного необходимо включить морсы, фруктовые соки, минеральную воду. Пища должна быть полноценной, богатой витаминами, легко усваиваться. Следует исключить из рациона молочные продукты. Этиотропная терапия не разработана. В большинстве случаев лечение проводится дома и назначается симптоматическая и патогенетическая терапия. Из-за светобоязни помещение, в котором находится больной, должно быть затенено. Проводится обработка полости рта раствором нитрофурана, настоем ромашки. Витаминотерапия: ретинол (100 000 МЕ/мл) детям в возрасте 1–6 месяцев по 50 000 МЕ, 7–12 месяцев по 100 000 МЕ, старше одного года по 200 000 МЕ. Для смягчения мучительного кашля воздух помещения увлажняется с помощью влажных простыней и назначаются противокашлевые средства. Несколько раз в день глаза промывают теплой кипяченой водой. После удаления гноя и гнойных корок в глаза закапывают раствор ретинола в масле по 1–2 капли 3–4 раза в день. Сухие, потрескавшие губы смазывают борным вазелином или жиром. Нос прочищают ватными тампонами, смоченными теплым вазелиновым маслом, если образовались корки, рекомендуется закапывать в нос вазелиновое масло по 1–2 капли 3–4 раза в день. Жаропонижающие средства назначаются в возрастных дозах. В стационаре проводят дезинтоксикационную терапию. Имеются данные об эффективности препаратов интерферона (Лейкинферон). При развитии осложнений терапия проводится согласно принципам лечения данных заболеваний. При развитии пневмонии или среднего отита назначается антибактериальная терапия в соответствии с результатами посева мокроты на чувствительность к антибиотикам. При развитии энцефалита лечение направлено на поддержание жизненно важных функций и борьбу с отеком-набуханием головного мозга (ОНГМ). Ослабленным больным, детям до года по индивидуальным показаниям возможно превентивное назначение антибиотиков широкого спектра действия.
Дополнительные методы лечения. Физиотерапевтические методы лечения кори — массаж органов грудной клетки и дыхательная гимнастика (назначается и контролируется врачом лечебной физкультуры). При развитии крупа, ярко выраженных симптомах ларинготрахеита проводят ингаляции с щелочными растворами, бронхолитиками, муколитиками. При сухом кашле и сухих хрипах в легких показана микроволновая и ультравысокочастотная терапия на область грудной клетки.
Прогноз. При неосложненном течении заболевания прогноз благоприятный. Летальность в настоящее время при кори составляет около 1,5%, раньше летальность достигала 10%. Летальные случаи регистрируются в развивающихся странах и связаны в основном с развитием коревого энцефалита, при котором летальность составляет 20–30%.
Профилактика. Основным методом профилактики кори является вакцинопрофилактика, цель которой — создание невосприимчивости населения к этой инфекции. Прививки ЖКВ проводят в рамках национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям. Плановые прививки включают однократную вакцинация в возрасте 12 месяцев и ревакцинацию в 6 лет. Охват прививками детей декретированных возрастов должен составлять не менее 95%. Поствакцинальный противовирусный иммунитет формируется у 95–97%, срок его защитного действия составляет в среднем 14 лет.
Комплекс противоэпидемических и профилактических мероприятий включает выявление источников инфекции, определение границ эпидемических очагов, контактировавших с больным корью и не защищенных против кори среди них.
В период выполнения программы элиминации кори в России важное значение приобретает полное и активное выявление всех случаев кори, поэтому больных с экзантемными заболеваниями при малейшем подозрении на корь необходимо обследовать серологическими методами для верификации диагноза. О каждом случае заболевания корью, а также при подозрении на заболевание корью врач лечебно-профилактического учреждения или врач, занимающийся частной практикой, направляет в течение 12 часов экстренное извещение в территориальный отдел Роспотребнадзора по месту жительства больного.
Больного корью госпитализируют по клиническим и эпидемиологическим показаниям. Срок изоляции источника инфекции определяет длительность заразного периода — 5 дней с момента появления сыпи, а при наличии пневмонии он увеличивается до 10 дней.
С целью раннего выявления возможных новых случаев заболевания в эпидемических очагах в детских дошкольных учреждениях и школах ежедневно осматривают контактных детей с 2-кратной термометрией. Контактировавших с источником инфекции детей, ранее привитых ЖКВ, наблюдают в течение 17 дней с момента контакта с больным корью. Детей и взрослых в возрасте до 25 лет, восприимчивых к кори, вакцинируют по эпидемическим показаниям ЖКВ или другими, зарегистрированными в России вакцинами, не позднее 72 часов с момента предполагаемого контакта.
Восприимчивыми к кори считают тех, кто не болел корью и не прививался против нее или привит однократно, а также лиц с неизвестным инфекционным и прививочным анамнезом или тех, у которых при серологическом обследовании не выявлены антитела к вирусу кори в защитных титрах (в РТГА — 1:5, в реакции торможения пассивной гемагглютинации (РТПГА) — 1:10 и выше).
Детям, общавшимся с больным корью и имеющим медицинские отводы от профилактических прививок или не достигшим прививочного возраста, показано введение иммуноглобулина человека (нормального или противокоревого) внутримышечно в дозе 1,5–3,0 мл не позднее 5-го дня с момента контакта с больным. Введение иммуноглобулина предупреждает заболевание или облегчает его течение. Медицинское наблюдение за ними проводят в течение 21-го дня с момента выявления первого случая заболевания и разобщают с коллективом с 8-го по 21-й день.
В эпидемическом очаге кори осуществляют проветривание и влажную уборку.
Следует отметить, что достижение устойчивой стабилизации заболеваемости корью на спорадическом уровне возможно только за счет высокого охвата детского населения прививками против кори на каждом педиатрическом участке. Причем уровень охвата прививками не должен снижаться при регистрации на территории низких показателей заболеваемости или при полном отсутствии случаев кори. Необходимо иметь в виду, что уровень охвата прививками не менее 95% декретированных возрастов препятствует распространению возбудителя среди населения в случае его заноса из-за рубежа.
Эффективность вакцинопрофилактики кори определяет также четкое соблюдение принципа «холодовой цепи», т. обеспечение температурных условий транспортировки и хранения ЖКВ (0–8 °C) от предприятия производителя вакцины до прививочных кабинетов лечебно-профилактических учреждений, которые регламентированы Санитарными правилами СП 3. 028–95 «Условия транспортирования и хранения медицинских иммунобиологических препаратов».
В рамках осуществления эпидемиологического надзора за корью в условиях низкой заболеваемости существенная роль отведена серологическому мониторингу, позволяющему своевременно определять группы и территории риска при выявлении увеличения числа серонегативных к вирусу кори лиц.
Реализация принципов эпидемиологического надзора за корью, включающего слежение за заболеваемостью, состоянием коллективного иммунитета, клиническим течением инфекции, циркуляцией генотипов возбудителя, оценку эффективности профилактических и противоэпидемических мероприятий, принятие оперативных решений и контроль являются основой для достижения целей национальной программы элиминации кори в Российской Федерации и сертификации территорий, свободных от этой инфекции.
- Ющук Н. Д., Венгеров Ю. Я. Лекции по инфекционным болезням. 3-е изд., перераб. и доп. М.: ОАО «Издательство «Медицина», 2007. 1032 с.
- Поздеев О. К. Медицинская микробиология. Под. ред. В. И. Покровского. 2-е изд., испр. М.: ГЭОТАР-МЕД. 2004. 768 с.: ил. (Серия «ХХI век».)
- Инфекционные и паразитарные болезни в схемах и таблицах. Под ред. Н. Д. Ющука. М.: ФГОУ «ВУНМЦ Росздрава», 2008. 448 с.
- Инфекционные болезни: Национальное руководство. Под. ред. Н. Д. Ющука, Ю. Я. Венгерова. М.: ГЭОТАР-Медиа, 2009. 1056 с. (Серия «Национальные руководства».)
- Ющук Н. Д., Венгеров Ю. Я. Кряжева С. С. Заразные болезни человека: Справочник. М.: ОАО «Издательство «Медицина», 2009. 264 с.
Аликеева, кандидат медицинских наук
Н. Ющук, доктор медицинских наук, профессор, академик РАМН
А. Сундуков, доктор медицинских наук, профессор
Г. Кожевникова, доктор медицинских наук, профессор
Н. Сафиуллина, кандидат медицинских наук
Е. Кухтевич, кандидат медицинских наук
Онкология
- Гемангиома век («вишневая» гемангиома)
- Врожденная капиллярная гемангиома век: хирургическое удаление
- Врожденная капиллярная гемангиома век: глубокий тип, регресс
- Врожденная капиллярная гемангиома век: поверхностный тип, регресс
- Врожденная капиллярная гемангиома век: глубокий тип
Аутизм
- Взгляд в будущее людей с аутизмом
- Применение прогрессивных технологий в лечении аутизма
- Медицинский и обслуживающий персонал работающий с РАС
- План лечения и помощи, ориентированный на сильные стороны и центрированный на пациента
- Оценка необходимой помощи людям с аутизмом
Определение болезни. Причины заболевания
Амёбиаз (Amoebic Dysentery) — это острое и хроническое заболевание, которое вызывают патогенные штаммы дизентерийной амёбы. Проникая в организм, они приводят к язвенному поражению кишечника, которое сопровождается умеренно выраженной интоксикацией, нарушениями стула, снижением веса и иногда появлением абсцессов в печени, кишечнике, лёгких и головном мозге. Болезнь может протекать долго, иногда приводит к смерти, особенно у ослабленных пациентов и при отсутствии медицинской помощи.
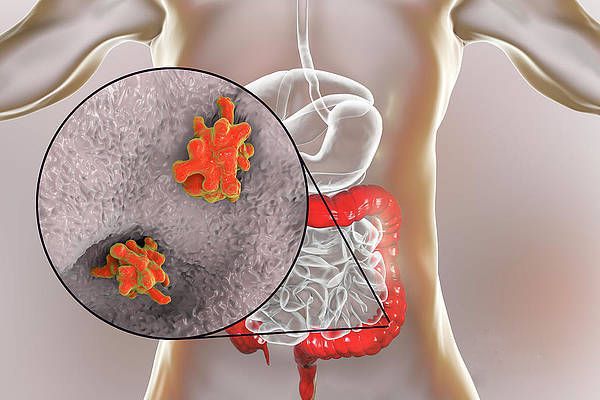
Возбудитель
- домен — эукариоты;
- ветвь — амёбоподобные;
- тип — Evosea;
- класс — Archamoebae;
- семейство — Entamoebidae;
- род — Entamoeba (энтамёба);
- вид — дизентерийная амёба (Entamoeba histolytica).
Первым описал возбудителя и доказал его патогенность русский учёный Ф. Лёш в 1875 году. Сейчас выделено не менее 22 штаммов, из которых 9 являются болезнетворными, а остальные 13, вероятнее всего, не патогенны для человека.
Изменяясь в процессе жизни, амёбы проходят две стадии развития:
- вегетативную, или активную, стадию в форметрофозоита
- стадию покоя, или «спящую» стадию, в формецисты
Вегетативная стадия подразделяет амёб по функциям и строению на большую вегетативную, просветную и тканевую. Все они, внезапно попадая во внешнюю среду, гибнут в течение 30 минут.
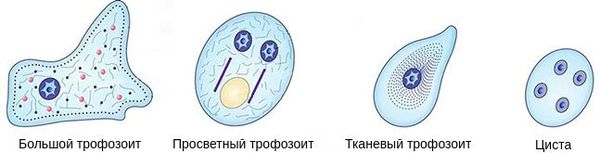
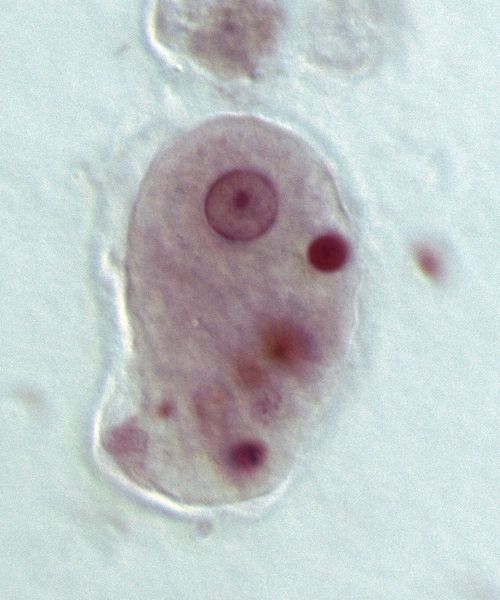
Большие вегетативные трофозоиты (forma magna) достигают 20-60 мкм. Такая форма амёб передвигается за счёт поступательных толчков. Содержит ядро и цитоплазму — основную часть клетки. Цитоплазма разделена на стекловидную прозрачную массу и внутренний жидкий слой с пищеварительными вакуолями, в которых перевариваются захваченные амёбой эритроциты. При остром амёбиазе большие трофозоиты выявляются в свежих испражнениях — «тёплом кале». Способны расщеплять белковые молекулы. Имеют поверхностные пектины, с помощью которых амёбы прикрепляются к слизистой оболочке кишечника.
Просветные вегетативные трофозоиты (forma minuta) гораздо меньше большой формы: они достигают 15-20 мкм. Такие трофозоиты малоподвижны. Имеют одно ядро, которое не видно без окраски. В их цитоплазме содержатся мелкие вакуоли, но уже без эритрофитов. Живут просветные трофозоиты в верхнем отделе толстой кишки, питаются бактериями, размножаются, явного вреда не наносят. Выявляются в кале при остром амёбиазе в начале выздоровления, при хроническом амёбиазе, а также у носителей амёб, но для их выявления нужно проводить глубокие промывания кишечника или исследовать конечные порции каловых масс после приёма солевого слабительного. В нижнем отделе толстого кишечника при постепенном ухудшении условий, например нехватки жидкости, нарушении бактериальной флоры, приёма лекарств или изменения рН среды, обычно переходят в цистную форму, которая постепенно выходит в окружающую среду. Если защитные силы организма ослаблены, просветные трофозоиты могут переходить в большую вегетативную форму и проявлять агрессию.
Тканевые вегетативные трофозоиты образуются из просветной формы, но внешне похожи на вегетативную. Достигают 20-25 мкм, подвижны, паразитируют, проникая в слизистую оболочку толстой кишки, и поражают кишечник. Выявляются только при остром амёбиазе в поражённых органах, в жидком кале обнаруживаются крайне редко — при распаде язв кишечника.
Эпидемиология
Амёбиаз — широко распространённая болезнь, преимущественно встречается в странах Южной и Западной Африки, Центральной и Южной Америки, а также в Индии, Китае и Корее. В России в основном регистрируются единичные случаи, преимущественно в южных районах, на Кавказе и Дальнем Востоке. Хотя в последнее время заболеваемость на территории нашей страны возрастает. Возможно, это связано с притоком мигрантов из приграничных регионов и развитием туризма.
В среднем в мире ежегодно регистрируется около 50 млн случаев амёбиаза, из которых около 100 тысяч заканчиваются смертью. По количеству умерших эта болезнь занимает третье место среди паразитарных болезней. Примерно 90 % случаев заболевания приходятся на кишечный амёбиаз, остальные формы — внекишечные.
Источник инфекции — человек (больной или носитель). С его фекалиями амёбы в форме цист попадают в окружающую среду.
Механизм передачи — фекально-оральный. Включает водный, пищевой, контактно-бытовой и половой (орально-анальный) пути передачи. Заражение может наступить при попадании в рот любого вещества (воды, пищи, грязи, пальцев рук), которое соприкасалось с фекалиями заражённого человека или содержит какую-то их часть. Механическими распространителями-переносчиками могут быть тараканы и мухи. В крайне редких случаях у гомосексуалистов и пациентов со вторичным иммунодефицитом возможно заражение при попадании амёб напрямую в рану.

Больной амёбиазом рискует передать инфекцию членам семьи, однако такой риск невысок, особенно если человек соблюдает правила личной гигиены: тщательно моет руки после уборной и перед приготовлением пищи.
Ситуации, повышающие риск заражения:
- посещение тропических стран с низким уровнем санитарии;
- взаимодействие с иммигрантами из тропических стран с низкими санитарными условиями;
- пренебрежение правилами личной гигиены;
- употребление сырой, необеззараженной воды из открытых источников и водопроводной системы;
- наличие психических расстройств.
Симптомы амебиаза
Инкубационный период — время появления первых симптомов после заражения — длится от 7 дней до 3-6 недель или нескольких месяцев. Большинство случаев заражения протекает либо бессимптомно (носительство), либо малосимптомно — в лёгкой кишечной форме или субклинически (выявляется по результатам анализов, симптомов нет). Такое состояние может продолжаться много лет, однако всегда есть риск перехода болезни в явную форму.
Острый кишечный амёбиаз (колит или дизентерия)
Заболевание начинается постепенно, с умеренно выраженных болей в животе. Обычно они локализуются в правой и левой подвздошной области. Иногда приобретают схваткообразный характер. При этом возникает несильно выраженная диарея. Количество каловых масс, как правило, невелико и имеет тенденцию уменьшаться. Из-за язвенных дефектов слизистой оболочки кишечника в кале появляются примеси (прожилки) крови. Чем выраженнее процесс, тем больше примеси, вплоть до характерного малинового окраса кала. Присутствует небольшая интоксикация: слабость, недомогание, слабо выраженная лихорадка.
При нетяжёлом остром течении, несмотря на явно выраженную диарею, самочувствие остаётся относительно удовлетворительным. У маленьких детей может быстро развиться обезвоживание и интоксикация, упругость и эластичность кожи снижается, ребёнок худеет, появляются судороги. Процесс продолжается, как правило, в течение 3-6 недель.
Хронический кишечный амёбиаз
Если после этого процесс стихает, остаётся лишь незначительный дискомфорт в животе и неустойчивый стул в течение недели или пары месяцев, может наступить самоизлечение. Однако чаще после периода относительного затишья симптоматика возвращается. И так продолжается десятилетиями: периодически возникает вздутие и боли в животе, в том числе при надавливании, неустойчивый стул с периодами диареи, запоров и появления примеси крови, постепенно увеличивается размер печени, нарастает слабость, появляется тошнота, пропадает аппетит, нарастает истощение. Внешне обращает на себя внимание астеничность и бледность больных. Без лечения такая форма болезни рано или поздно приведёт к осложнениям и преждевременной смерти.
Внекишечный амёбиаз
Выделяют пять форм внекишечного амёбиаза:
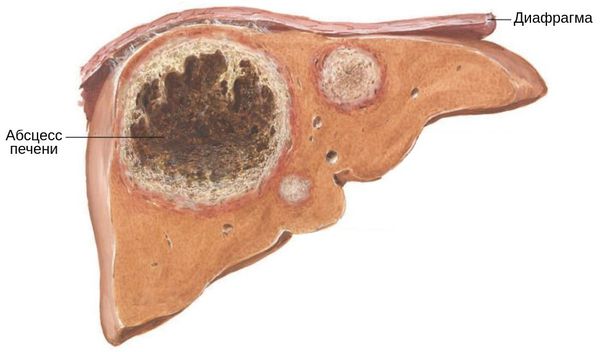
Амёбный абсцесс печени — самая частая форма внекишечного поражения. Может возникнуть как после выявленного ранее или текущего кишечного амёбиаза (до 40 %), так и стать первым проявлением болезни. Чаще возникает у взрослых мужчин, особенно с алкогольной зависимостью.
Как правило, поражается правая доля печени из-за особенностей кровоснабжения. Размеры абсцесса могут достигать 20 см. Внезапно появляется лихорадка неправильного (септического) типа: температура тела быстро увеличивается до 40°C и в течение суток резко падает, иногда до нормы, затем снова увеличивается. Разница таких перепадов в день составляет более 2°C. У детей может быть просто субфебрилитет — 37,1-38,0°C. Подъём температуры сопровождается выраженным ознобом и потливостью (чаще в ночное время). Также возникают сильные боли в правом подреберье, которые иррадиируют в правое плечо и лопатку. В 20 % случаев болей может и не быть, тогда причина болезни может длительно оставаться неясной.
Помимо прочего, печень увеличивается в размерах, пальпация области правого подреберья болезненна, может развиться желтуха — это неблагоприятный признак, указывающий на нарушение работы печени.

Плевролёгочный амёбиаз может возникнуть в двух случаях: при распространении амёб из кишечника через кровь или, что бывает чаще, при прорыве абсцесса печени через фистулу в диафрагму и лёгкие. В результате появляются абсцессы лёгких и специфическая эмпиема плевры — накопление патологической жидкости в плевральной полости, иногда гноя. Возникают боли в грудной клетке, одышка, повышается температура тела, больного знобит, появляются признаки выраженной интоксикации: резкая слабость, потливость, головокружение, тошнота. Нередко присоединяется кровохарканье, иногда с гноем из-за воздействия бактерий.
Амёбный перикардит развивается при прорыве печёночного абсцесса из левой доли в перикард — околосердечную сумку. Развивается тампонада сердца, появляется резкое головокружение, слабость, обморок — чаще летально.
Церебральный амёбиаз возникает при занесении амёб через кровь в головной мозг. Развивается очень быстро. Отличается тяжелейшим течением с практически неизбежным летальным исходом.
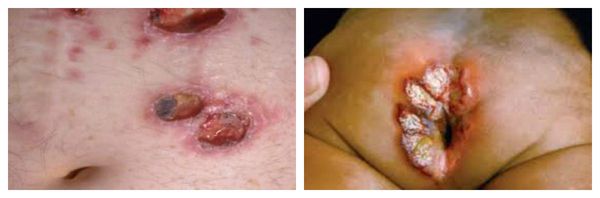
Амёбиаз кожи развивающее у больных с ослабленной иммунной системой. Язвенные элементы появляются в районе фистулы, чаще в перианальной области, в области печени и в районе половых органов (при попадании амёб из кала на повреждённые поверхности кожи). Поражения имеют вид эрозий или болезненных язв различной формы и размеров с приподнятыми и подрытыми краями. Дно дефектов чаще красно-багрового цвета, иногда с коричневатым оттенком, запах зловонный.
Амёбиаз у беременных
Входные ворота — ротовая полость. Через неё цисты дизентерийной амёбы попадают в организм. В неизменном виде они проникают через желудок в тонкий кишечник. Там цисты теряют защитную оболочку, в результате чего образуется сначала 4-х ядерный трофозоит — паразит в активной питающейся стадии, а после простого деления — 8 одноядерных амёб, которые продолжают опускаться ниже, достигая верхних отделов толстого кишечника — слепую и ободочную кишку.
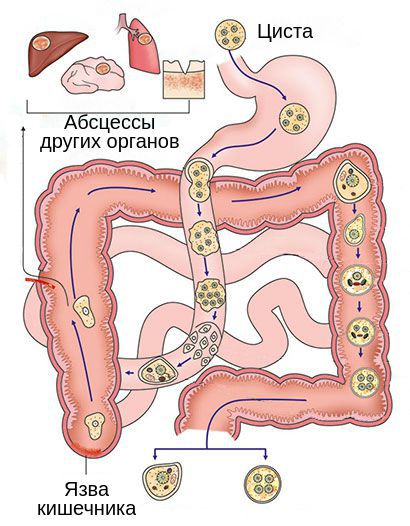
В отделах кишечника происходит дальнейшее развитие амёб до просветной формы, их размножение и питание. Они поглощают бактерии и детрит — продукт распада тканей. На этом этапе амёба является сапрофитом и не причиняет организму неудобств.
Так может продолжаться неопределённо долго, однако рано или поздно наступает пусковой момент: снижение иммунитета, проникновение других паразитов, развитие кишечной инфекции, стресс, недостаточное питание и т. После триггера амёбы видоизменяются до тканевых форм и вырабатывают разрушающие ферменты, которые повреждают слизистую оболочку толстого кишечника.
Внедряясь в стенку кишки, амёбы начинают активно размножаться, вызывая ещё большее повреждение и нагноение — микроабсцесс. Со временем абсцесс вскрывается в просвет кишки, а на её стенке образуется язва. Дефекты похожи на кратеры с неровными приподнятыми краями. Воспалительная реакция вокруг язвы выражена слабо, дно дефекта состоит из омертвевшей ткани тёмно-бурого цвета. По степени зрелости язвы могут быть начальными, в стадии разгара или рубцующимися. Они располагаются одиночно или сливаются в обширные эрозии.
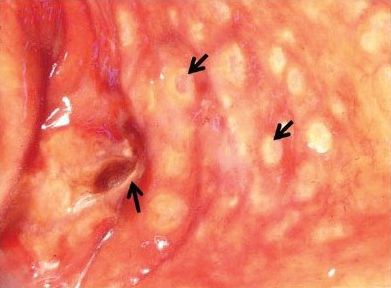
В тяжёлых случаях поражение толстой кишки может стать тотальным, однако чаще поражается только слепая и восходящая часть кишечника. При длительном течении болезни в стенке кишки из-за постоянного противостояния разрушительного процесса и регенерации может образоваться очень много соединительной грануляционной ткани. Это способствует утолщению стенки и сужению просвета кишки, т. стриктуре кишечника. Паразиты локализуются преимущественно на границе здоровой и отмершей ткани, активно поглощают эритроциты.
При прогрессировании процесса амёбы проникают в брыжеечные сосуды и через кровь распространяются в различные органы с богатым кровоснабжением. В результате появляется абсцесс печени (в 95 % случаев), головного мозга и лёгких. Этот процесс можно рассматривать как метастазирование. Сначала абсцессы представляют собой небольшие некрозы, но затем они сливаются и образуют обширные участки поражения.
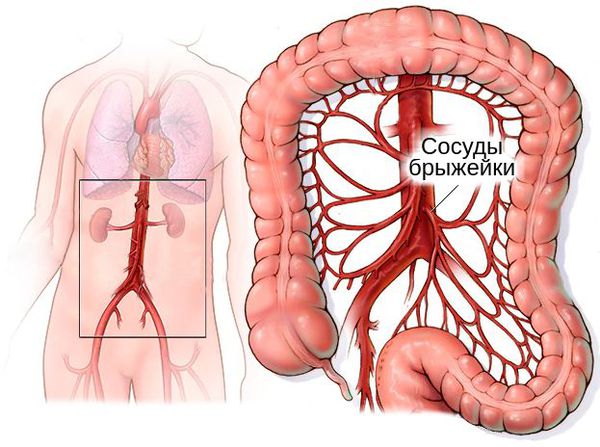
У абсцесса печени есть три условные зоны: область центрального некроза, поражения стромы (каркаса органов) и наружная фибриновая зона, содержащая трофозоиты амёб. В зоне некроза находится детрит, эритроциты и другие вещества, кроме бактерий. Цвет содержимого — от жёлто-коричневого до бурого. Если в кишечнике или печени возникает фистула (патологическое отверстие), возникает амёбное поражение кожи и иногда перианальной области.
В период паразитирования амёбы не гибнут, так как могут избегать агрессивного воздействия иммунной системы. Они нарушают выработку и способствуют распаду иммуноглобулина А, играющего важную роль в защите слизистых оболочек и кожи, тем самым подавляют Т-клеточный иммунитет.
При встрече с нейтрофилами — разновидностью лейкоцитов — амёбы могут поглотить и разрушить эти иммунные клетки. В результате произойдёт выброс ферментов и свободных радикалов, которые усилят повреждение тканей.
Классификация и стадии развития амебиаза
По Международной классификации болезней (МКБ-10) выделяют 10 форм болезни:
- A06.0 Острая амёбная дизентерия (острое поражение кишечника).
- A06.1 Хронический кишечный амёбиаз (хроническое поражение кишечника)
- A06.2 Амёбный недизентерийный колит (язвенное поражение толстого кишечника)
- A06.3 Амёбома кишечника (опухолевидное поражение кишечника)
- A06.4 Амёбный абсцесс печени (может быть как осложнение кишечного процесса, так и самостоятельной формой болезни).
- A06.5 Амёбный абсцесс лёгкого (поражение лёгких, иногда с печенью).
- A06.6 Амёбный абсцесс головного мозга (поражение головного мозга, иногда с печенью и лёгкими).
- A06.7 Кожный амёбиаз (язвенное поражение кожи).
- A06.8 Амёбная инфекция другой локализации (аппендикса или головки полового члена).
- A06.9 Амёбиаз неуточнённый.
По классификации Всемирной организации здравоохранения (ВОЗ) формы амёбиаза делят на две группы:
- кишечный амёбиаз — включает амёбную дизентерию и недизентерийный амёбный колит;
- внекишечный амёбиаз — включает печёночный амёбиаз (острую форму и абсцесс печени), лёгочный амёбиаз и другие внекишечные поражения.
По типу течения болезни выделяют три формы:
- типичная форма — развитие кишечного амёбиаза, амёбной дизентерии или острого амёбного колита;
- атипичная форма — скрытое, бессимптомное течение амёбиаза;
- молниеносная форма — внезапное развитие болезни с признаками выраженной интоксикации, сильными болями в животе, вызванным тотальным поражением слизистой кишечника, кишечным кровотечением, перфорацией кишечника, перитонитом и высокой летальностью.
По тяжести кишечного амёбиаза выделяют три степени:
- лёгкая— медленное начало без признаков интоксикации или её минимальными проявлениями, температура в норме или не превышает 38,0°C, болей в животе нет, стул нормальной консистенции или кашицеобразный до 3-х раз в сутки, кровь в кале отсутствует, чаще поражается один сегмент кишечника, наблюдаются изменения в клиническом анализе крови, осложнений нет;
- среднетяжёлая— подострое начало, в течение недели наблюдается умеренно выраженная интоксикация и фебрильная температура (38-39°C), в животе возникают боли умеренной интенсивности, характерен кашицеобразный или жидкий стул с примесями крови до 10 раз в день, умеренно выраженные признаки воспаления в копрограмме, повышение уровня эозинофилов в крови и скорости оседания эритроцитов, язвенно-некротическое поражение нескольких сегментов толстого кишечника, иногда развиваются осложнения;
- тяжёлая— болезнь начинается остро, выраженная интоксикация и фебрильная температура сохраняются дольше недели, наблюдаются выраженные интенсивные боли в животе, возможно появление тенезмов — резких судорожных болей в области прямой кишки, стул становится жидким с примесью крови и слизи, частота дефекаций — 10 раз в сутки, ярко выражены изменения в клиническом анализе крови и копрограмме, поражается несколько сегментов кишечника, вплоть до тотального, развиваются осложнения.
По наличию осложнений болезнь может протекать:
Осложнения амебиаза
- прободение язвы, чаще в области слепой кишки, с развитием кишечного кровотечения, перитонита и образования абсцессов в брюшной полости;
- амёбома — опухолевое образование-инфильтрат в стенке кишечника, состоит из коллагена, фибробластов и клеточных элементов;
- стриктура кишечника — спаечный процесс, может проявляться запорами инепроходимостью кишечника
- анемияи истощение — развиваются при длительном хроническом течении болезни.
- амёбный перикардит — развивается из-за прорыва абсцесса через диафрагму в перикард, может стать причиной тампонады сердца и привести к смерти;
- эмпиема плевры — возникает из-за прорыва абсцесса через кровь или диафрагму в лёгкие, проявляется болями в грудной клетке, кашлем, одышкой, появлением мокроты с кровью и гноем, потрясающим ознобом и лихорадкой, в крови увеличивается уровень лейкоцитов, нейтрофилов и эозинофилов;
- фульминантный амёбиаз — чаще возникает у ослабленных детей и беременных, отличается резким началом с гектической лихорадкой, тотальным поражением кишечника, выраженным токсикозом, кишечными кровотечениями и неблагоприятным прогнозом;
- амёбиаз кожи — развивается у ослабленных больных, чаще в перианальной области;
- амёбиаз головного мозга — характерно острое начало с выраженной мозговой симптоматикой, прогноз неблагоприятный.
Диагностика амебиаза
В основе диагностики лежит анамнез — пребывание на опасной в отношении амёб территории, и данные лабораторного обследования, в том числе специфические тесты для выявления возбудителя.
Кишечный амёбиаз сопровождается болями в кишечнике и нарушением стула. Его нужно отличить от:
- острой и хронической кишечной инфекции — шигеллёза,сальмонеллёза, эшерихиоза, кампилобактериоза и др.;
- иных паразитарных заболеваний —лямблиозабалантидиаза, кишечного шистосомоза и др.;
- воспаления кишечника неинфекционной природы — неспецифического язвенного колита и болезни Крона;
- псевдомембранозного колита — развитие этой болезни связано с длительным приёмом антибиотиков;
- опухоли кишечника
Внекишечный амёбиаз нужно отличить от:
- гнойных абсцессов печени, мозга и почек;
- эхинококковых кист;
- гепатоцеллюлярной карциномы — злокачественной опухоли печени.
Лабораторная и инструментальная диагностика амёбиаза предусматривает:
- Клинический анализ крови. При кишечном амёбиазе наблюдается умеренное повышение уровня эозинофилов и базофилов. При внекишечном амёбиазе — умеренное увеличение уровня лейкоцитов со сдвигом влево до юных форм нейтрофилов, повышение скорости оседания эритроцитов (СОЭ), концентрации эозинофилов и базофилов.
- Биохимический анализ крови. При внекишечном амёбиазе может отмечаться повышение щелочной фосфатазы, общего билирубина, АСТ и ГГТ.
- Копрограмма. В кале обнаруживаются лейкоциты, эритроциты, слизь и различные формы амёб.
- Серологические специфические исследования: реакция иммунофлюоресценции (РИФ) или иммуноферментный анализ крови (ИФА). В основном применяются для диагностики внекишечного амёбиаза, когда не удаётся обнаружить возбудителя в кале.
- ПЦР кала— полимеразная цепная реакция. Это перспективный метод исследования, однако он не даёт информации о болезни или носительстве. С его помощью можно только обнаружить амёбы в кишечнике.
- Копроовоскопия— микроскопическое исследование кала. В данном случае этот метод используют для поиска больших вегетативных форм амёб только в свежесобранном жидком кале, так как уже через 15-25 минут они теряют подвижность и погибают. Чтобы исследование было более достоверным, можно использовать солевое слабительное. Увеличить время хранения кала можно с помощью баночки с консервантом. Желательно применять методы обогащения, например эфирформалиновое осаждение. При исследовании оформленного кала можно выявить просветные формы амёб, а при выявлении цист подойдёт кал более длительного хранения, но диагноз будет под сомнением. При остром амёбиазе в кале чаще выделяют только большие вегетативные амёбы, а в период выздоровления — просветные амёбы и цисты. Большую проблему вызывает морфологическая схожесть дизентерийной амёбы и непатогенным видом амёб, таким как Entamoeba dispar. Отличить их при обычной микроскопии практически невозможно, особенно неподготовленному лаборанту. Поэтому анализы желательно сдавать в специализированных лабораториях.
- Микроскопия материала, полученного при пункции абсцесса. Позволяет обнаружить амёб. При внекишечном амёбиазе материал желательно брать с границы здоровых и поражённых тканей или внутренней поверхности капсулы абсцесса.
- Ректо- и колоноскопия— визуализация повреждений толстого кишечника. Позволяет обнаружить язвы в кишечнике, амёбому и самих амёб — тех, которые переваривают эритроциты. Как правило, выявляется очаговое поражение.
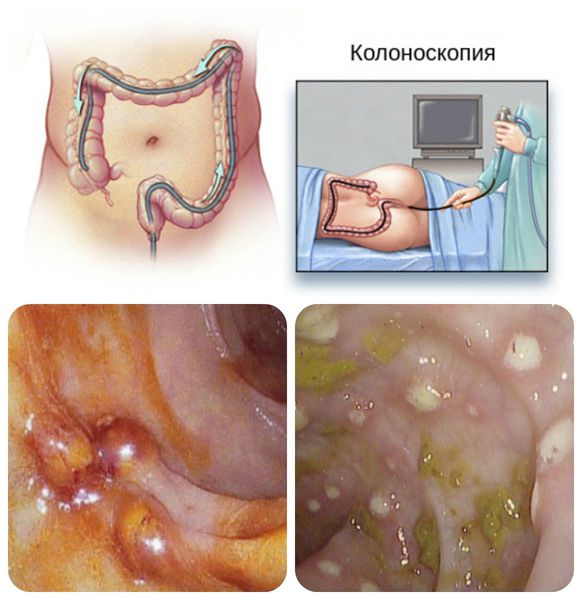
Лечение амебиаза
Лечение больных амёбиазом возможно как в стационаре, так и в амбулаторных условиях. Выбор места лечения зависит от тяжести состояния и локализации процесса.
Госпитализации подлежат больные со среднетяжёлым и тяжёлым течением, внекишечной формой болезни, осложнениями, а также по эпидемиологическим показаниям.
Диета показана всем пациентам. Она предполагает механическое и химическое щажение кишечника. Для этого нужно исключить алкоголь, жирную, жареную, острую, копчёную пищу и газировку. Необходим достаточный объём жидкости.
Этиотропная терапия, направленная на уничтожение возбудителя, применяется при любых формах болезни и носительстве. При внекишечном амёбиазе применяются препараты 5-нитро-имидазольной группы, дегидроэметин дигидрохлорид, хлорохин, паромомицин и др. При кишечном амёбиазе — препараты, работающие только в просвете кишечника, например Этофамид, и 5-нитро-имидазолы. Большинство просветных препаратов не зарегистрированы в России.
При больших абсцессах печени (более 6 см) проводятся хирургические манипуляции, направленные на уменьшение и ликвидацию очага — дренирование абсцесса чрескожно или при помощи вакуумного отсоса. В редких случаях показано оперативное вмешательство.
При присоединении вторичной бактериальной флоры к лечению подключают антибактериальные средства. Одновременно с лечением и в период выздоровления назначают заместительные и восстановительные препараты, которые нормализуют микрофлору кишечника — пробиотики и сахаромицеты. Пока эти препараты не имеют достаточной доказательной базы.
- стойкая нормализация температуры тела и качества стула в течение 3-х дней;
- исчезновение выраженной интоксикации;
- нормализация общелабораторных показателей крови;
- отсутствие выраженного воспалительного процесса в кишечнике по данным копрограммы;
- исчезновение язвенного процесса в кишечнике по данным колоноскопии;
- тенденция к нормализации работы печени и уменьшению её размеров.
Реабилитация при амёбиазе лёгкого течения, носительстве и большинстве неосложнённых форм острого амёбиаза среднетяжёлого течения, как правило, не требуется — достаточно непродолжительного соблюдения диеты и приёма пробиотических препаратов.
Прогноз. Профилактика
При своевременной медицинской помощи пациенту с неосложнённым кишечным амёбиазом прогноз, как правило, благоприятный. При наличии факторов риска, развитии внекишечного амёбиаза и осложнений прогноз серьёзный, вплоть до летального исхода. Вероятность смерти зависит от локализации поражения и исходных показателей здоровья.
Специфическая профилактика не разработана. Профилактический приём химиотерапевтических средств не рекомендуется.
Меры неспецифической профилактики:
- Следить за состоянием системы водоснабжения, не допускать попадания в неё сточных вод и фекалий человека, обеззараживать воду.
- Пить только ту воду и употреблять только ту пищу, в качестве которой уверены. Нельзя пить необеззараженную воду из рек, озёр, фонтанов, из-под крана, употреблять лёд из сырой воды, есть немытые овощи и фрукты, непастеризованные молочные продукты и еду с улицы, особенно в странах с неблагополучной санитарной ситуацией. Воду лучше кипятить.
- Своевременно выявлять и лечить больных и носителей амёб, дезинфицировать место их проживания: кал и грязное бельё обезвреживать с помощью 3 % раствора лизола.



