Полимиозит

Полимиозит — системное воспалительное поражение мышечной ткани преимущественно поперечно-полосатой мускулатуры конечностей с развитием болевого синдрома, прогрессирующей слабости и атрофии пораженных мышц. Возможно появление патологических изменений в легких и сердце. Диагностика полимиозита включает консультации ревматолога и смежных специалистов, лабораторные исследования, электромиографию, биопсию мышечной ткани, обследование соматических органов (ЭКГ, УЗИ, рентгенографию). Лечение полимиозита проводят стероидными гормонами и иммунодепрессантами.
Общие сведения
Полимиозит относится к системным аутоиммунным заболеваниям и входит в группу идеопатических воспалительных миопатий. Случаи возникновения полимиозита наблюдаются у людей любого возраста, однако пик заболеваемости отмечается среди детей от 5 до 15 лет и среди взрослых в возрасте от 40 до 60 лет. Примерно 70% случаев полимиозита приходится на лиц женского пола. Довольно часто возникновение полимиозита наблюдается на фоне другой аутоиммунной патологии и у пациентов со злокачественными новообразованиями.
Причины возникновения полимиозита
На сегодняшний день этиологические факторы полимиозита находятся в стадии изучения. Предполагается провоцирующая роль некоторых вирусов (например, цитомегаловируса, вирусов Коксаки) в запуске аутоиммунного механизма заболевания. Немаловажная роль в этом отводится антигенному сходству отдельных видов вирусов и мышечной ткани. Проведенные в последние годы генетические исследования обнаружили у некоторых пациентов маркеры наследственной предрасположенности к возникновению полимиозита.
Среди триггерных факторов, возможно запускающих развитие полимиозита, выделяют переохлаждение, повышенную инсоляцию, хроническую инфекцию, травмы, лекарственную аллергию (крапивница, медикаментозный дерматит, токсикодермия, синдром Стивенса-Джонсона).
Классификация полимиозита
Согласно одной из классификаций, которыми пользуется клиническая ревматология, выделяют 6 форм полимиозита. Первичный полимиозит — проявляется поражением мышц проксимальных отделов конечностей и шеи, а также глотки, гортани и пищевода. В некоторых случаях сопровождается артралгией. Первичный дерматомиозит — полимиозит, сопровождающийся кожными проявлениями в виде эритематозных пятен на лице и в области суставов. Возможны поражения слизистой глаз (конъюнктивит), ротовой полости (стоматит), и глотки (фарингит).
Полимиозит при злокачественных процессах — чаще всего наблюдается у лиц старше 40 лет. Наиболее часто он развивается на фоне рака легкого, молочной железы, желудка, толстого кишечника, предстательной железы, яичников. Возможно его появление при лимфоме. Детский полимиозит — в большинстве случаев сопровождается кожными проявлениями, появлением внутрикожных и подкожных кальцификатов. Характеризуется прогрессирующим течением с образованием мышечных атрофий и контрактур; поражением сосудов ЖКТ с развитием васкулита и тромбоза, приводящих к появлению острых болей в животе, желудочно-кишечных кровотечений, иногда — изъязвлений и перфораций стенки кишечника.
Полимиозит при других аутоиммунных болезнях — может возникать при системной красной волчанке, болезни Шегрена, ревматоидном артрите, склеродермии. Миозит с включениями — является редко встречающейся формой полимиозита и отличается поражением мышц дистальных отделов конечностей. Свое название эта форма полимиозита получила благодаря тому, что при исследовании биоптата пораженных мышц в мышечных волокнах наблюдаются включения.
Симптомы полимиозита
Для полимиозита наиболее типично подострое начало с постепенно развивающимся поражением мышц тазового и плечевого пояса. Зачастую к мышечному синдрому присоединяются различного рода поражения соматических органов: ЖКТ, сердца, легких. У 15% больных полимиозитом наблюдается суставной синдром.
Мышечный синдром проявляется в первую очередь болями в мышцах при движении, прощупывании и даже в покое. Боли сопровождаются прогрессирующей мышечной слабостью, из-за которой пациент не может полноценно осуществлять активные движения: поднять и удержать конечность, держать предметы в руках, поднять голову с подушки, встать, сесть и т. Наблюдается уплотнение и отечность пораженных мышц. Со временем при полимиозите в пораженных мышцах развиваются атрофии, миофиброз и контрактуры, в некоторых случаях — кальциноз. Выраженное и распространенное поражение мышц может приводить к полной обездвиженности пациента.
Возможно течение полимиозита с поражением гладкой мускулатуры глотки, гортани и пищевода. В таких случаях развивается дисфагия (трудности при проглатывании пищи, поперхивания во время еды) и дизартрия (нарушение речи). При распространении процесса на глазодвигательные мышцы может отмечаться опущение верхнего века (птоз), двоение предметов (диплопия), косоглазие. При вовлечении в процесс мимической мускулатуры лицо пациента с полимиозитом принимает обездвиженный маскообразный вид.
Суставной синдром характеризуется поражением лучезапястных суставов и мелких суставов кисти. Реже при полимиозите наблюдается поражение плечевых, локтевых, голеностопных и коленных суставов. В области пораженного сустава отмечаются типичные признаки его воспаления: отечность, болезненность, покраснение, ограничение движений в суставе. В коже над суставами возможно отложение кальцификатов. Артрит у больных полимиозитом, как правило, протекает без деформации сустава.
Поражения внутренних органов у половины пациентов с полимиозитом проявляются различными желудочно-кишечными симптомами: боли в животе, анорексия, запор или понос, симптомы кишечной непроходимости. Возможно эрозивное поражение слизистой ЖКТ с развитием кровотечения, прободной язвы желудка или перфорации кишечника. Возникновение пневмонии при полимиозите обусловлено гиповентиляцией легких из-за слабости дыхательной мускулатуры и попаданием пищи в дыхательные пути при поперхиваниях. Со стороны сердечно-сосудистой системы у пациентов с полимиозитом может наблюдаться синдром Рейно, аритмии, миокардит, гипотония, развитие сердечной недостаточности.
Течение полимиозита
Острое течение полимиозита развивается на фоне лихорадки и интоксикации. Характеризуется быстро прогрессирующим поражением мышц, сопровождающимся дисфагией и дизартрией. Очень скоро наступает обездвиженность больного, развиваются сердечно-легочные поражения. При отсутствии лечения высока вероятность смертельного исхода заболевания.
Подострое течение полимиозита отличается более плавным течением с периодами улучшения. Однако оно сопровождается неуклонным прогрессированием мышечной слабости от обострения к обострению, присоединением поражений соматических органов. Хроническое течение полимиозита является наиболее благоприятным и отличается поражением отдельных мышечных групп, что позволяет пациентам длительное время сохранять трудоспособность.
Диагностика полимиозита
При подозрении на полимиозит пациенты направляются на консультацию ревматолога. Для дифференциации мышечного синдрома от миастении может потребоваться консультация невролога. Наличие симптомов со стороны сердечно-сосудистой системы, легких, органов ЖКТ являются показанием для консультации соответственно кардиолога, пульмонолога, гастроэнтеролога.
В клиническом анализе крови у пациентов с полимиозитом выявляются признаки воспалительного процесса: ускорение СОЭ и лейкоцитоз. Данные биохимического анализа крови свидетельствуют о повышении уровня «мышечных ферментов» (АЛТ, АСТ, КФК, альдолазы). При полимиозите их используют для оценки степени активности происходящего в мышцах воспалительного процесса. В 20% случаев полимиозита наблюдается наличие антинуклеарных антител, у небольшой части пациентов выявляется ревматоидный фактор.
Электромиография при полимиозите проводится для исключения других нервно-мышечных заболеваний. Она определяет повышенную возбудимость и спонтанные фибрилляции, низкую амплитуду потенциалов действия. Оценку состояния внутренних органов проводят по данным копрограммы, УЗИ органов брюшной полости, гастроскопии, ЭКГ, УЗИ сердца, рентгенографии легких.
Большую диагностическую ценность при полимиозите представляет собой гистологическое исследование мышечных волокон, для получения которого проводится биопсия мышц. Забор материала чаще производят из участка двуглавой мышцы плеча, бицепса или квадрицепса. Гистологическое исследование выявляет характерное для полимиозита наличие в мышечной ткани полостей (вакуолей), дегенерацию и некроз мышечных волокон, лимфоцитарную инфильтрацию мышечной ткани и стенок проходящих в ней сосудов.
Лечение полимиозита
Базовая терапия пациентов с полимиозитом заключается в назначении глюкокортикостероидов (преднизолон) с постепенным снижением дозы до поддерживающего уровня. Однако такое лечение не всегда эффективно. Терапия глюкокортикостероидами дает результат лишь у 25-50% пациентов и оказывается вовсе неэффективной при миозите с включениями.
Отсутствие улучшения в состоянии пациента спустя 20 дней от начала лечения является показанием к назначению иммунодепрессантов. В первую очередь это парентеральное введение метотрексата. Препаратом запаса является азатиоприн. Лечение этими препаратами требует ежемесячного проведения биохимических проб печени. В терапии полимиозита также возможно применение хлорамбуцила, циклоспорина, циклофосфамида или их комбинаций.
Прогноз полимиозита
Наиболее неблагоприятный прогноз имеет острая форма полимиозита, особенно в случаях, когда пациент не получает адекватного лечения. Летальный исход может быть обусловлен развитием легочно-сердечной недостаточности или аспирационной пневмонии. Развитие полимиозита в детском возрасте является ухудшающим прогноз признаком, так как в этих случаях заболевание, как правило, неуклонно прогрессирует и приводит к обездвиженности больного. Пациенты с хронической формой полимиозита в большинстве случаев имеют благоприятный прогноз как для жизни, так и для трудовой деятельности.
Шанкроид – это инфекция, передаваемая половым путем (ИППП), вызванная небольшой грамотрицательной бактерией Haemophilus ducreyi (H. ducreyi).
Заболевание характеризуется болезненными язвами половых органов и болезненными опухолями лимфатических желез в паховой области. Шанкроид отличается от непередаваемой половым путем язвенной болезни кожи, также вызванной H. ducreyi, распространенной у детей и молодых взрослых на островах южной части Тихого океана.
Насколько распространен шанкроид?
Частота возникновения мягкого шанкра неизвестна из-за ограничений в доступности подтверждающих диагностических тестов. Болезнь встречается в России и в большинстве других развитых стран, но случаи заражения чаще всего связаны с зарубежными поездками. Зарегистрированы небольшие вспышки заболевания в США и во Франции. Эндемичные районы – Африка, Южная Азия, Латинская Америка, Карибский бассейн.
Кто подвержен риску развития шанкроида?
Любой, кто имеет половой контакт с инфицированным H. ducreyi, подвергается риску развития шанкроида. Микроорганизм очень заразен, но он не заражает неповрежденную кожу. Считается, что он проникает в организм хозяина через микроскопические разрывы в коже во время полового контакта.
Шанкроид чаще диагностируется у гетеросексуальных мужчин, чем у женщин, особенно у необрезанных мужчин.
Каковы клинические особенности шанкроида?
Время от заражения во время полового контакта до появления признаков и симптомов обычно составляет 4-10 дней (диапазон 1-35 дней).
У инфицированного человека вначале развивается одна или несколько красных эритематозных папул, которые быстро эволюционируют в пустулы и становятся больше, пока не распадаются до язвы. Типичная язва глубокая, имеет подорванные границы и очень болезненна. Основание язвы содержит гнойный экссудат и легко кровоточит.
Шанкроид поражает участки, наиболее подверженные трению во время интимного контакта. У мужчин они включают крайнюю плоть и головку. Если заболевание не лечить, в 50% случаев развивается инфицирование лимфатических желез. Они становятся большими, твердыми и болезненными. Образовавшиеся шишки называются бубонами, могут образовываться с одной или обеих сторон паха.
Бубоны возникают примерно через 1-2 недели после появления начальных язв. Бубоны могут лопаться и выделять гной. Мужчины обычно обращаются за медицинской помощью при возникновении этих болезненных половых поражений.
У женщин язвы могут располагаться на половых губах, влагалищном входе, шейке матки, в промежности и перианальной области.
Женщины обычно имеют неспецифические симптомы, такие как:
Некоторые женщины являются бессимптомными носителями и не знают об этой инфекции.
![]()
Нелеченные шанкроидные язвы у лиц обоих полов могут сохраняться в течение 1-3 месяцев и приводят к образованию рубцов. Они могут увеличить риск инфицирования вирусом иммунодефицита человека (ВИЧ).
Кроме того, в некоторых случаях они могут значительно увеличиваться при развитии выраженной способности к периферическому росту. В центре она рубцуется. но по краям расширяется и распространяется на окружающие ткани (промежность. бедра).
Гангренозный шанкроид протекает особенно тяжело с лихорадкой и выраженной интоксикацией. Язва сильно распространяется в глубину и сопровождается некрозом с кровотечением, происходит разрушение кавернозных тел.
Кроме язвенных поражений, бубонов, заживающих с уродующими рубцами и представляющих угрозу сепсиса, развиваются другие осложнения шанкроида:
- Фимоз. Из-за выраженного отека крайней плоти, головку открыть не удается, скопившийся гной почти не выходит, образуются сильные изъязвления;
- Гангрена головки. Из-за сильного сдавления отеком, сопровождающимся нарушением кровообращения и инфицированием.
Как проводится диагностика шанкроида?
Диагноз мягкий шанкр позволяет поставить сочетание болезненной генитальной язвы и гнойной паховой аденопатии.
Как для клинических целей, так и для целей эпиднадзора, вероятный диагноз шанкроида также может быть поставлен, если соблюдены все следующие критерии:
- у пациента одна или несколько болезненных язв половых органов;
- присутствует характерная для шанкроида клиническая картина – появление язв половых органов и, если они имеются, регионарная лимфаденопатия;
- у пациента исключен сифилис – нет признаков инфекции T. pallidum при исследовании язвенного экссудата методом темнопольной микроскопии или при серологическом тесте на сифилис (предпочтительно ПЦР), проводимом не менее чем через 7 дней после появления язвы;
- у пациента исключена инфекция простого герпеса – тест ПЦР ВПГ или культура ВПГ, выполненная на экссудате язвы, отрицате
Тесты на амплификацию нуклеиновых кислот возбудителя мягкого шанкра (NAAT) не доступны даже в развитых странах. В условиях проведения исследования в лаборатории оцениваются комбинированные NAATs для сифилиса (Treponema pallidum), шанкроида (H. ducreyi) и вируса простого герпеса, которые характеризуются высокой чувствительностью (> 95%) и специфичностью (99%).
Бактериологический посев. Для постановки точного диагноза шанкроида традиционно необходимо выделение культуры H. ducreyi из материала язвенного образования. Но культуральное исследование дорого, проводится на специальных культуральных средах и в очень специфических лабораторных условиях. Заявленная чувствительность культуры составляет 60-80%.
Микроспория. Возможна для диагностики. Проводится исследование материала от основания гнойника или от бубона, предварительно высушенного, фиксированного пламенем, затем окрашенного по Граму или фуксином Циля (в разведении 1:10 и подогревании до образования паров). Оно может показать типичное слипание организма в виде параллельных цепочек (описанного как “стая рыб”), но чувствительность теста невысока.
Для постановки диагноза шанкроида тесты обнаружения антигенов или антител в клинической практике не используются.
Как проводится лечение шанкроида?
Успешное своевременно начатое лечение шанкроида излечивает инфекцию, устраняет клинические симптомы и предотвращает передачу инфекции другим людям. В более поздних случаях, несмотря на успешную терапию, могут появиться рубцы.
Шанкроид лечат антибиотиками. Препараты выбора – азитромицин, ципрофлоксацин, цефтриаксон или эритромицин.
Сообщается об устойчивости к триметоприм-сульфаметоксазолу (Бисептолу) и тетрациклину, поэтому сейчас сульфаниламиды (как рекомендовалось ранее) и тетрациклины не применяются. Кроме того, имеются данные о промежуточной устойчивости к ципрофлоксацину и эритромицину, поэтому азитромицин и цефтриаксон рекомендуются в первую очередь. К тому же их преимущество – однократный прием. Однако данные относительно устойчивости Haemophilus ducreyi к антибактериальным препаратам ограничены в связи с небольшой распространенностью заболевания.
Для повышения восприимчивости к лечению (за исключением иммунокомпрометированных лиц) предпочтителен режим однократного приема. При назначении эритромицина необходима оценка риска удлинения интервала QT.
Учитывая, что большинство диагнозов мягкого шанкра основаны на клинических критериях и пациенты могут иметь двойные инфекции, эмпирическая терапия также включает лечение простого герпеса и сифилиса.
Другие рекомендации
На лечение плохо реагируют необрезанные мужчины и пациенты с ВИЧ-инфекцией по сравнению с остальными.
Пациенты во время диагностики шанкроида должны быть обязательно проверены на ВИЧ-инфекцию. Если первоначальные результаты теста были отрицательными, серологический тест на сифилис и ВИЧ-инфекцию должны быть выполнены повторно через 3 месяца после диагностики шанкроида. Последующее наблюдение должно продолжаться до тех пор, пока признаки и симптомы не будут полностью устранены.
Антибиотики приводят к улучшению в течение 3-4 дней, и повторная эпителизация должна быть очевидна к 7-му дню. Время до полного заживления зависит от площади пораженной кожи, наличия бубонов, а также от иммунного статуса инфицированного человека.
Если заживление затягивается более чем на 7 дней, рекомендуется:
- Вскрыть флуктуирующие бубоны с помощью игольчатой аспирации. Может потребоваться повторение этой простой процедуры, поэтому иногда применяется разрез и дренирование;
- Рассмотреть возможность неудачи лечения, низкой отзывчивости к лечению пациента, устойчивости к противомикробным препаратам возбудителя, наличия ВИЧ-инфекции, наличия коинфекции других ИППП или неправильного диагноза.
Больной шанкроидом не должен практиковать сексуальную активность до тех пор пока все повреждения не излечены. Половые партнеры должны быть немедленно уведомлены и обработаны, даже если у них нет никаких признаков или симптомов, особенно если контакт произошел в течение 10 дней до начала изъязвления шанкроида.
Важно, чтобы пациенты с шанкроидом прошли полный скрининг сексуального здоровья на другие инфекции передающиеся половым путем, кроме того, скрининг сексуального здоровья должен быть повторен через несколько недель.
Особые указания по лечению шанкроида при беременности
Хотя ципрофлоксацин представляет низкий риск для плода во время беременности и обладает потенциальной токсичностью при грудном вскармливании, его не рекомендуется применять при беременности и кормлении грудью.
Во время беременности и кормления грудью следует использовать другие альтернативные препараты. О каких-либо побочных эффектах шанкроида на исход беременности не сообщалось.
Особые указания по лечению шанкроида при ВИЧ-инфекции
Люди с ВИЧ-инфекцией, у которых есть шанкр, должны находится под тщательным контролем, так как у них с большей вероятностью наблюдаются неудачи в лечении и имеются медленно заживающие язвы. Людям с ВИЧ-инфекцией могут потребоваться повторные или более длительные курсы терапии, низкая эффективность лечения может возникнуть при любом режиме.
Применение схем приема азитромицина и цефтриаксона в одной дозе у лиц с ВИЧ-инфекцией не рекомендуется.
Может ли быть предотвращен шанкроид?
Риск приобретения шанкроида снижается с помощью:
- безопасных сексуальных практик, включая ограничение числа сексуальных партнеров;
- избегания полового контакта с лицом высокого риска;
При появлении любых подозрительных изменений половых органов рекомендуется незамедлительно обратиться к венерологу для диагностики и назначения терапии.
Тест с ответами по теме «Дифференциальная диагностика некоронарогенных заболеваний миокарда в амбулаторной практике»
1) болью в грудной клетке;2) нарушениями ритма;+3) симптомами сердечной недостаточности;4) тромбоэмболией легочной артерии.
Внезапные нарушения ритма возникают у больных гипертрофической кардиомиопатией (ГКМП)
1) преимущественно при необструктивной форме;2) преимущественно при обструктивной форме;3) при любой степени обструкции;+4) при наличии симптомов сердечной недостаточности.
1) детский и подростковый;+2) любой возраст;3) молодой и средний;4) средний и пожилой.
1) 15-20 мм;2) 21-25 мм;3) 25-30 мм;4) более 30 мм
Диагностическая ценность рутинного генетического тестирования при дилатационной кардиомиопатии (ДКМП)
1) имеет значение при наличии ≥2 случаев в семье;+2) имеет решающее значение в постановке диагноза;3) показано всем членам семьи больного;4) составляет 30-35%
Диагностические критерии гипертрофической кардиомиопатии (ГКМП)
1) утолщение стенки левого желудочка ≥14 мм и семейный анамнез внезапной смерти;+2) утолщение стенки миокарда правого и левого желудочка;3) утолщение стенки одного и более сегментов миокарда левого желудочка ≥14 мм;4) утолщение стенки одного и более сегментов миокарда левого желудочка ≥15 мм
Дилатационная кардиомиопатия является причинной сердечной недостаточности в
1) 15-36% случаев;+2) 2-5% случаев;3) 35-52% случаев;4) частота случаев не определена.
Заместительный фиброз миокарда при дилатационной кардиомиопатии (ДКМП) выявляется при помощи
1) магнитно-резонансной томографии;+2) рентгенографии;3) сцинтиграфии;4) эхокардиографии.
Идентификация функционального характера митральной регургитации включает
1) асимметричность раскрытия створок митрального клапана;2) асимметричность струи регургитации;3) отсутствия явной морфологической аномалии створок клапана;+4) расширение кольца митрального клапана
Изменения ЭКГ покоя при аритмогенной дисплазии правого желудочка (АДПЖ)
1) блокада левой ножки пучка Гиса;2) инвертированный зубец Т в левых грудных отведениях;3) инвертированный зубец Т в правых грудных отведениях;+4) поздние потенциалы желудочков на усредненной ЭКГ
Исключить ишемическую причину диффузного гипокинеза миокарда позволяет
1) КТ-коронарография;+2) коронарная ангиография;+3) магнитно-резонансная томография;4) стресс-эхокардиография
Исход миокардита в дилатационную кардиомиопатию (ДКМП) вероятен при сохранении сердечной недостаточности
1) 1 год;2) 1 месяц;3) 3 месяца;+4) 6 месяцев.
К диагностическим критериям рестриктивной кардиомиопатии относятся следующие
1) нарушение диастолической функции по 1 типу (типу расслабления);2) нарушение диастолической функции по рестриктивному типу;+3) нарушение локальной сократимости ЛЖ;4) переднесистолическое движение передней створки митрального клапана.
К первичным генетически обусловленным кардиомиопатиям относятся
1) гипертрофическая кардиомиопатия;+2) перипартальная кардиомиопатия;3) стресс-индуцированная кардиомиопатия (такоцубо);4) токсическая кардиомиопатия.
К фенотипу дилатационной кардиомиопатии (ДКМП) могут привести
1) назначение больному антрациклинов;+2) пероральные железосодержащие препараты;3) употребление алкоголя;+4) употребление кокаина
Миокардиты составляют от общего числа некоронарогенных заболеваний миокарда
1) 10%;2) 15%;3) 20%;+4) 5%.
Наиболее распространенный тип первичной кардиомиопатии
1) аритмогенная дисплазия правого желудочка;2) гипертрофическая;3) дилатационная;+4) рестриктивная.
Наиболее характерные особенности течения миокардита
1) возникает без острого начала, протекает латентно;+2) возникает остро, сопровождается интоксикационным синдромом;3) всегда прослеживается связь с предшествующей инфекцией;4) маскируется под различные заболевания сердца
Наименее распространенный тип первичной кардиомиопатии
1) аритмогенная дисплазия правого желудочка;2) гипертрофическая;3) дилатационная;4) рестриктивная
1) количество желудочковых экстрасистол более 2000 в сутки;2) пароксизмальная желудочковая тахикардия продолжительностью более 30 секунд;+3) пароксизмальная желудочковая тахикардия продолжительностью менее 30 секунд;4) полиморфная желудочковая экстрасистолия более 50 в час.
Некомпактный миокард левого желудочка отличается от дилатационной кардиомиопатии (ДКМП)
1) визуализация двухслойной структуры миокарда;+2) дилатация левого желудочка;3) снижение фракции выброса левого желудочка;4) соотношение слоев миокарда неплотный/плотный слой составляет более 2
Нозологическое описание некоронарогенных заболеваний миокарда по системе WHF-MOGE(S) определяется
1) ведущим клиническим синдромом;+2) вовлечением органов и систем в патологический процесс;+3) морфологическим установлением фиброза миокарда;4) наличием нарушений фертильности;5) определением этиологии и характера наследования заболевания
Обструктивная форма гипертрофической кардиомиопатии (ГКМП) характеризуется градиентом давления в ЛЖ
1) более 20 мм рт. ;2) более 30 мм рт. ;3) более 40 мм рт. ;4) более 50 мм рт
Обструктивная форма гипертрофической кардиомиопатии характеризуется
1) недостаточностью аортального клапана;2) недостаточностью митрального клапана;+3) обструкцией выносящего тракта левого желудочка;+4) риском внезапной смерти
Особенности анамнеза больного миокардитом в предшествующие 30 дней
1) наличие лихорадки > 38 °C;+2) прием алкоголя;3) прием антибиотиков;4) признаки острой респираторной вирусной инфекции
Особенности желудочковых нарушений ритма при аритмогенной дисплазии правого желудочка (АДПЖ)
1) никогда не бывают единственным проявлением заболевания;2) спонтанные желудочковые тахикардии;+3) уширение комплекса QRS по типу блокады левой ножки пучка Гиса во время пароксизма;+4) уширение комплекса QRS по типу блокады правой ножки пучка Гиса во время пароксизма.
Особенности симптомов сердечной недостаточности при аритмогенной дисплазии правого желудочка (АДПЖ)
1) преимущественно левожелудочковая;2) преимущественно правожелудочковая;+3) тотальная;4) является ранним признаком заболевания.
Отек миокарда возможно визуализировать при помощи
1) магнитно-резонансной томографии;+2) рентгенографии;3) сцинтиграфии миокарда;4) эхокардиографии.
Отличие динамики сердечных тропонинов при миокардите
1) повышение временное, как при остром инфаркте миокарда;+2) повышение длительное в течение нескольких недель или месяцев;+3) повышению всегда предшествует боль в грудной клетке;4) содержание сердечных тропониновв крови в норме
Показаниями к коронароангиографии при гипертрофической кардиомиопатии (ГКМП) является
1) возраст старше 40 лет, наличие сердечно-сосудистых факторов риска;+2) коронарография обязательна для исключения сопутствующего кардиоваскулярного заболевания;3) синкопальное состояние;4) установленный диагноз ОКС
При дилатационной кардиомиопатии отмечается
1) выпот в полости перикарда;2) диффузное снижение сократительной способности миокарда;+3) нарушение локальной сократительной способности миокарда;4) парадоксальное движение межжелудочковой перегородки.
При диспансерном осмотре всегда следует заподозрить гипертрофическую кардиомиопатию (ГКМП) при
1) боли в грудной клетке;2) головокружении и обмороке;3) наличии в семье родственника с верифицированным диагнозом ГКМП;+4) нарушении ритма сердца.
При обструктивной кардиомиопатии при аускультации выслушивается
1) акцент первого тона;2) грубый систолический шум во 2 межреберье справа;3) протодиастолический шум на верхушке;4) систолический шум на верхушке и в четвертом межреберье слева от грудины
При рестриктивной кардиомиопатии с поражением левого желудочка
1) возникать симптомы отека легких;+2) определяться патологический зубец Q на ЭКГ в отведениях V1–2;3) определяться признаки гипертрофии левого желудочка;+4) снижение вольтажа комплекса QRS.
При рестриктивной кардиомиопатии с поражением правого желудочка
1) возникать симптомы отека легких;2) определяться патологический зубец Q на ЭКГ в отведениях V1–2;+3) определяться признаки гипертрофии левого желудочка;4) определяться снижение вольтажа комплекса QRS на ЭКГ
Признаки, отличающие «гипертоническое сердце» от гипертрофической кардиомиопатии (ГКМП)
1) головные боли, одышка;+2) на ЭКГ выявляются патологические зубцы Q;3) повышение артериального давления предшествует гипертрофии левого желудочка;+4) синкопальные состояния, стенокардия.
Признаки, отличающие «спортивное сердце» от гипертрофической кардиомиопатии (ГКМП)
1) гипертрофия левого желудочка может уменьшается;+2) диастолическое заполнение левого желудочка в норме;+3) преобладает ассиметричная гипертрофия левого желудочка;4) толщина стенок левого желудочка постоянная.
Ранними клиническими симптомами гипертрофической кардиомиопатии (ГКМП) являются
1) головокружения и обмороки;2) лабильность пульса и систолический шум по левому краю грудины;+3) одышка и отеки голеней;4) стенокардитические боли и сердцебиения.
Ранняя диагностика «пре-ДКМП» может включать определение в группах риска
1) сердечных тропонинов;+2) фиброза миокарда методом МРТ;+3) электрокардиографического скрининга;4) эхокардиографического скрининга.
Специфическими маркерами длительного употребления алкоголя являются
1) ацетальдегид-модифицированный гемоглобин;+2) гамма-глутамилтранспептидаза;3) дефицит фолиевой кислоты;4) углевод-дефицитный трансферрин
Стенокардитические боли могут возникать у больных гипертрофической кардиомиопатией (ГКМП) вследствие
1) наличия мышечных мостиков в проекции коронарных артерий;+2) несоответствия коронарного кровотока степени гипертрофии миокарда;+3) развития атеросклероза коронарных артерий;4) спазма коронарных артерий
У пациента с гипертрофической кардиомиопатией (ГКМП) имеется болевой синдром в грудной клетке. Показано ли ему проведение коронарографии?
1) не показано, так как стенокардия характерена для клинической картины ГКМП;2) показано при загрудинных болях у лиц старше 40 лет;+3) показано у лиц старше 60 лет перед инвазивным вмешательством;4) показано, если настаивает пациент.
Утолщение миокарда левого желудочка может быть вызвано
1) ожирением;2) пожилым возрастом;+3) регулярными физическими тренировками;+4) употреблением в пищу большого количества белка.
Эхокардиографические признаки аритмогенной дисплазии правого желудочка (АДПЖ)
1) выраженная сегментарная дилатация правого желудочка;+2) дилатация левого желудочка;3) региональная гипокинезия правого желудочка;+4) снижение глобальной систолической функции левого желудочка.
Специальности для предварительного и итогового тестирования
Кардиология, Лечебное дело, Общая врачебная практика (семейная медицина), Терапия.
В это непростое время мы делаем все, чтобы сохранить ваше время и силы. Если хотите сказать автору Спасибо,то можете отправить ДОНАТ. Если при отправке донатавыходит ошибка, напишите автору.
Спасибо, что вы с нами!
Ювенильный дерматомиозит (Юношеский дерматомиозит)
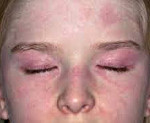
Ювенильный дерматомиозит – это воспалительная миопатия детского возраста с преимущественным поражением проксимальных мышц конечностей, развитием системного васкулита и характерными изменениями кожи. Наблюдаются специфические кожные проявления в виде эритематозной сыпи вокруг глаз, а также в области шеи и крупных суставов (коленных и локтевых). Сопровождается прогрессирующей мышечной слабостью, в том числе – гладкой мускулатуры органов дыхания и пищеварения, а также поперечно-полосатой мышечной ткани сердца. Отмечается поражение суставов и кальциноз. Ювенильный дерматомиозит подтверждается после обнаружения миозитных антител в крови. Проводится терапия кортикостероидами и цитостатиками.
Ювенильный дерматомиозит занимает третье место по распространенности среди диффузных заболеваний соединительной ткани в детском возрасте. Частота встречаемости составляет 2-3 случая на 1 000 000 детей. Девочки заболевают примерно в 2 раза чаще мальчиков. Пик заболеваемости приходится на 3-5 и 7-9 лет. Успехи педиатрии в последние годы привели к значительному снижению уровня смертности от ювенильного дерматомиозита.
Несмотря на это, заболевание продолжает оставаться актуальным для детских болезней и ревматологии в связи с развивающейся атрофией мышц, которая может стать причиной детской инвалидности. Кроме того, представляют опасность случаи ранней заболеваемости с острым началом, когда дети в течение одного или нескольких лет погибают от сердечно-легочной недостаточности.
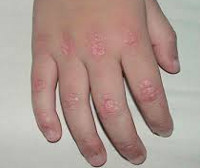
Этиология заболевания в настоящее время остается неизвестной. Обнаружение семейных случаев позволяет говорить о возможной генетической предрасположенности. Определенную роль играет вирусная инфекция, поскольку некоторые вирусы (вирусы Коксаки групп А и B, пикорнавирусы) часто обнаруживаются в крови у заболевших детей. Кроме того, ювенильный дерматомиозит может дебютировать на фоне вирусного заболевания либо спустя недолгое время после выздоровления. Основная роль в патогенезе отводится аутоиммунной реакции организма к собственным миоцитам, а также к гладкомышечным клеткам сосудистой стенки.
Симптомы ювенильного дерматомиозита
Заболевание обычно начинается подостро. Первым симптомом может быть мышечная слабость. Ослабление мышечной силы при ювенильном дерматомиозите характерно больше для проксимальных мышц конечностей, поэтому сначала ребенку становится тяжело поднимать руки (например, чтобы расчесаться) и подниматься по лестнице.
Со временем слабость иногда прогрессирует настолько, что пациент не может сесть из положения лежа и даже оторвать голову от подушки. Надавливание на мышцы при этом вызывает дискомфорт и является болезненным. Мышечная слабость может распространиться и на гладкую мускулатуру внутренних органов, из-за чего возникают сложности с дыханием и глотанием, возможны случаи поперхивания.
Примерно у половины больных ювенильный дерматомиозит дебютирует с поражения кожи. Кожные проявления очень специфичны. Так, характерны эритематозные высыпания на веках и вокруг глаз – симптом «дерматомиозитных» очков. Подобное поражение кожи отмечается в зоне суставов, как правило, коленных и локтевых, а также вокруг шеи и в области мелких суставов кисти. Часто в местах поражения отмечается истончение эпидермиса и поверхностный некроз участков кожи. Здесь же могут возникать телеангиэктазии как признак системного васкулита. Для ювенильного дерматомиозита характерно поражение сосудов, что проявляется симптомами со стороны кишечника: задержкой стула, эзофагитом, гастритом, изредка возможны прободения.
Над воспаленными мышцами нередко формируются участки липодистрофии, на фоне которых рельеф мышц становится более заметным. Также наблюдается синовиальный отек вокруг измененных мышц. Кожа над пораженными местами выглядит пастозной. Отек отмечается и во внутренних органах, например, в сердечной сумке (перикардит) и вокруг легких. Очень часто ювенильный дерматомиозит сопровождается явлениями кальциноза. Кальцинаты располагаются между мышечными волокнами либо подкожно, часто обнаруживаются вокруг суставов. Сами суставы обычно также поражаются, однако полиартрит быстро купируется на фоне терапии.
Осложнения
Часто при ювенильном дерматомиозите встречается сердечная слабость и миокардит. Впоследствии возможно развитие дилатационной кардиомиопатии с явлениями застойной сердечной недостаточности. Диагностируемая пневмония может быть связана со слабостью межреберных мышц (гипостатическая пневмония) и со случайным попаданием пищи в легкие в связи со сложностями при проглатывании. В основе столь разнообразной клинической картины ювенильного дерматомиозита лежит все тот же васкулит с поражением мышечной ткани. Таким образом, воспалительные изменения могут наблюдаться в мышечных волокнах, располагающиеся в любых органах.
Некоторые симптомы заболевания являются патогномоничными и значительно упрощают постановку верного диагноза. К таким признакам относится характерное поражение периорбитальной области, кожи вокруг шеи и над крупными суставами. Однако, как уже было сказано выше, кожные проявления при ювенильном дерматомиозите выражены лишь у половины заболевших детей.
В то же время, мышечная слабость является весьма неспецифическим симптомом, характерным для многих заболеваний соединительной ткани и для неврологических патологий. В частности, она отмечается при миастении, прогрессирующих мышечных дистрофиях. Кроме того, на фоне вирусных заболеваний мышечная слабость может быть следствием общей интоксикации. Для подтверждения диагноза ювенильного дерматомиозита необходимо:
- Исследование крови. Производится выявление в крови специфических антител, определение концентрации продуктов рабдомиолиза и воспалительного процесса в мышцах. К таким показателям относятся уровень креатинфосфокиназы и альдолазы в сыворотке крови. Кроме того, в крови всегда присутствуют признаки общей воспалительной реакции с повышением количества лейкоцитов, C-реактивного белка и СОЭ.
- Исследование мышечной системы. Мышечная слабость инструментально подтверждается при помощи электромиографии, обнаруживающей характерные для ювенильного дерматомиозита изменения.
Лечение ювенильного дерматомиозита
Госпитализация показана в острой фазе заболевания. Терапия проводится детским ревматологом при помощи высоких доз кортикостероидов короткого действия. В тяжелых случаях используется пульс-терапия стероидными гормонами. Имеется успешный опыт подключения к лечению цитостатиков. Поскольку ювенильный дерматомиозит относится к аутоиммунным заболеваниям, отмечается положительный эффект плазмафереза.
В фазе ремиссии необходим регулярный контроль состояния мышц, мышечной силы. Кожные проявления уменьшаются благодаря приему витамина D и использованию солнцезащитных кремов. Кортикостероиды ребенок продолжает принимать на постоянной основе. Также показана физическая активность и гимнастика.
Прогноз заболевания сомнительный. В последние десятилетия уровень смертности от ювенильного дерматомиозита значительно снизился и в настоящее время не превышает 1% среди заболевших детей. Известны также случаи практически полного восстановления мышечной силы. При этом постоянный прием кортикостероидов может приводить к хроническим патологиям желудка и кишечника, а также к развитию депрессивных состояний (влияние стероидных гормонов на нервную систему). Неблагоприятный прогноз имеют случаи раннего дебюта и непрерывно-рецидивирующего течения ювенильного дерматомиозита. Вместе с тем, своевременная диагностика заболевания обеспечивает 90% вероятность успешного лечения.
Понятие «звездная болезнь» в начале XX века было связано далеко не со знаменитостями. Так в те годы называли сифилис. При этом заболевании на теле появляется мелкая сыпь, похожая на звёздочки. Болезнь даже была описана в рассказе М. Булгакова «Звездная пыль».
Ситуаций, характерных для начала прошлого века, когда сифилисом болели целые деревни, сейчас уже нет. Но это не значит, что заболевание кануло в Лету.
Как возникает сифилис и легко ли им заразиться
Помните шутку, когда в анализах нашли только спирохету, и то какую-то бледную. Действительно, сифилис вызывается бледной трепонемой, относящейся к роду спирохет. Однако этот микроорганизм, называемый на латыни Treponema pallidum, шутить не любит, приводя к серьезным осложнениям. В отличие от других возбудителей венерических заболеваний, он передается не только половым, но и бытовым способом. Поэтому подхватить болезнь можно при обычном контакте.
Чаще всего бытовой формой заражаются дети, но ее могут подхватить и взрослые. Заражение происходит при пользовании общей посудой, предметами обихода, бельем. Подцепить инфекцию можно даже в парикмахерской, маникюрном или тату-салоне, если там не сильно «заморачиваются» гигиеной и стерилизацией.
Инфекция, которая бушевала в 90 годах и позже, пошла на спад, сейчас опять подняла голову и грозит практически любому. Трепонема живёт и процветает, в частности, благодаря наплыву нелегальных трудовых мигрантов, состояние здоровья которых иногда не проверялось по многу лет. Больной не только губит свое здоровье, но и становится источником заражения для окружающих – коллег, членов семьи.
Симптомы заболевания. Когда лучше остаться с носом
Болезнь начинается примерно через 3-6 недель после заражения. На коже или слизистой появляется твердый шанкр – язва с плотным дном и плотными приподнятыми краями, напоминающими валик. Размеры ее могут быть разными – от 3 мм до 4 см. Иногда возникают два шанкра на разных частях тела. Появление язв сопровождается увеличением лимфоузлов.
Образование не болит, что отличает его от других изъязвлений. Поэтому первое, что должно насторожить – появление странного, долго не проходящего, плотного безболезненного очага, сопровождающегося увеличением лимфоузлов.
Иногда язвы возникают не на коже и слизистой, а в женских половых путях или прямой кишке. В этом случае они выдают себя болями, выделениями из влагалища и появлением крови при дефекации. Шанкр может появиться и в глотке, вызывая охриплость голоса и другие симптомы, похожие на ангину или ларингит.
Любые выделения из половых путей и боль при дефекации должны стать причиной обращения к гинекологу или проктологу. Врач проведет осмотр и при необходимости направит на анализ.
Даже при отсутствии лечения язвочки постепенно затягиваются. Но это не значит, что болезнь прошла. Примерно через 10 дней начинается вторичный период – на теле появляется обильная бледно-розовая сыпь, похожая на звёздное небо. Снова увеличиваются лимфоузлы. В паховой области появляются наросты – широкие кондиломы, в которых содержится возбудитель. В отличие от остроконечных кондилом, эти наросты имеют более темный цвет, а при надавливании выделяют жидкость.
Высыпания на теле и половых органах, особенно сопровождающиеся увеличением лимфоузлов, – повод провериться на это заболевание.
Если проигнорировать симптомы и не начать лечиться, возникнет третичная форма болезни с поражением нервов, костей, выпадением волос, появлением незаживающих язв. Часто при этом разрушаются носовые кости. У пациента проваливается переносица и возникает «нос бульдога» – типичный признак запущенной болезни.
Заражение во время беременности приводит к рождению больных детей, которые часто умирают в первые дни или месяцы жизни.
Нужно ли сдавать анализ при отсутствии симптомов
Поскольку заболевание очень опасно, на него нужно периодически проверяться даже при отсутствии симптомов. Анализ проводится:
- При возможности заражения, например, при сомнительных половых отношениях или обнаружении болезни у контактных лиц.
- На этапе подготовки к оперативным вмешательствам.
- При планировании беременности.
- При проведении медосмотров и профилактическом обследовании сотрудников, работающих с пищевыми продуктами и обслуживающих население.
- При всех видах донорства.
Подготовка к анализам
Диагностика проводится строго натощак. За 30 минут до проведения диагностики нельзя курить. Других ограничений для проведения процедуры нет. Для большинства исследований берется кровь из вены, но при некоторых методиках она может браться и из пальца.
Методы обнаружения болезни
Микрореакция, RPR-реакция – современный вариант известной реакции Вассермана. Это быстрый и простой метод, применяемый при профилактических осмотрах и других случаях первичной диагностики.
Анализ достаточно точен, но иногда дает ложноположительные реакции, связанные с особенностями организма пациента и сопутствующими болезнями. В этом случае результат перепроверяется с помощью других методик.
ПЦР-реакция находит трепонем по участкам их генного материала. Метод позволяет обнаружить спирохеты даже при небольшой их концентрации. Анализ практически не дает ложноположительных и ложноотрицательных результатов, поскольку реактивы, применяемые для его проведения, срабатывают только на этого возбудителя.
Иммуноферментный метод (ИФА), основанный на обнаружении антител к трепонеме. Любой микроорганизм, в том числе и возбудитель сифилиса, является чужеродным для организма, поэтому иммунная система в ответ на его внедрение выделяет особые белковые соединения – антитела:
- Иммуноглобулины класса М (IgM), первыми вступающие в борьбу с непрошенными «гостями».
- Иммуноглобулины класса G (IgG), выделяющиеся позже – в разгар болезни.
ИФА-метод применяется в качестве уточняющего при положительной микрореакции, а также при исследовании контактных лиц и доноров. Однако его можно использовать и в качестве первичного анализа.
Соединяясь с антигенами трепонем, они образуют структуры, которые и обнаруживаются в анализе. При проведении анализа можно определить не только наличие антител, но и их концентрацию, зарегистрировав ее рост или снижение. Для этого придется обследоваться несколько раз.
Определение примерного времени заражения по концентрации IgM и IgG
Результат анализаПричинаАнтитела класса IgMОбнаружение IgM. Рост концентрации в течение 7 днейПервичное «свежее» заражениеАнтитела класса IgGОбнаружение IgG3-4 недели со времени инфицированияРост IgG и преобладание над IgM6 недель с момента зараженияСтабильный показатель IgGДавно произошедшее заражение. Иммуноглобулин остается в крови длительное время
Реакция пассивной гемагглютинации (РПГА) – методика, при которой также выявляются антитела в сыворотке крови. Для этого используются специальные реактивы на основе бараньих эритроцитов, реагирующие на антитела (IgM) (IgG), вырабатываемые организмом при сифилисе.
При обнаружении возбудителей образец становится темно-красным за счет склеивания красных кровяных телец. Тестирование имеет 96-100% точность. Ошибки случаются при тяжелых инфекциях и системных заболеваниях типа красной волчанки. В этом случае результат проверяется с помощью других методик.
РПГА и ИФА-анализы, основанные на исследовании плазмы крови, дают результаты даже до появления первых симптомов болезни. Их также применяют для контроля излеченности.
Поскольку разные виды антител появляются на разных этапах развития инфекции, определив концентрацию IgM и IgG, можно узнать примерно, когда произошло заражение.
При любых подозрениях на возможность заражения сифилисом лучше перестраховаться и сдать анализы. Лабораторная диагностика позволит вовремя выявить инфекцию и пролечиться, избежав тяжелых осложнений.

Шанкроид – это инфекционная болезнь, передаваемая половым путем, реже ‒ при контактно-бытовых взаимодействиях. Патогномоничными симптомами считаются болезненные, мягкие генитальные либо экстрагенитальные язвы, а также поражение регионарных лимфатических узлов. Диагностическими методами обнаружения возбудителя являются бактериоскопические, культуральные, молекулярно-генетические исследования. Лечебные мероприятия при шанкроиде сводятся к назначению антибактериальных средств в качестве этиотропной терапии, патогенетическому и симптоматическому лечению.
Шанкроид (венерическая язва, мягкий шанкр, третья венерическая болезнь) является бактериальной инфекцией. Впервые описание заболевания в 1887 году сделал русский ученый О. Петерсон, более детальное описание мягкого шанкра принадлежит дерматологам А. Дюкрею и П. Унна (1889-1892 гг. Широкое распространение инфекция получила в странах Азии, Африки, Латинской Америки; в Европе и США регистрируются завозные случаи. Преимущественно поражаются мужчины, женщины выступают, скорее, как бессимптомные носители. Доказано, что заражение шанкроидом увеличивает риск инфицирования ВИЧ.

Причины шанкроида
Возбудитель заболевания – бактерия Haemophilus ducreyi (палочка Дюкрея). Источником инфекционных агентов служит больной человек, либо носитель. Пути передачи – половой (все виды сексуальных контактов), контактно-бытовой, реализуемый обычно в неблагополучных условиях проживания. Дополнительно может происходить аутоинфицирование у лиц с бессимптомным течением при несоблюдении правил интимной гигиены, отказе от лечения.
Высокой вероятности заражения подвержены гомосексуалисты, коммерческие секс-работники, беременные, дети из неблагополучных семей. Основные факторы риска шанкроида:
- случайные половые контакты без использования барьерной контрацепции
- необрезанная крайняя плоть у мужчин
- сопутствующие симптомы инфекции гениталий
- аллергические реакции на коже или слизистых
- местный прием лекарственных средств, вызывающих раздражение покровов.
Патогенез
При попадании на кожу либо слизистую возбудитель проникает внутрь фибробластов и кератиноцитов, может образовывать внеклеточные колонии. Благодаря поверхностным белкам и вырабатываемым факторам патогенности бактерии привлекают в очаг В-, Т-лимфоциты, способствуя их апоптозу. Во время процесса развития образуется гранулематозный инфильтрат из возбудителей и лейкоцитарных масс, который со временем превращается в язвенный дефект.
Распространяясь лимфогенным путем, бактерии проникают в региональные лимфоузлы, обычно паховые. Развивается периаденит, лимфатические узлы спаиваются между собой. Основание язвы представлено некрозом с периваскулярным инфильтратом из полиморфно-ядерных лейкоцитов, эритроцитов, фибрина. Расположенный глубже инфильтрат состоит из плазматических клеток и вновь образованных кровеносных сосудов с пролиферацией эндотелия, микротромбами.
Симптомы шанкроида
Инкубационный период отличается среди полов: у мужчин занимает около 7-10 суток, у женщин – до трех недель. Сроки отсутствия симптомов могут сокращаться, если имеется иммунный дефицит любой природы, повреждение покровного аппарата. Чаще всего шанкр находится на половых органах, но может обнаруживаться в промежности, на внутренней поверхности бедер, анусе, перианальной области, конечностях, губах, груди и веках. Элементов может быть несколько.
Первым сигналом служит появление розоватого пятна и отека, небольшого увеличения и чувствительности регионарных лимфоузлов. Интоксикационные симптомы минимальны, лихорадка отсутствует. Через несколько дней на месте пятна появляется болезненный узелок, превращающийся в гнойный пузырек, после вскрытия которого образуется резко болезненная язва с высокими краями и гнойным отделяемым (мягкий шанкр). При пальпации образование резко болезненно.
В зависимости от локализации симптомы шанкроида могут включать боли при мочеиспускании, дефекации, половых контактах, отечность половых губ и мошонки. Нередкое гнойное воспаление паховых лимфоузлов сопровождается их увеличением, появлением спаянных конгломератов, синюшностью кожи и резкой болезненностью, ознобами, лихорадкой. Иногда возникает обширное разрушение тканей полового члена с высокой вероятностью самоампутации.
Частое осложнение шанкроида – симптомы гнойного воспаления лимфатических узлов (лимфаденит) или сосудов (лимфангиит). Нередко происходит образование свищей с выделением некротизированных масс. При сильном отеке крайней плоти у мужчин возникает фимоз, при котором невозможно освобождение головки пениса и излитие гноя. Сдавление головки отечной крайней плотью – парафимоз – при продолжительном течении вызывает гангрену.
Присоединение иной бактериальной флоры приводит к появлению симптомов уретрита, баланита, баланопостита. В случае длительного периода нелеченного шанкроида восходящее инфицирование палочкой Дюкрея совместно с другими патологическими агентами способно вызывать цистит и пиелонефрит. У беременных женщин возможно преждевременное начало родовой деятельности, если шанкр расположен во влагалище, на шейке матки.



