Ответы к тесту НМО на тему «Коклюш»1. В общем анализе крови при коклюше характерны следующие изменения1) лейкоцитоз;+2) лимфоцитоз;+3) нейтрофиллез;4) плазмоцитоз;5) эозинофилия. Вакцина против коклюша создана1) А. Смородинцевым;2) А. Сэбином;3) М. Чумаковым;4) П. Кендрик;+5) Э. фон Берингом. Вакцины против коклюша подразделяются на1) бесклеточные;+2) живые;3) полисахаридные;4) цельновирионные;5) цельноклеточные. Возбудителем коклюша является1) Bacillus anthracis;2) Bartonella henselae;3) Blastocystis hominis;4) Bordetella pertussis;+5) Borrelia burgdorferi. Для Bordetella pertussis верны следующие утверждения1) вырабатывает токсин;+2) не вырабатывает токсин;3) не образует капсулу;+4) не образует спор;+5) образует капсулу. Для Bordetella pertussis верны следующие утверждения1) грамотрицательная палочка;+2) грамположительная палочка;3) неподвижная;+4) образует споры;5) подвижная. Для Bordetella pertussis верны следующие утверждения1) быстро гибнет под воздействием ультрафиолетового излучения;+2) длительно сохраняется под воздействием ультрафиолетовых лучей;3) не переносит высушивание;+4) не устойчива во внешней среде;+5) устойчива во внешней среде. Для катарального периода коклюша характерно следующее1) небольшой сухой кашель;+2) нормальная температура тела или субфебрилитет;+3) отсутствие катаральных явлений;+4) приступообразный характер кашля;5) фебрильная лихорадка. Для коклюша у привитых верны следующие утверждения1) обычно протекает в атипичной, стертой форме;+2) отсутствует спазматический кашель;+3) отсутствуют осложнения;+4) типичные для коклюша гематологические сдвиги бывают редко;+5) характерны тяжелые приступы спазматического кашля с репризами. Для лабораторного подтверждения коклюша на любых сроках от начала заболевания можно использовать1) ПЦР;+2) иммуно-ферментный анализ;3) общий анализ крови;4) общий анализ мочи;5) посев на питательные среды. Для приступа кашля при коклюше характерны1) высовывание языка при кашле;+2) гиперемия или цианоз лица;+3) отхождение вязкой прозрачной мокроты;+4) репризы;+5) тризм. Для тяжелой формы коклюша характерно укорочение продромального периода до1) 10-14 дней;2) 21 дня;3) 25 дней;4) 3-5 дней;+5) 9 дней. За контактными с больным коклюшем устанавливается медицинское наблюдение в течение1) 14 дней;+2) 21 дня;3) 25 дней;4) 3-х дней;5) 7 дней. Изоляция больного коклюшем проводится в течение __ дней от начала заболевания1) 10;2) 14;3) 25;+4) 45;5) 7. Инкубационный период при коклюше составляет1) 1-7 дней;2) 15-45 дней;3) 180 дней;4) 3-21 день;+5) 60 дней. Источником инфекции при коклюше являются дети и взрослые1) бактерионосители Bordetella pertussis;+2) здоровые привитые цельноклеточными вакцинами против коклюша;3) с бессимптомными формами коклюша;+4) с типичными формами коклюша;+5) со стертыми формами коклюша. +17. К противоэпидемическим мероприятиям в очаге коклюшной инфекции относят1) ежедневная влажная уборка с использованием дез. средств;+2) медицинское наблюдение за контактными;+3) обследование на коклюш контактных детей при наличии у них кашля;+4) проведение профилактических прививок контактным;5) частое проветривание помещений. +18. К токсическим и вирулентным субстанциям B. pertussis относят1) аденилатциклазу;+2) капсулу;3) коклюшный токсин;+4) липополисахарид;+5) трахеальный цитотоксин. +19. К токсическим и вирулентным субстанциям B. pertussis относят1) антигены фимбрий;+2) коклюшный токсин;+3) нейроминидазу;4) пертактин;+5) филаментозный гемагглютинин. +20. Кашель при коклюше может усиливаться1) в ночное время;+2) во время прогулок на свежем воздухе;3) после физической нагрузки;+4) при кормлении ребенка;+5) при медицинских манипуляциях. +21. Клинический диагноз коклюша можно подтвердить с помощью исследований1) бактериологического;+2) вирусологического;3) латекс-агглютинации;4) молекулярно-генетического;+5) серологического. +22. Коклюш наиболее опасен для1) взрослых;2) детей младшего школьного возраста;3) детей первых месяцев жизни;+4) детей старше 1 года;5) подростков. Общавшиеся с больным коклюшем дети в возрасте до 14 лет при наличии у них кашля подлежат отстранению от посещения детских коллективов до обязательного получения1) двух отрицательных результатов бактериологического исследования;+2) двух отрицательных результатов молекулярно-генетического исследования;3) одного отрицательного результата молекулярно-генетического исследования;+4) одного отрицательного результата серологического исследования (IgM);5) одного отрицательных результата бактериологического исследования. Определение IgM, IgA, IgG при коклюше рекомендовано проводить1) в любые сроки от начала заболевания;2) с 1-го дня от начала болезни;3) с 1-й недели от начала болезни;4) с 3-го дня от начала болезни;5) с 3-й недели от начала болезни. +25. Открытием возбудителя коклюша мы обязаны1) Ж. Борде;+2) М. Чумакову;3) О. Жонгу;+4) Ф. Леффлеру;5) Э. Клебсу. По количеству коклюшных антигенов бесклеточные вакцины против коклюша подразделяются на1) двухкомпонентные;+2) десятикомпонентные;3) однокомпонентные;+4) трехкомпонентные;+5) четырехкомпонентные. +27. Показаниями для перевода в отделение реанимации являются1) SpO2<90%;+2) апноэ> 15 секунд у младенца;+3) кашель с репризами;4) угнетение сознания;+5) цианоз, вялость, выраженная бледность. +28. Показателем тяжести коклюша у детей до года является возникновение во время приступа кашля1) апноэ;+2) дефекации;3) мочеиспускания;4) плача;5) слезотечения. При коклюше госпитализации подлежат1) взрослые с осложненным течением;+2) все больные;3) дети из домов ребенка;+4) дети первых 6-ти месяцев жизни;+5) дети с тяжелыми формами заболевания. +30. При коклюше могут развиться такие осложнения, как1) артрит;2) грыжи;+3) пневмония;+4) судороги;+5) энцефалопатия. +31. При коклюше с целью эрадикации возбудителя показано назначение антибактериальных препаратов из группы1) аминогликозидов;2) гликопептидов;3) макролидов;+4) полимиксины;5) тетрациклинов. При легкой форме коклюша длительность продромального периода обычно составляет1) 1-2 дня;2) 10-14 дней;+3) 25 дней;4) 3-5 дней;5) 6-9 дней. При среднетяжелой форме коклюша длительность продромального периода обычно составляет1) 1-2 дня;2) 10-14 дней;3) 25 дней;4) 3-5 дней;5) 6-9 дней. +34. Противопоказаниями для введения вакцин против коклюша являются1) афебрильные судороги в анамнезе;+2) наличие острого или обострение хронического заболевания;+3) прогрессирующие заболевания ЦНС;+4) сильные реакции и осложнения на предыдущую дозу вакцины;+5) фебрильные судороги в анамнезе. Согласно инструкции по применению вакцина АКДС может использоваться для профилактики коклюша до возраста1) 3 лет 11 месяцев 29 дней;+2) 36 месяцев;3) 5 лет 11 месяцев 29 дней;4) 6 лет 11 месяцев 29 дней;5) 64 лет. Согласно инструкции по применению вакцина Адасель может использоваться для профилактики коклюша до возраста1) 3 лет 11 месяцев 29 дней;2) 36 месяцев;3) 5 лет 11 месяцев 29 дней;4) 6 лет 11 месяцев 29 дней;5) 64 лет. +37. Согласно инструкции по применению вакцина Инфанрикс может использоваться для профилактики коклюша до возраста1) 3 лет 11 месяцев 29 дней;2) 36 месяцев;3) 5 лет 11 месяцев 29 дней;4) 6 лет 11 месяцев 29 дней;+5) 64 лет. Согласно инструкции по применению вакцина Инфанрикс-Гекса может использоваться для профилактики коклюша до возраста1) 3 лет 11 месяцев 29 дней;2) 36 месяцев;+3) 5 лет 11 месяцев 29 дней;4) 6 лет 11 месяцев 29 дней;5) 64 лет. Согласно инструкции по применению вакцина Пентаксим может использоваться для профилактики коклюша до возраста1) 3 лет 11 месяцев 29 дней;2) 36 месяцев;3) 5 лет 11 месяцев 29 дней;+4) 6 лет 11 месяцев 29 дней;5) 64 лет. Согласно национальному календарю профилактических прививок РФ 1-я вакцинация против коклюша проводится в возрасте1) 1 месяца;2) 2-х месяцев;3) 3-х месяцев;+4) 4,5 месяцев;5) 6 месяцев. Согласно национальному календарю профилактических прививок РФ 2-я вакцинация против коклюша проводится в возрасте1) 1 месяца;2) 2-х месяцев;3) 3-х месяцев;4) 4,5 месяцев;+5) 6 месяцев. Согласно национальному календарю профилактических прививок РФ 3-я вакцинация против коклюша проводится в возрасте1) 1 месяца;2) 2-х месяцев;3) 3-х месяцев;4) 4,5 месяцев;5) 6 месяцев. +43. Согласно национальному календарю профилактических прививок РФ вакцинация против коклюша проводится в1) 2 месяца;2) 3 месяца;+3) 4,5 месяцев;+4) 6 месяцев;+5) первый день жизни. Согласно национальному календарю профилактических прививок РФ ревакцинация против коклюша проводится в возрасте_____месяцев1) 12;2) 15;3) 18;+4) 20;5) 6. Характерным симптомом спазматического периода коклюша является1) афония;2) грубый лающий кашель;3) инспираторная одышка;4) кашель с репризами;+5) небольшое подкашливание.
- Менингококк. Менингит. Менингококковая инфекция. Менингококкемия. Эпидемиология менингококковой инфекции. Резервуар менингококка
- Свойства менингококков. Антигенная структура менингококков. Антигены менингококков. Полисахариды капсулы. Белки клеточной стенки менингококков.
- Факторы патогенности менингококков. Капсула менингококков. Пили менингококков. Токсины менингококков. Патогенез поражений менингококками. Патогенез менингококковой инфекции.
- Микробиологическая диагностика менингококковой инфекции. Диагностика менингококка. Выявление менингококка.
- Лечение менингококковой инфекции. Профилактика менингококковой инфекции. Менингококковая вакцина.
Менингококк. Менингит. Менингококковая инфекция. Менингококкемия. Эпидемиология менингококковой инфекции. Резервуар менингококка
Менингококковая инфекция — заболевание, характеризующееся локальным поражением слизистой оболочки носоглотки с последующей генерализацией в виде менингококковой септицемии (менингококкемия) и воспаления мозговых оболочек (менингококковый менингит). Упоминания об эпидемиях цереброспинального менингита встречаются в трудах античных врачей.
Первые описания менингококкового менингита сделаны в XVII веке Т. Уиллисом и Т. Сиденхэмом. Возбудитель ~ Neisseria meningitidis (менингококк) — открыл австрийский бактериолог А. Вайхзельбаум (1887).
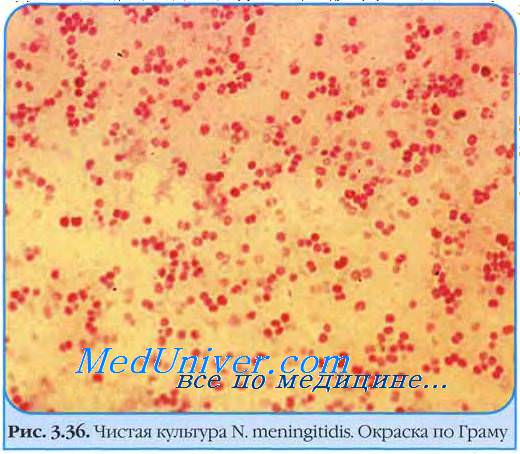
Менингококковая инфекция — строгий антропоноз с воздушно-капельной передачей возбудителя.
Основной источник менингококка — носители, но наиболее опасны больные с признаками генерализованных поражений. Менингококковая инфекция распространена повсеместно; классический регион эпидемических поражений — центральная экваториальная Африка, так называемый «менингитный пояс». Распространение возбудителя на территории, где заболевание ранее не регистрировали (например, регионы Крайнего Севера), приводит к преобладанию генерализованных форм, охватывающих все возрастные группы.
Природный резервуар менингококка — носоглотка человека. meningitidis выделяют у 3-30% здоровых людей. Одновременно с ростом числа носителей, невосприимчивых к менингококку, увеличивается количество людей, выполняющих роль резервуара возбудителя. Во время эпидемии уровень носительства приближается к 95%, однако заболевание развивается у менее 1% инфицированных лиц.
— Также рекомендуем «Свойства менингококков. Антигенная структура менингококков. Антигены менингококков. Полисахариды капсулы. Белки клеточной стенки менингококков

Тест непрерывного медицинского образования (НМО) является важным этапом повышения квалификации медицинских сотрудников. Успешное прохождение итоговой аттестации по направлению «Фтизиатрия» во многом зависит от подготовки. На странице представлен тест с правильными ответами по теме «Милиарный туберкулез и его особенности при ВИЧ-инфекции». Генерализованная микобактериальная инфекция развивается преимущественно у больных ВИЧ-инфекцией. Генерализованные формы туберкулеза наиболее часто развиваются у ВИЧ-инфицированных пациентов с уровнем CD4+-лимфоцитов менее 200 клеток/мкл. Диагноз туберкулеза считают верифицированным в случае его подтверждения обнаружением МБТ в мокроте. Выявление ДНК МБТ осуществляется методом
- иммунохроматографии;
- магнитно-резонансной томографии;
- люминесцентной микроскопии мазка мокроты;
- молекулярно-генетического анализа.
Выявление у взрослого пациента с ВИЧ-инфекцией генерализованной формы туберкулеза свидетельствует о развитии
- острой ВИЧ-инфекции с вторичными заболеваниями (стадия 2В);
- стадии вторичных заболеваний ВИЧ-инфекции (стадия 4А);
- субклинической стадии ВИЧ-инфекции (стадия 3);
- синдрома приобретенного иммунодефицита (СПИД).
Гематогенно-диссеминированный туберкулез нередко осложняется
- вирусными пневмониями;
- поражением сосудистых оболочек головного мозга;
- развитием туберкулезной волчанки;
- тяжелыми аллергическими реакциями на туберкулин.
- инсулинозависимым сахарным диабетом;
- ВИЧ-инфекцией;
- вирусными гепатитами В и С;
- получающих противоопухолевую химиотерапию.
- более 500 клеток/мкл;
- 200–350 клеток/мкл;
- менее 200 клеток/мкл;
- 350-500 клеток/мкл.
- результатами компьютерной томографии;
- обнаружением МБТ в мокроте;
- данными бронхоскопии;
- положительным результатом IGRA-теста.
Для коинфекции ВИЧ/ТБ характерно
- преобладание деструктивных форм туберкулеза легких с массивным очаговым обсеменением;
- формирование хронических вялотекущих форм туберкулеза легких;
- развитие генерализованных туберкулезных поражений лимфогенного и гематогенного генеза;
- преобладание продуктивных тканевых реакций.
Для получения информации о лекарственной чувствительности МБТ используют
- посев на жидкие питательные среды;
- иммунологические тесты;
- микроскопию мазка мокроты;
- гистологическое исследование ткани легкого.
К вторичным заболеваниям при ВИЧ-инфекции относят
- острую менингококкемию;
- дифтерию кожи;
- латентную туберкулезную инфекцию;
- диссеминированный туберкулез.
К основным методам верификации туберкулёзной природы милиарной диссеминации относят
- компьютерную томографию;
- посев МБТ на плотные питательные среды;
- торакоскопию;
- тест с аллергеном туберкулезным рекомбинантным.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу. Дифтерия: причины, симптомы, диагностика и способы лечения. Дифтерия – одна из самых грозных инфекций, представляющая высокий риск для жизни пациента. Не случайно первая Нобелевская премия по физиологии и медицине была присуждена в 1901 г. Берингу за разработку лечебной сыворотки против этого заболевания. Несмотря на то, что многие считают дифтерию исключительно детской болезнью, она встречается и у взрослых. Источником инфекции является больной или бактерионоситель, возбудитель передается воздушно-капельным, контактно-бытовым и пищевым путями. Дифтерия – бактериальная инфекция, возбудителем которой является Corynebacterium diphtheriae (дифтерийная палочка, или бацилла Леффлера). Этот микроорганизм обладает высокой устойчивостью к воздействию факторов окружающей среды. Это необходимо знать и учитывать при проведении дезинфекции в очаге распространения. Отрицательное воздействие на С. diphtheriae оказывают прямые солнечные лучи, высокая температура и некоторые химические вещества (дезинфектанты). Заболевание является антропонозным, т. болеют только люди. В большинстве случаев коринебактерии попадают в организм через слизистые оболочки рото- и носоглотки и гортани. Однако слизистые глаз, половых органов, раны также могут стать «входными воротами» для инфекции. Бактерии размножаются и выделяют токсин, который проникает в кровяное русло. Распространение токсина по организму приводит к поражению органов и систем, среди которых наиболее часто страдают сердце, надпочечники, почки и нервные волокна. Характерным признаком болезни является образование плотных серовато-белых фибриновых пленок на слизистых ротоглотки. Дифтерийный налет покрывает миндалины, а также глотку и гортань, что вызывает сужение их просвета и нарушает прохождение воздуха в нижележащие дыхательные пути. Закупорка дыхательных путей пленкой и отек могут привести к развитию крупа, особенно у детей раннего возраста. Классификация форм заболеванияПроявления заболевания могут быть связаны с местом проникновения бактерий в организм: дифтерия ротоглотки, гортани, носа, глаз, половых органов, ран и т. В зависимости от распространенности поражения выделяют локализованную, распространенную, комбинированную, а также токсическую формы болезни. Токсическая форма протекает тяжелее остальных и характеризуется поражением внутренних органов. Дифтерия различается по степени тяжести: легкая, среднетяжелая и тяжелая, которая, в свою очередь, также подразделяется на три степени. Для этого заболевания, особенно при тяжелом течеении, характерно развитие осложнений, присоединение вторичной инфекции, а также обострение хронических заболеваний. Наиболее часто встречается дифтерия ротоглотки и гортани. Большинство форм дифтерии сопровождаются лихорадкой (повышением температуры тела с ознобом), отеком и некрозом слизистой оболочки миндалин, увеличением лимфоузлов. Дифтерия ротоглотки отличается появлением на небных миндалинах пленок беловато-серого цвета, которые могут распространяться на нёбные дужки, язычок, нёбо. Ощущается болезненность во время глотания. При попытке снять пленки обнажается кровоточащая слизистая. Для дифтерии ротоглотки, особенно у непривитых пациентов, характерно развитие осложнений. В отличие от дифтерии ротоглотки, при дифтерии гортани (истинном крупе) токсическое поражение внутренних органов нетипично. Опасность в данном случае представляют легко отслаивающиеся от слизистой фибриновые пленки, которые приводят к сужению дыхательных путей вплоть до полной их закупорки и развития асфиксии (удушья). Необходимо различать истинный круп при дифтерии и ложный круп при острой респираторной вирусной инфекции.
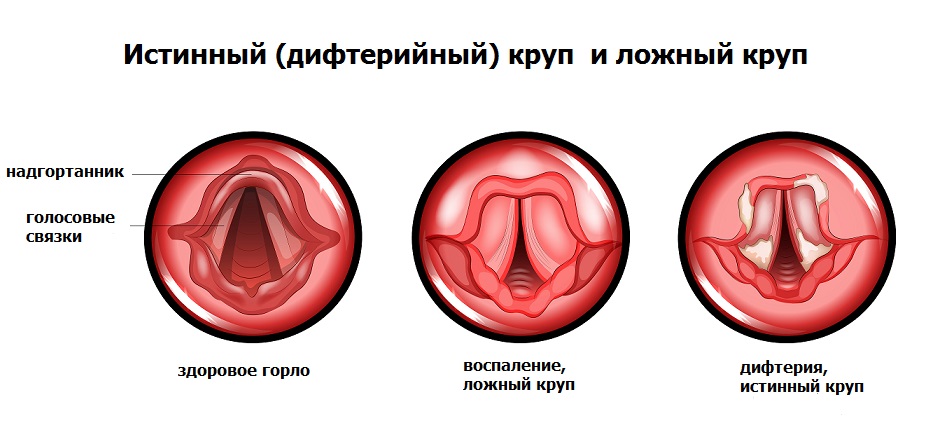
Для истинного крупа характерно постепенное ухудшение состояния больного, появление лающего кашля с изменением голоса иногда до полной афонии. Приступы ложного крупа можно облегчить ингаляциями с глюкокортикостероидными препаратами, что, к сожалению, не действенно при дифтерийном крупе. Диагностика дифтерии начинается со сбора жалоб, истории заболевания, клинического осмотра пациента. Врачу важно знать, есть ли у ребенка прививки от дифтерии, а также есть ли в его окружении больные с подозрением на дифтерию. Основным методом лабораторной диагностики дифтерии является бактериологическое исследование (посев) мазка из зева.
Такое исследование с целью исключения дифтерии показано при тонзиллите (ангине). Существуют также серологические методы, направленные на выявление специфических антител класса IgG к дифтерийному анатоксину.
Они используются с целью оценки напряженности поствакцинального иммунитета, от которого во многом зависит тяжесть течения болезни. К неспецифической диагностике относится клинический анализ крови с подсчетом лейкоцитарной формулы.
С целью раннего выявления осложнений, в частности миокардита, проводят электрокардиографию и эхокардиографию.
ЭКГ без расшифровкиЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
При полинейропатии, как осложнения дифтерии, показана электронейромиография. Дифтерия дыхательных путей может привести к пневмонии, диагностика которой требует проведения рентгенографии органов грудной клетки.
К каким врачам обращатьсяПри появлении у ребенка или взрослого симптомов дифтерии необходимо обратиться к врачу-педиатру или. Больного госпитализируют в инфекционный стационар, где пациент находится под наблюдением врача-инфекциониста, по показаниям могут консультироватьи другие специалисты. Необходимо знать, что заболевание дифтерией требует обязательной госпитализации независимо от формы и степени тяжести болезни. Лечение направлено на уничтожение патогенного микроорганизма и профилактику токсических осложнений дифтерии. Для ослабления действия бактериальных токсинов больному вводят лечебную сыворотку. Именно благодаря широкому внедрению лечебной сыворотки в медицинскую практику прогноз заболевания дифтерией значительно улучшился, а число летальных случаев уменьшилось. Антибактериальная терапия необходима не только заболевшим, но и в борьбе с дифтерийным носительством. Лечение истинного крупа направлено на восстановление проходимости дыхательных путей. При прогрессирующем нарушении дыхательной функции врачами проводится кислородотерапия, в тяжелых случаях может потребоваться интубация трахеи, по показаниям может быть выполнена трахеотомия (искусственное создание отверстия в трахее с целью обеспечения поступления воздуха в нижние дыхательные пути и легкие). К осложнениям дифтерии относится в первую очередь токсическое поражение сердца, нервной системы, надпочечников. Нарушение работы сердца приводит к развитию сердечной недостаточности, внутрисердечных блокад, аритмии (изменение ритма сердца). При поражении нервной системы в первую очередь повреждаются периферические нервы, что сопровождается нарушением двигательной функции в виде парезов и параличей – неспособности выполнять движения или резкого уменьшения объема выполняемых движений. Также возможно нарушение функционирования вегетативной нервной системы со сбоем в работе внутренних органов. Надпочечниковая недостаточность при токсической дифтерии может вызвать развитие инфекционно-токсического шока, который проявляется падением артериального давления, нарушением свертывающей системы крови и кровоснабжения. Это состояние требует экстренной терапии в условиях реанимационного отделения. Главный метод профилактики дифтерии – своевременная вакцинация. В основе вакцины против дифтерии лежит анатоксин – вещество, обладающее структурным сходством с дифтерийным токсином, но абсолютно лишенное патогенных свойств. Введение анатоксина в организм человека способствует формированию противотоксического иммунитета. Вакцина не обеспечивает полной защиты от дифтерии, но предотвращает развитие токсических форм болезни. Привитые дети при заражении дифтерией переносят болезнь в легкой форме или, при высокой напряженности специфического антитоксического иммунитета, могут стать бактерионосителями. К профилактическим мероприятиям также относят своевременную изоляцию больного, организацию карантина, наблюдение за контактными лицами. Носители токсигенных штаммов Corynebacterium diphtheriae, выявленные при профилактическом обследовании или обследовании в очаге дифтерии, должны пройти обязательную антибиотикотерапию, направленную на уничтожение микроорганизма, чтобы не стать источником инфекции для окружающих. Благодаря вышеперечисленным мерам, особенно своевременной профилактике, распространенность дифтерии удалось значительно сократить и спасти множество жизней и детей, и взрослых.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
- 4563
07 Октября
- 4647
07 Октября
- 4005
06 Октября



