Острый коронарный синдром (ОКС) — «рабочий диагноз», или термин, который базируется на клинических симптомах заболевания (боль в груди продолжительностью 20 минут и больше, что не прекращается после приёма нитроглицерина и сопровождается изменениями на ЕКГ). Этот термин появился из-за необходимости выбора тактики лечения до постановки окончательного диагноза.
- Что такое острый коронарный синдром и почему он возникает?
- Как происходит развитие ОКС?
- ДиагностикаИнструментальные методыОпределение биомаркеровСцинтиграфия миокардаКоронарная ангиография
- Инструментальные методы
- Определение биомаркеров
- Сцинтиграфия миокарда
- Коронарная ангиография
- Клиническое течение и стадии развития заболевания
- Лечение и оказание помощи
- Антитромботическая терапия
- Реабилитация и дальнейшее наблюдение пациента
- Выводы
Что такое острый коронарный синдром и почему он возникает?
Существуют определенные факторы риска, связанные с острым коронарным синдромом, о которых важно знать. К ним относятся:
- возраст – возраст – для мужчин 45 лет и старше, для женщин — 55 лет и больше;
- высокое артериальное давление;
- повышение уровня холестерина крови;
- курение;
- отсутствие физической активности;
- несоблюдение диеты, ожирение или избыточный вес;
- алкоголизм;
- диабет;
- наследственные факторы;
- стресс.
Но тем ни менее причиной ОКС №1 является атеросклероз – его обнаруживают у 70 – 95% пациентов.
Как происходит развитие ОКС?
ОКС начинается, когда разрушенная атеросклеротическая бляшка стимулирует агрегацию тромбоцитов и образование кровяных сгустков в венечных артериях. В последующем этапе тромб закупоривает сосуд, уменьшая перфузию миокарда. Богатый на тромбоциты, он может выделять вазоконстрикторы — серотонин и тромбоксан А2. Это приводит к сужению просвета сосуда в месте разрыва атеросклеротической бляшки и к еще большей ишемии. Степень закупорки артерий, вызванная тромбом, определяет количество пораженного миокарда и тип ОКС:
- нестабильная стенокардия — частичная / прерывистая окклюзия, отсутствие повреждения миокарда;
- неQ-инфаркт — частичная / прерывистая окклюзия, повреждение миокарда;
- Q-инфаркт — полная окклюзия, повреждение миокарда.
Клетки миокарда требуют кислорода и аденозина 5b-трифосфата (АТФ) для поддержания сократимости и электрической стабильности. Поскольку они его лишены — происходит анаэробный метаболизм гликогена, образуется меньше ATФ, что приводит к сбою натриево-калиевых и кальциевых насосов и накоплению ионов водорода и лактата. В последующем всё это ведет к ацидозу. Если перфузию миокарда не восстановить в течение примерно 20 минут, наступают необратимые повреждения, приводящие к некрозу.
Диагностика
В первую очередь диагностика ОКС начинается со сбора анамнеза и детализации жалоб: продолжительная (больше 20мин. ) интенсивная боль в груди давящего характера, одышка, страх смерти — аналогичный симптомокомплекс практически не встречается при других патологиях сердца. Основной целью физикального обследования является исключение болей некардиального генеза, неишемических заболеваний сердца, а также любых патологий, потенциально способствующих усилению ишемии.
Инструментальные методы
Электрокардиограмма (ЭКГ) в покое – является «золотым методом» диагностики ОКС, а также скрининговым методом для других заболеваний, сопровождающихся болевым синдромом. ЭКГ в покое необходимо сравнивать с предварительной кардиограмой и с ЭКГ после исчезновения болей. Еще одним преимуществом этого метода является простота исполнения — ведение пациентов доступно и в стационаре, и в поликлинике, и в амбулатории семейного типа.
Определение биомаркеров
Во время ИМ происходит отмирание клеток сердца. Ферменты из кардиомиоцитов попадают в кровяное русло и некоторое время продолжают циркулировать в нём. С помощью специальных анализов можно определить концентрацию этих веществ, оценить степень повреждения, а также установить сам факт некротических изменений в сердечной мышце.
Маркерами некротических изменений в миокарде являются:
- Тропонин-Т.
- Тропонин-I.
- Миоглобин.
- Креатинфосфокиназа (МВ).
ЭхоКГ — этот метод широко используется для уточнения диагноза, но не подходит для его постановки, так как не позволяет увидеть маленькие очаги некроза.
Признаками ОКС являются:
- Патологическая работа клапанов.
- Увеличение камер сердца.
- Турбулентный поток крови.
- Расширенная нижняя полая вена.
Сцинтиграфия миокарда
Этот метод используют при необходимости определения точной локализации некротического очага. Суть его состоит в том, что здоровые и повреждённые клетки имеют разную биохимическую активность. При введении специальных реактивов, последние будут накапливаться избирательно либо в здоровых, либо в мертвых клетках (зависит от реактива), что позволит точно определить наличие повреждённых областей.
Коронарная ангиография
Коронарография является достаточно сложным, но достаточно информативным методом исследования ОКС. Его суть – выполнение рентгенографического снимка после введения в венечные артерии контрастного вещества. Коронарография позволяет определить точное место и степень сужения пораженной артерии.
Обязательными (стандартными) диагностическими мероприятиями при подозрении на ОКС являются электрокардиограмма и определение маркеров некроза. Остальные назначаются при необходимости — в зависимости от специфики болезни у каждого пациента.
Клиническое течение и стадии развития заболевания
Классификация острого коронарного синдрома позволяет разделить больных на две группы:
- Больные с болью в груди, продолжительностью более 20 мин., которая не снимается приемом нитроглицерина. На ЕКГ — элевация сегмента ST, что свидетельствует об острой окклюзии коронарной артерии. В дальнейшем это приводит к возникновению Q-инфаркта.
- Больные с болью в груди, продолжительностью более 20 мин., которая не снимается приемом нитроглицерина и пациенты с впервые возникнувшей стенокардией III класса без устойчивого подъема сегмента ST (депрессия, изменение T). Такое состояние трансформируется в не-Q-инфаркт или в нестабильную стенокардию.
Лечение и оказание помощи
Неотложная помощь при остром коронарном синдроме зависит от его варианта и проводится на основании специально разработанных протоколов. При ОКС с элевацией сегмента ST:
- Пациентам, госпитализированным не позднее 12 часов после появления симптомов показана механическая (чрескожное коронарное вмешательство (ЧКВ) или фармакологическая реперфузия).
- Предпочтение отдается ЧКВ, если его производят не позднее 120мин. После первого обращения за медицинской помощью.
- При невозможности выполнения ЧКВ на протяжении 120мин. Производят тромболизисную терапию.
- В случае успешного тромболизиса больного направляют в центр для проведения коронарной ангиографии на протяжении 3-24час. При неэффективном тромболизисе необходима срочная ангиография.
- Антитромбоцитарная и антикоагулянтная терапия.
- Гиполипидемическая терапия.
Алгоритм помощи при ОКС без элэвации сегмента ST:
- Оценка клинического состояния, подтверждение диагноза.
- Медикаментозная терапия: антиишемические средства, антикоагулянты и антиагреганты.
- Коронарная реваскуляризация.
- Статины.
Нитроглицерин представляет собой сосудорасширяющее средство, которое снижает потребность миокарда в кислороде. Его вводят сублингвально или с помощью буккального спрея (0,3-0,6 мг) каждые 5 минут, в общей сложности 3 дозы. Если боль сохраняется, следует начать введение внутривенного нитроглицерина (начальная скорость 5-10 мкг/мин с её увеличением до 10 мкг/мин каждые 3 — 5 минут до ослабления симптомов). Абсолютными противопоказанием к применению нитроглицерина является гипотензия.
Морфин и другие анальгетики
Морфин рекомендуется после 3 доз нитроглицерина, или когда симптомы ишемии повторяются во время лечения. В таких случаях от 1 до 5 мг морфина сульфата можно вводить внутривенно каждые 5-30 минут при необходимости, с тщательным контролем артериального давления и частоты дыхания. Морфин действует как мощный анальгетик.
β- блокаторы ингибируют β-1 адренергические рецепторы в миокарде, уменьшают его сократимость и сердечный ритм. При отсутствии противопоказаний, терапия пероральными формами β-блокаторов должна быть начата в течение первых 24 часа. Для всех пациентов доза препарата должна быть скорректирована для достижения частоты сердечных сокращений от 50 до 60 ударов в минуту.
Ингибиторы системы Ренин-Ангиотензин-Альдостерон
В зарубежных рекомендациях отмечено, что при отсутствии гипотензии или других известных противопоказаний пероральное введение ингибитора ангиотензинпревращающего фермента (эналаприл, лизиноприл) или блокатора рецептора ангиотензина II, для пациентов, которые не переносят ингибиторы АПФ (валсартан,лозартан) в течение первых 24 часов позволило существенно снизить количество летальных исходов.
Антитромботическая терапия
Антитромботическая терапия является краеугольным камнем лечения пациентов с ОКС. Она включает два компонента: антитромбоцитарную и антикоагулянтную терапию.
Аспирин. Он блокирует синтез тромбоксана А2 путем необратимого ингибирования циклооксигеназы-1, тем самым уменьшая агрегацию тромбоцитов. Первоначальная суточная доза должна становить от 162 до 325 мг, а затем уменьшается — от 75 до 162 мг. Используется для долгосрочной вторичной профилактики.
Клопидогрель является рекомендуемой альтернативой для пациентов, которые не переносят аспирин. Он уменьшает активацию и агрегацию тромбоцитов и снижает вязкость крови. Нагрузочная доза составляет 600 мг, поддерживающая – 75мг на день. Терапия клопидогрелем и аспирином рекомендуется практически всем пациентам с ОКС.
Антикоагулянтная терапия должна начинаться как можно скорее после постановления диагноза. На сегодняшний день для её проведения используют такие препараты: нефракционированный гепарин, эноксапарин, фондопаринукс.
Нефракционированный гепарин(НФГ). Результаты нескольких рандомизированных исследований свидетельствуют о том, что прием НФГ ассоциируется с более низкими показателями смертности нежели терапия исключительно аспирином. Но при его назначении необходимо наблюдение за активированным частичным тромбопластиновым временем (ЧТВ) для предотвращения кровоизлияний.
Фондопаринукс — синтетический пентасахарид, который является непрямым ингибитором фактора Ха и требует антитромбина для достижения терапевтического эффекта. Этот препарат предпочтительнее других антикоагулянтов для пациентов, которым проводится консервативная терапия и у пациентов с повышенным риском кровотечения.
В отсутствие противопоказаний, липидопонижающая терапия со статинами должна быть начата для всех пациентов с ОКС, независимо от базового уровня холестерина и ЛПНП.
Проводится на догоспитальном этапе. Если это невозможно — не позднее 30 минут после госпитализации. Используют препараты следующих видов:
- Стрептокиназа – 1,5 млн., ОД в/в на протяжении 30-60мин;
- Альтеплаза — 15мг в/в болюсно, 0,75 мг/кг массы тела на протяжении 30мин, дальше по 0,5 мг/кг на протяжении 60мин.; общая доза не должна превышать 100мг;
- Тенектоплаза – болюсное в/в введение препарата зависит от массы больного: 30 мг при массе меньше 60 кг; 35 мг на 60-69кг; 40мг на 70-79кг; 45мг на 80-89кг; 50мг на массу больше 90кг.
Операции для лечения ОКС
Хирургическое лечение острого коронарного синдрома направлено на восстановление кровообращения в венечных артериях. Позволяют этого достичь аортокоронарное шунтирование и стентирование. Суть первого метода лежит в создании обходного пути для артериальной крови, избегая пораженного участка. Таким образом, те участки сердца, которые страдали от гипоксии, начинают снова нормально функционировать. Суть стентирования заключается в постановке в артерию стента, который расширит ссуженный участок и будет препятствовать дальнейшему росту бляшки.
Реабилитация и дальнейшее наблюдение пациента
Реабилитация сердца включает в себя:
- диетическое консультирование;
- назначение комплекса упражнений;
- психосоциальную поддержку;
- отказ от курения;
Целью является быстрое и полное восстановление организма и снижение вероятности повторения ОКС. Программа реабилитации фокусируется на улучшении физического состояния, уверенности в себе и социальной интеграции. Она проводится с помощью врача, специализированных физиотерапевтов, медсестер и подразделяется на госпитальный и поликлинический этапы. Кроме того, необходимы постоянные консультации у лечащего доктора.
Выводы
За прошедшую четверть века были достигнуты колоссальные успехи в нашем понимании патофизиологии ОКС, и эти достижения сопровождались огромные прорывами в управлении этим состоянием. Точная диагностика острого коронарного синдрома имеет жизненно важные последствия и требует тщательной оценки анамнеза пациента, результатов физического обследования, ЭКГ с 12 отведениями и анализа биомаркеров сердца. Руководство по лечению ОКС включает как агрессивную медицинскую терапию, так и реваскуляризацию. А раннее выявление симптомов и своевременная профилактика этого заболевания позволят избежать негативных последствий и сберечь здоровье на многие годы.
Представляем Вашему вниманию тест портала НМО (непрерывного медицинского образования) по теме «Профессиональное выгорание: самодиагностика и профилактика» (1 ЗЕТ) с ответами по алфавиту. Данный тест с ответами по теме «Профессиональное выгорание: самодиагностика и профилактика» (1 ЗЕТ) позволит Вам успешно подготовиться к итоговой аттестации по направлению «Сестринское дело».
«Суровая» мимика, категоричная речь, отсутствие готовности слушать являются признаками экономии энергии по сценарию “доминирование”. В рамках работы медицинской сестры в ЛПУ, возможны конфликты с коллегами, с родственниками пациента и с врачами. Второй этап изменения профессионального поведения называется дебютом профессионального выгорания. Главная причина агрессии пациентов заключается в страхе и переживании в процессе лечения. Для восстановления контакта с собой используют технику уединения.
1) обособление;
2) избегание;
3) доминирование; +
4) компромисс;
5) бездействие.
1) с представителями фармкомпаний;
2) с коллегами; +
3) с родственниками пациента; +
4) с правительством;
5) с врачами
В чём специфическая особенность человеческих конфликтов, не присущая животным?
1) обусловленность символических миром; +
2) социальная сконструированность; +
3) биологическая подоплёка;
4) особая роль массмедиа; +
5) чисто психологическая природа.
Виды потери энергии
1) непрофильные;
2) профильные; +
3) естественные; +
4) нерациональные; +
5) профессиональные
1) профессиональное выгорание;
2) социализация;
3) адаптация;
4) экономия энергии;
5) дебют профессионального выгорания
1) изменённое состояние сознания;
2) страх, переживание; +
3) психопатия;
4) злой умысел.
Главное качество профессионала в социальной сфере
1) безукоризненное следование формальным предписаниям;
2) внушаемость;
3) рефлексия; +
4) общий интеллект.
Главный аспект реальности, в которой существует человек
1) физический;
2) культурный; +
3) биологический;
4) химический.
Главным в планировании отдыха является
1) продумать время его начала;
2) планировать перерывы через каждые 2 часа;
3) продумать его продолжительность;
4) спланировать действия, которые дадут максимальный эффект; +
5) уходить домой вовремя.
1) суммирования;
2) прыжков;
3) растяжения;
4) приседания;
5) уединения
Дополнительные траты энергии, связанные с особенностями профессиональной деятельности специалиста, называются
1) непрофильные;
2) естественные;
3) профессиональные;
4) нерациональные;
5) профильные
Если специалист выглядит суровым, не выслушивает собеседника, его речь категоричная, то это указывает на отсутствие у него
1) привлекательности;
2) инициативности;
3) доброжелательности; +
4) бодрости;
5) спонтанности.
Если у специалиста «осевшая» осанка и замедленная реакция, то это указывает на отсутствие у него
1) спонтанности;
2) инициативности;
3) бодрости; +
4) привлекательности;
5) доброжелательности.
К параметрам самоконтроля над функциональным режимом специалиста относятся
1) осанка;+
2) речь; +
3) скорость реакции; +
4) характер;
5) мимика
Какие дела сохраняют позитивный настрой на деятельность?
1) трудные;
2) привлекательные; +
3) обязательные;
4) рутинные;
5) отложенные.
Какие из факторов играют роль в возникновении конфликта пациента с медперсоналом
1) хозяйственная деятельность администрации;
2) воздействие массмедиа; +
3) состояние больных; +
4) запреты в медицинской среде; +
5) положительный настрой медперсонала.
Какова роль массмедиа в отношениях персонала и пациента?
1) незначительная по сравнению с собственными представлениями пациента;
2) косвенная индукция недоверия агрессии; +
3) создание негативного образа врача; +
4) донесение только правдивой информации;
5) конструирование представлений о больнице и формирование информационного пространства
Каковы конструктивные способы смягчения медперсоналом агрессии со стороны пациента?
1) положительное отношение; +
2) ответная агрессия;
3) отсутствие симметричного ответа; +
4) применение физической силы;
5) понимание первопричин агрессии пациента
Каковы конфликтогенные особенности медицинской среды?
1) природная недоброжелательность пациентов;
2) наличие множества запретов; +
3) власть персонала над пациентами; +
4) доброжелательность персонала;
5) неустранимое неравноправие персонала и пациентов в пространстве больницы
Каковы последствия профессионального выгорания?
1) психосоматические болезни; +
2) потеря интереса к профессии; +
3) психическое благополучие;
4) психологическая диссоциация; +
5) увеличение доходов.
Каковы причины профессионального выгорания?
1) изматывающий труд; +
2) только физическая усталость;
3) интересная и разнообразная деятельность;
4) нарушение идентичности себя в профессии
Какой способ взаимодействия персонала с конфликтным больным является конструктивным?
1) физическое подавление;
2) игнорирование;
3) принятие; +
4) ответная агрессия.
Какой этап изменения профессионального поведения характеризуется отсутствием инициативности и доброжелательности в течение 1 месяца и более?
1) социализация;
2) профессиональное выгорание;
3) адаптация;
4) экономия энергии;
5) дебют профессионального выгорания
Ключевой механизм существования человека в культурном мире
1) биологическая борьба за выживание;
2) символические представления о должном; +
3) психологические процессы;
4) экономические процессы.
Ключевые элементы правильного поведения медицинской сестры по отношению к пациенту – это
1) безразличие;
2) агрессия;
3) эмпатия; +
4) принятие; +
5) забота
Комфортная семейная обстановка и материальная обеспеченность являются ресурсами для сохранения
1) инициативности; +
2) бодрости;
3) доброжелательности;
4) спонтанности;
5) привлекательности.
Конфликт – процесс
1) двусторонний; +
2) не основанный на эмпатии;
3) самоиндуцирующийся; +
4) основанный на эмпатии; +
5) односторонний.
Конфликт с больным в сестринской практике
1) приемлем;
2) иногда допустим;
3) желателен;
4) абсолютно недопустим
Минимальное количество привлекательных дел в день, необходимое для сохранения позитивного настроя на деятельность
1) 3;
2) 2;
3) 1; +
4) 4;
5) 5.
На дефицит энергии указывает следующее самонаблюдение
1) настроение не улучшается после 20 минут отдыха;
2) самочувствие не улучшается после 20 минут отдыха;
3) настроение не улучшается после 40 минут отдыха;
4) самочувствие не улучшается после 40 минут отдыха;
5) бодрость не возвращается после 40 минут отдыха
На какое состояние специалиста указывает следующее поведение маскообразная мимика, категоричная речь, сутулость, отсутствие готовности слушать и предлагать, замедленная реакция или, напротив, торопливость?
1) бездействие;
2) обособление;
3) «дефицит энергии»; +
4) «экономия энергии»;
5) доминирование.
Наличие результата деятельности является условием сохранения
1) бодрости;
2) инициативности;
3) спонтанности;
4) привлекательности;
5) доброжелательности
Наличие эмоциональных ресурсов и способность специалиста самостоятельно решать возникающие проблемы является характеристикой следующего функционального режима
1) «полное горение»; +
2) «энергетический кризис»;
3) «экономия энергии»;
4) «энергетический баланс»;
5) «дефицит энергии».
Наше отношение к социальной реальности обусловлено
1) интроспекцией;
2) данными органов чувств;
3) нашими культурно-обусловленными интерпретациями; +
4) исключительно объективной реальностью.
Неэтичность конфликта медперсонала с больным обусловлена
1) особой ролью больного как нуждающегося в помощи; +
2) уголовным кодексом;
3) социальным положением медперсонала;
4) исключительно традицией.
Особенность конфликтов в человеческой среде
1) чисто культурная обусловленность;
2) обусловленность биологическими инстинктами;
3) чисто психологическая обусловленность;
4) обусловленность и психологией, и культурой
Особенностью функционального режима «Полное горение» является следующее
1) специалист «горит» ярко;
2) специалист «горит» гордо;
3) специалист «горит» периодами;
4) специалист «горит» в отношении привлекательных дел;+
5) специалист «горит» постоянно.
Отказ от активности (бодрости) является экономией энергии по сценарию
1) обособление;
2) доминирование;
3) избегание;
4) компромисс;
5) бездействие
Отказ от доброжелательности является экономией энергии по сценарию
1) обособление;
2) компромисс;
3) бездействие;
4) избегание;
5) доминирование
Отказ от инициативности является экономией энергии по сценарию
1) компромисс;
2) обособление; +
3) бездействие;
4) избегание;
5) доминирование.
Понятие рефлексии включает в себя
1) самонаблюдение; +
2) самоконтроль; +
3) внешний контроль;
4) размышление о своих поступках; +
5) внушаемость.
Потери энергии, которые сопровождают любой умственный и физический труд называются
1) естественные; +
2) непрофильные;
3) нерациональные;
4) профессиональные;
5) профильные.
Причины агрессии больных
1) надежда на скорое выздоровление;
2) психическое благополучие;
3) безысходность; +
4) страх; +
5) давление больничной атмосферы
Рациональные стратегии взаимодействия с конфликтным больным
1) жалобы в администрацию;
2) игнорирование;
3) доброжелательность; +
4) принятие; +
5) агрессия.
Рекомендация «Больше общайтесь со здоровыми людьми» позволяет сократить следующие траты энергии
1) профильные; +
2) естественные;
3) профессиональные;
4) нерациональные;
5) непрофильные.
Рекомендация «Работайте на улучшение климата в коллективе» позволяет сократить следующие траты энергии
1) профильные;
2) нерациональные; +
3) профессиональные;
4) естественные;
5) непрофильные.
Рекомендация «Решайте конфликты» позволяет сократить следующие траты энергии
1) естественные;
2) профильные;
3) непрофильные;
4) профессиональные;
5) нерациональные
Рефлексия – свойство
1) индивидуальное;
2) исключительно приобретённое;
3) в основе своей врождённое; +
4) социально обусловленное.
Рефлексия – это компетенция
1) экономическая;
2) общечеловеческая; +
3) социальная;
4) политическая.
Рефлексия в психологии – это
1) этичность поступков;
2) вид эмпатии;
3) способность к суждению;
4) отражение самого себя в собственном сознании
Траты энергии при конфликтах, избыточном контроле руководителя, неблагоприятном климате в коллективе и т. называются
1) естественные;
2) профессиональные;
3) профильные;
4) нерациональные; +
5) непрофильные.
Третий этап изменения профессионального поведения
1) социализация;
2) экономия энергии;
3) дебют профессионального выгорания;
4) адаптация;
5) профессиональное выгорание
Удовольствие, радость и интерес являются условием сохранения
1) спонтанности;
2) привлекательности;
3) бодрости;
4) инициативности;
5) доброжелательности
Физическая активность является условием сохранения
1) инициативности; +
2) привлекательности;
3) спонтанности;
4) бодрости;
5) доброжелательности.
Что входит в понятие профессионального выгорания?
1) интерес к работе;
2) изматывание тяжёлым трудом; +
3) психологическая усталость; +
4) повышение продуктивности работы;
5) привыкание к деятельности
Что из перечисленного может стать первопричиной конфликта?
1) психическое благополучие;
2) гиперрефлексивность;
3) удовлетворённость своей работой;
4) недостаток рефлексии; +
Что является первопричинами выгорания?
1) безрефлексивность; +
2) тяжёлые психологические условия труда; +
3) осмысленный труд;
4) тяжёлый труд «на износ»; +
5) комфортные условия труда.
Эмпатия – в основе своей процесс
1) социально-обусловленный;
2) эмоциональный; +
3) вербальный;
4) формализованный.
Проверь свои знания в тесте «Особенности деятельности медицинской сестры при приеме больных с гипертоническим кризом». В основе гипертонических кризов лежит дисфункция1) гипофиза
2) коры головного мозга
3) надпочечников
4) подкорковых центров
5) щитовидной железы2. Гипертонический криз — это внезапно возникшее1) повышение АД
2) повышение температуры тела
3) учащение ЧД
4) учащение ЧСС
5) учащение пульса3. Диспансеризация пациентов с артериальной гипертонией включает следующие мероприятия1) выявление групп высокого сердечно-сосудистого риска
2) ежедневная глюкометрия
3) ежедневное измерение АД
4) реализация и контроль за выполнением оздоровительных программ
5) скрининг на выявление артериальной гипертонии4. Диспансерное наблюдение за пациентами устанавливается в течение 3-х рабочих дней после1) получения выписного эпикриза из медицинской карты больного
2) проведения ЭКГ
3) установления диагноза гипертоническая болезнь
4) установления диагноза гипертонический криз и лечения в амбулаторных условиях5. Для снижения АД и сердечно-сосудистого риска окружность талии у женщин в норме должна быть1) 65-75 см
2) 81-91 см
3) 85-95 см
4) 91-101 см
5) < 80 см6. Для снижения АД и сердечно-сосудистого риска окружность талии у мужчин должна быть1) 110-120 см
2) 120-130 см
3) 130-140 см
4) 95-100 см
5) < 94 см7. Задачи «Школы артериальной гипертензии»1) лечение сопутствующей патологии
2) обучить пациента методам экстренной помощи при гипертоническом кризе
3) обучить правилам измерения АД
4) объяснить о необходимость регулярного приема препаратов
5) ознакомить пациентов с факторами риска развития заболевания8. К экзогенным факторам развития гипертонического криза относятся1) злоупотребление алкоголем
2) несоблюдение режима приема гипотензивных препаратов
3) обострение ишемической болезни сердца
4) психоэмоциональный стресс
5) резкое нарушение почечной гемодинамики9. К эндогенным факторам развития гипертонического криза относятся1) злоупотребление алкоголем
2) несоблюдение режима приема гипотензивных препаратов
3) обострение ишемической болезни сердца
4) психоэмоциональный стресс
5) резкое нарушение почечной гемодинамики10. Квалифицированное оказание неотложной медицинской помощи пациентам с гипертоническим кризом способствует предотвращению развития1) дизурических явлений
2) кровотечений
3) летальных исходов
4) осложнений
5) отеков11. Классификация гипертонического криза проводится по наличию1) болей в сердце
2) изменений пульса
3) осложнений
4) отеков
5) судорог12. Клиническая картина водно-солевой формы гипертонического криза1) гиперемия и влажность кожных покровов
2) отечность
3) слабость в конечностях, гемипарезы, афазия
4) сонливость
5) чувство страха, раздражительность, возбуждение13. Клиническая картина нейровегетативной формы гипертонического криза1) гиперемия и влажность кожных покровов
2) отечность
3) сонливость
4) тахикардия
5) чувство страха, раздражительность, возбуждение14. Клиническая картина осложненной формы гипертонического криза с поражением глаз1) выделение розовой пенистой мокроты
2) инспираторная одышка
3) раздвоение предметов перед глазами
4) снижение чёткости зрения
5) тяжелый болевой приступ с развитием шока15. Клиническая картина осложненной формы гипертонического криза с поражением мозга1) боль в животе
2) головные боли
3) обезвоживание
4) спутанность и нарушение сознания
5) тошнота и рвота16. Клиническая картина осложненной формы гипертонического криза с поражением почек1) выделение розовой пенистой мокроты
2) отеки преимущественно на лице
3) раздвоение предметов перед глазами
4) тяжелый болевой приступ с развитием шока
5) уменьшение диуреза17. Клиническая картина осложненной формы гипертонического криза с поражением сердца1) выделение розовой пенистой мокроты
2) инспираторная одышка
3) появление влажных хрипов в легких
4) раздвоение предметов перед глазами
5) снижение чёткости зрения18. Клиническая картина осложненной формы гипертонического криза с поражением сосудов1) выделение розовой пенистой мокроты
2) инспираторная одышка
3) раздвоение предметов перед глазами
4) снижение чёткости зрения
5) тяжелый болевой приступ с развитием шока19. Клиническая картина судорожной формы гипертонического криза1) клонико-тонические судороги
2) отечность
3) потеря сознания
4) сонливость
5) тяжелые расстройства зрения (преходящая слепота)20. На фоне приема антигипертензивных препаратов, рекомендуемое целевое АД должно быть1) 110/70 мм рт. и ниже для большинства пациентов
2) 120/70 мм рт. и ниже для большинства пациентов
3) 130/80 мм рт. и ниже для большинства пациентов
4) 140/80 мм рт. и ниже для большинства пациентов
5) 150/80 мм рт. и ниже для большинства пациентов21. Необходимый здоровый индекс массы тела1) 18 кг/м2
2) 18,5-25 кг/м2
3) 20-25 кг/м2
4) 35-40 кг/м2
5) 40 кг/м222. Общие клинические проявления гипертонического криза1) головная боль
2) нарушение зрения
3) носовое кровотечение
4) обезвоживание
5) тошнота, рвота23. Окружность талии у мужчин в норме1) 110-120 см
2) 120-130 см
3) 130-140 см
4) 95-100 см
5) < 94 см24. Органы-мишени при гипертоническом кризе1) глаза
2) мозг
3) почки
4) сердце
5) суставы25. Осложнения при гипертоническом кризе1) острая почечная недостаточность
2) острое нарушение мозгового кровообращения
3) острое расслоение аорты
4) острый коронарный синдром
5) язва желудка26. Осложненный гипертонический криз — это криз, при котором присутствуют симптомы поражения1) глаз
2) органов-мишеней
3) почек
4) сердца
5) сосудов27. Осложнённый гипертонический криз требует1) госпитализации самотеком
2) наблюдения врача
3) наблюдения медсестры
4) плановой госпитализации
5) экстренной госпитализации28. Основные группы препаратов при оказании неотложной помощи при гипертоническом кризе1) β-адреноблокаторы
2) антагонисты кальция
3) бронходилататоры
4) диуретики
5) ингибиторы ангиотензин-превращающего фермента29. Побочные эффекты β-адреноблокаторов1) головокружение, головная боль
2) ортостатическая гипотензия
3) отеки и боль в конечностях
4) прилив крови к лицу
5) сухой кашель30. Побочные эффекты антагонистов кальция1) гипокалиемия
2) значительное снижение артериального давления
3) покраснение кожных покровов
4) появление чувства жара
5) сухой кашель31. Побочные эффекты диуретиков1) гипокалиемия
2) гипонатриемия
3) значительное снижение артериального давления
4) покраснение кожных покровов
5) сухой кашель32. Побочные эффекты ингибиторов ангиотензин-превращающего фермента1) ортостатическая гипотензия
2) отеки и боль в конечностях
3) прилив крови к лицу
4) сердцебиение
5) сухой кашель33. Побочные эффекты миотропных вазодилататоров1) значительное снижение артериального давления
2) появление чувства жара
3) судороги
4) сухой кашель
5) тахикардия34. Показания к госпитализации при гипертоническом кризе1) некупирующийся гипертонический криз
2) осложненный гипертонический криз
3) повторный криз в течение суток
4) пульс более 120 ударов в минуту35. Правила измерения АД1) за 30 мин до измерения АД не курить, не пить кофе и чай
2) измерять АД сидя
3) нижний край манжеты должен быть на 4 пальца выше локтевого сгиба
4) перед измерением АД посидеть спокойно 60 мин
5) спина опирается на спинку стула, ноги не скрещены, руку лучше положить на стол36. При неосложненном гипертоническом кризе препаратом выбора может служить1) верапамил
2) диазепам
3) каптоприл
4) лозартан
5) фуросемид37. При обращении пациента в службу скорой медицинской помощи с жалобами на симптомы гипертонического криза рекомендуемое время ожидания бригады не должно превышать1) 120 минут
2) 20 минут
3) 30 минут
4) 40 минут
5) 60 минут38. Принципы неотложной терапии при гипертоническом кризе1) восстановление дыхания
2) оксигенотерапия
3) профилактика осложнений
4) снижение или стабилизация АД
5) срочная госпитализация39. Приоритеты выбора перорального препарата для лечения неосложненного гипертонического криза. Препарат должен иметь1) быстрое (20-30 мин) начало действия при пероральном приеме
2) доступность
3) минимум побочных эффектов
4) продолжительность действия 1-2 часа
5) продолжительность действия 4-6 часов40. Рекомендации по изменению образа жизни для профилактики гипертонического криза1) достаточный сон
2) нормализация психоэмоционального состояния;+
3) рациональное питание
4) соблюдение режима труда и отдыха
5) увеличение объема употребляемой жидкости до 3 литров в сутки41. Рекомендации по рациональному питанию при артериальной гипертонии1) ограничение потребления соли до 5 г в сутки
2) увеличение в рационе доли ненасыщенных жиров
3) увеличение объема употребляемой жидкости до 3 литров в сутки
4) употребление большего количества фруктов и овощей
5) употребление рафинированных углеводов42. Тактика медицинской сестры при неосложненном гипертоническом кризе на догоспитальном этапе1) вызвать врача
2) дать пациенту пероральный гипотензивный препарат
3) измерить и контролировать АД, ЧСС
4) успокоить пациента и уложить с возвышенным головным концом
5) уточнить, принимал ли больной плановые гипотензивные препараты, если нет, то принять их в обычной дозе43. Тактика медицинской сестры при неосложненном гипертоническом кризе на догоспитальном этапе: в условиях поликлиники1) в обязательном порядке госпитализация бригадой скорой помощи
2) измерить и контролировать АД, пульс
3) снять ЭКГ;+
4) уложить больного с приподнятым головным концом
5) уточнить, принимал ли больной плановые гипотензивные препараты, если нет, то принять их в обычной дозе44. Формы неосложненного гипертонического криза1) водно-солевая
2) молниеносная
3) нейровегетативная
4) острая
5) судорожная45. Целевое артериальное давление — это1) АД, которое необходимо достигнуть в ходе лечения;
2) рабочее АД
3) среднемесячное значение АД
4) среднесуточное значение АД
5) уровень АД с минимальными показателями смертности
Краткие рекомендации по оказанию медицинской помощи больным с острым коронарным синдромом
В Рекомендациях изложены основные принципы оказания медицинской помощи и алгоритм действий врача, фельдшера у больных с острым коронарным синдромом. В каждом конкретном случае при необходимости возможна коррекция в зависимости от особенностей течения заболевания.
Рекомендации предназначены для врачей и фельдшеров, работающих в медицинских организациях, оказывающих первичную медико-санитарную помощь* и врачей/фельдшеров скорой медицинской помощи.
Термин «острый коронарный синдром» используют для обозначения обострения ишемической болезни сердца. Этим термином объединяют такие клинические состояния, как инфаркт миокарда (ИМ) (все формы) и нестабильную стенокардию. Выделяют ОКС с подъемом сегмента ST и без подъема сегмента ST.
Острый коронарный синдром с подъемом сегмента ST диагностируется у больных с ангинозным приступом или другими неприятными ощущениями (дискомфортом) в грудной клетке и подъемом сегмента ST или впервые возникшей или предположительно впервые возникшей блокадой левой ножки пучка Гиса на ЭКГ. При этом стойкий подъем сегмента ST сохраняется не менее 20 мин. Для инфаркта миокарда с подъемом сегмента ST характерно возникновение подъема ST как минимум в двух последовательных отведениях, который оценивается на уровне точки J и составляет 0,2 мВ у мужчин или ³0,15 мВ у женщин в отведениях V2-V3 и/или 0,1 мВ в других отведениях (в случаях, когда нет блокады левой ножки пучка Гиса и гипертрофии левого желудочка).
Острый коронарный синдром без подъема сегмента ST диагностируется у больных с ангинозным приступом и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без подъема сегмента ST, или с подъемом сегмента ST длительностью менее 20 минут. У этих больных может отмечаться стойкая или преходящая депрессия ST, инверсия, сглаженность или псевдонормализация зубцов Т. В отдельных случаях ЭКГ может быть и нормальной.
Симптомы. Типичным проявлением ОКС является развитие ангинозного приступа. Характер болевых ощущений разнообразен: сжимающий, давящий, жгучий. Наиболее типично — чувство сжатия или давления за грудиной. Может наблюдаться иррадиация боли в левую руку и/или плечо, горло, нижнюю челюсть, эпигастрий и т. Иногда больные предъявляют жалобы на атипичные боли только в области иррадиации, например, в левой руке. При инфаркте миокарда боль может носить волнообразный характер и продолжаться от 20 минут до нескольких часов.
Болевой синдром часто сопровождается чувством страха («страх смерти»), возбуждением, беспокойством, а также вегетативными нарушениями, например, повышенным потоотделением.
ПРИНЦИПЫ ЛЕЧЕНИЯ АНГИНОЗНОГО ПРИСТУПА
при нормальном или повышенном уровне АД и без признаков левожелудочковой недостаточности
- Больной должен немедленно прекратить всякую нагрузку, и по возможности лечь.
- Дать больному нитроглицерин 0,5 мг под язык.
- Через 5 минут повторное назначение нитроглицерин 0,5 мг под язык.
- Если боль в грудной клетке или дискомфорт сохраняются в течение 5 мин после повторного приема нитроглицерина, немедленно вызвать бригаду скорой медицинской помощи и повторно дать нитроглицерин 0,5 мг или спрей изосорбид динитрата 1,25 мг под язык.
- Снять ЭКГ (проводится одновременно с 2-4 пунктами).
- В присутствии врача скорой помощи начинается внутривенная инфузия нитроглицерина 1% 2 – 4 мл или изосорбида динитрата 0,1% 2 – 4 мл в 200 мл физиологического раствора внутривенно капельно, начальная скорость инфузии составляет 15 – 20 мкг/мин (5 – 7 капель в минуту), максимальная скорость введения препарата 250 мкг/мин. Критерий адекватности скорости инфузии: снижение систолического АД на 10 – 15 мм рт. ст. и/или купирование ангинального статуса.
- При неэффективности проводимой терапии внутривенно вводится морфин гидрохлорида или сульфата 1% — 1,0 мл (10 мг), разведенного как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2-4 мг данного лекарственного вещества. При необходимости введение повторяют каждые 5-15 минут по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
- ! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально разжевать !!!
- Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
Обязательная съемка ЭКГ в 12 отведениях:
- В случае подозрения на ОКС в течение первых 10 мин контакта с больным
- В случае нормальной ЭКГ и нарастающей клинической картины съемку ЭКГ повторяют через 30 мин и через 1 час.
Что можно увидеть на ЭКГ:
- нормальную ЭКГ
- различные нарушения ритма
- блокады левой ножки пучка Гиса
- высокие положительные зубцы Т
- отрицательные зубецы Т
- депрессию ST
- депрессию ST и отрицательные зубцы Т
- депрессию ST и положительные остроконечные зубцы Т
- высокий R и элевацию ST.
на фоне артериальной гипотонии (систолическое АД < 90 мм рт
- Незамедлительно вызвать бригаду скорой медицинской помощи
- Больной должен немедленно прекратить всякую нагрузку, принять горизонтальное положение
- Снять ЭКГ
Средством выбора для купирования ангинозного приступа является внутривенное введение морфина гидрохлорида или сульфата 1% -1,0 мл (10 мг), разведенного как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2 — 4 мг лекарственного вещества. При необходимости введение повторяют каждые 5-15 минут по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
При отсутствии морфина необходимо использовать любые доступные парентеральные анальгетики, например, анальгин 3 — 4 мл 50%.
! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально, разжевать !!!
! Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
ПРИНЦИПЫ ЛЕЧЕНИЯ АНГИНОЗНОГО ПРИСТУПА,
протекающего с острой левожелудочковой недостаточностью
на фоне нормального или повышенного АД
- Незамедлительно вызвать бригаду скорой медицинской помощи
- Больной должен немедленно прекратить всякую нагрузку, принять полусидящее положение
- Снять ЭКГ
- Средством выбора для купирования ангинального приступа является внутривенное введение морфина гидрохлорида или сульфата 1% — 1,0 мл (10 мг) разведенного как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2 — 4 мг лекарственного вещества. При необходимости введение повторяют каждые 5 — 15 минут по 2 — 4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
- Дать больному нитроглицерин 0,5 мг под язык.
- Внутривенная инфузия нитроглицерина 1% 2 – 4 мл или изосорбида динитрата 0,1% 2 – 4 мл в 200 мл физиологического раствора внутривенно капельно, начальная скорость инфузии 15 – 20 мкг/мин (5 – 7 капель в минуту), максимальная скорость введения препарата 250 мкг/мин. Критерий адекватности скорости инфузии: снижение систолического АД на 10 – 15 мм. рт. ст. и/или купирование ангинального статуса.
- ! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально, разжевать !!!
- ! Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
ЛЕЧЕНИЕ АНГИНОЗНОГО ПРИСТУПА, протекающего с острой левожелудочковой недостаточностью на фоне артериальной гипотонии (систолическое АД < 90 мм рт
- Незамедлительно вызвать бригаду скорой медицинской помощи
- Снять ЭКГ в 12 отведениях
- Средством выбора для купирования ангинального приступа является морфий 1% — 0,5 мл, разведенный как минимум в 10 мл 0,9% раствора хлорида натрия или дистиллированной воды. Первоначально следует ввести внутривенно медленно 2-4 мг лекарственного вещества. При необходимости введение повторяют каждые 5-15 минут по 2-4 мг до купирования боли или возникновения побочных эффектов, не позволяющих увеличить дозу.
- ! При подозрении на острый коронарный синдром больному немедленно назначить Ацетилсалициловую кислоту (при отсутствии абсолютных противопоказаний – гиперчувствительность к препарату, активное кровотечение) в дозе 250 мг, сублигвально, разжевать !!!
- ! Одновременно назначить Клопидогрел в нагрузочной дозе 300 мг.
Рекомендации по проведению реперфузионной терапии у больных с острым коронарным синдромом
В течение 30 минут от первого контакта с больным с острым коронарным синдромом бригада скорой медицинской помощи, наряду с купированием болевого синдрома и стабилизацией гемодинамики (поддержания уровня АД на должном уровне) должна принять решение о проведении реперфузионной терапии – тромболизиса или чрекожного коронарного вмешательства (ЧКВ) у данного больного:
- Если существует возможность и уверенность, что в течение 2 часов будет произведено ЧКВ (экстренное стентирование коронарной артерии, послужившей причиной развития ОКС) больной безотлагательно госпитализируется в ближайшую медицинскую организацию, где выполняется высокотехнологичные вмешательства на инфаркт-связанной коронарной артерии.
- При невозможности проведения ЧКВ в эти сроки необходима тромболитическая терапия (ТЛТ), которая проводится бригадой скорой медицинской помощи. ТЛТ показана в первые 12 часов после появления болевого синдрома и ЭКГ критериев ОКС с подъемом сегмента ST.
ЭКГ критериями для начала реперфузионной терапии являются стойкие подъемы сегмента ST ≥0,1 мВ как минимум в двух смежных отведениях ЭКГ (≥ 0,25 мВ у мужчин до 40 лет/0,2 мВ у мужчин старше 40 лет и ≥0,15 мВ у женщин в отведениях V2-V3) при отсутствии гипертрофии левого желудочка или (предположительно) остро возникшая блокада левой ножки пучка Гиса (особенно при конкордантных подъемах сегмента ST в отведениях с положительным комплексом QRS). При наличии депрессии сегмента ST ≥0,05 мВ в отведениях V1-V3, особенно с позитивными зубцами Т, рекомендуется зарегистрировать ЭКГ в отведениях V7-V9 (выявление подъемов ST ≥0,05 мВ/≥0,01 мВ у мужчин моложе 40 лет является основанием для реперфузионного лечения).
* Согласно Приказу Минздрава РФ от 15 мая 2012 г. №543н Первичная доврачебная медико-санитарная помощь оказывается фельдшерами фельдшерско-акушерских пунктов, врачебных амбулаторий, здравпунктов, поликлиник, поликлинических подразделений медицинских организаций. Первичная врачебная медико-санитарная помощь оказывается врачами-терапевтами, врачами-терапевтами участковыми, врачами общей практики (семейными врачами) врачебных амбулаторий, здравпунктов, поликлиник, поликлинических подразделений медицинских организаций, офисов врачей общей практики (семейных врачей). Первичная специализированная медико-санитарная помощь по профилю «кардиология» оказывается врачами-кардиологами поликлиник, поликлинических подразделений медицинских организаций.
Рекомендации подготовлены сотрудниками Российского кардиологического научно-производственного комплекса Минздрава России профессором Терещенко С. , профессором Руда М. , профессором Староверовым И.
Онлайн тесты для медицинских сестер служат служат для оценки профессиональной подготовленности и подтверждения соответствия квалификации (аттестации) медицинских специалистов.
Для сдачи тестирования пользователю необходимо выбрать вариант ответа к вопросу (правильных вариантов может быть несколько), затем нажать «Ответить». Система предусматривает возможность от вопроса к вопросу отмечать правильные варианты ответов. В конце тестирования можно знакомится с правильным ответом.
Геморрагические лихорадки

Геморрагические лихорадки – вирусные инфекции с природно-очаговым распространением, протекающие с геморрагическим и острым лихорадочным синдромом. Симптоматика геморрагических лихорадок включает выраженную интоксикацию, высокую температуру тела, геморрагическую сыпь, кровотечения различной локализации, полиорганные нарушения. Форма геморрагической лихорадки определяется с учетом клинико-эпидемиологических и лабораторных данных (ПЦР, ИФА, РИФ). При геморрагических лихорадках проводится дезинтоксикационная, противовирусная, гемостатическая терапия, введение специфических иммуноглобулинов, борьба с осложнениями.
Общие сведения
Геморрагические лихорадки – группа инфекционных заболеваний вирусной природы, вызывающих токсическое поражение сосудистых стенок, способствуя развитию геморрагического синдрома. Протекают на фоне общей интоксикации, провоцируют полиорганные патологии. Геморрагические лихорадки распространены в определенных регионах планеты, в ареалах обитания переносчиков заболевания. Вызывают геморрагические лихорадки вирусы следующих семейств: Togaviridae, Bunyaviridae, Arenaviridae и Filoviridae. Характерной особенностью, объединяющей эти вирусы, является сродство к клеткам эндотелия сосудов человека.
Резервуаром и источником этих вирусов является человек и животные (различные виды грызунов, обезьяны, белки, летучие мыши и др. ), переносчиком – комары и клещи. Некоторые геморрагические лихорадки могут передаваться контактно-бытовым, пищевым, водным и другими путями. По способу заражения эти инфекции подразделяются на группы: клещевые инфекции (Омская, Крымская-Конго и лихорадка Кьясанурского леса), комариные (желтая, лихорадка денге, Чукунгунья, долины Рифт) и контагиозные (лихорадки Лаоса, Аргентинская, Боливийская, Эбола, Марбург и др.
Восприимчивость к геморрагическим лихорадкам у человека довольно высока, заболевают преимущественно лица, чья профессиональная деятельность связана с дикой природой. Заболеваемость в городах чаще отмечается у граждан, не имеющих постоянного места жительства и сотрудников бытовых служб, контактирующих с грызунами.
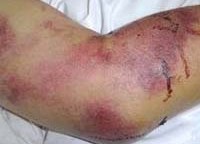
Симптомы геморрагической лихорадки
Геморрагические лихорадки в большинстве случаев объединяет характерное течение с последовательной сменой периодов: инкубации (как правило, 1-3 недели), начальный (2-7 дней), разгара (1-2 недели) и реконвалесценции (несколько недель). Начальный период проявляется общеинтоксикационной симптоматикой, обычно весьма интенсивной. Лихорадка при тяжелом течении может достигать критических цифр, интоксикация – способствовать расстройству сознания, бреду, галлюцинациям.
На фоне общей интоксикации уже в начальном периоде отмечают токсическую геморрагию (капиляротоксикоз): лицо и шея, конъюнктива больных обычно гиперемированы, склеры инъецированы, могут выявляться элементы геморрагической сыпи на слизистой мягкого неба, эндотелиальные симптомы («жгута» и «щипка») – положительны. Отмечаются токсические нарушения сердечного ритма (тахикардия, переходящая в брадикардию), снижение артериального давления. В этот период общий анализ крови показывает лейкопению (сохраняется 3-4 дня) и нарастающую тромбоцитопению. В формуле крови нейтрофилез со сдвигом влево.
Перед наступлением периода разгара нередко отмечается кратковременная нормализация температуры и улучшение общего состояния, после чего токсикоз нарастает, интенсивность общей клиники увеличивается, развиваются полиорганные патологии, нарушения гемодинамики. В период реконвалесценции происходит постепенный регресс клинических проявлений и восстановление функционального состояния органов и систем.
Геморрагический дальневосточный нефрозонефрит нередко называют геморрагической лихорадкой с почечным синдромом, поскольку для этого заболевания характерно преимущественное поражение сосудов почек. Инкубация геморрагического дальневосточного нефрозонефрита составляет 2 недели, но может сокращаться до 11 и удлиняться до 23 дней. Впервые дни заболевания возможны продромальные явления (слабость, недомогание). Затем развивается тяжелая интоксикация, температура тела поднимается до 39,5 и более градусов и сохраняется на протяжении 2-6 дней. Спустя 2-4 дня от начала лихорадки появляется геморрагическая симптоматика на фоне прогрессирующей интоксикации. Иногда могут отмечаться менингеальные симптомы (Кернига, Брудзинского, ригидность затылочных мышц). Ввиду токсического поражения головного мозга, сознание нередко спутано, появляются галлюцинации, бред.
Общий геморрагический синдром сопровождается симптоматикой со стороны почек: боль в пояснице, положительный симптом Пастернацкого, в общем анализе мочи выявляют эритроциты, цилиндры, белок. С прогрессированием заболевания почечный синдром усугубляется, равно, как и геморрагический. В разгар заболевания отмечаются кровотечения из носа, десен, геморрагическая сыпь на туловище (преимущественно в области плечевого пояса и боковых поверхностей груди). При осмотре слизистой оболочки рта и ротоглотки выявляют точечные кровоизлияния на небе и нижней губе, развивается олигурия (в тяжелых случаях вплоть до полной анурии). Отмечается макрогематурия (моча приобретает цвет «мясных помоев»).
Лихорадка продолжается обычно 8-9 дней, после чего в течение 2-3 дней происходит понижение температуры тела, однако после ее нормализации состояние больных не улучшается, может возникать рвота, прогрессирует почечный синдром. Улучшение состояния и регресс клинической симптоматики происходит на 4-5 день после стихания лихорадки. Заболевание переходит в фазу реконвалесценции. В это время характерна полиурия.
Крымская геморрагическая лихорадка характеризуется острым началом: отмечается рвота, боль в животе натощак, озноб. Температура тела резко повышается. Внешний вид больных характерный для геморрагических лихорадок: гиперемированное отечное лицо и инъецированные конъюнктивы, веки, склеры. Геморрагическая симптоматика выражена: петехиальные высыпания, кровоточивость десен, кровотечения из носа, примесь крови в кале и рвотных массах, маточные кровотечения у женщин. Селезенка чаще остается нормального размера, у некоторых больных может отмечаться ее увеличение. Тяжелое течение заболевания проявляется интенсивной болью в животе, частой рвотой, меленой. Пульс лабильный, артериальное давление снижено, сердечные тоны – глухие.
Омская геморрагическая лихорадка протекает более легко и доброкачественно, геморрагический синдром выражен слабее (хотя летальность имеет место и при этой инфекции). В первые дни лихорадка достигает 39 с небольшим градусов, в половине случаев лихорадочный период протекает волнообразно, с периодами повышения и нормализации температуры тела. Продолжительность лихорадки – 3-10 дней.
Геморрагическая лихорадка денге характеризуется инкубационным периодом от 5 до 15 дней, доброкачественным течением, симптоматикой общей интоксикации, усиливающейся к 3-4 дню и пятнисто-папулезной сыпью геморрагического происхождения, проходящей через 2-3 дня после появления (обычно возникает в разгар заболевания) и не оставляющей после себя пигментаций или шелушения. Температурная кривая может быть двухволновой: лихорадка прерывается 2-3-дневным периодом нормальной температуры, после чего возникает вторая волна. Такая форма характерна для европейцев, у жителей Юго-Восточной Азии лихорадка Денге развивается по геморрагическому варианту и имеет более тяжелое течение.
Геморрагические лихорадки могут способствовать развитию тяжелых, угрожающих жизни состояний: инфекционно-токсического шока, острой почечной недостаточности, комы.



