Какую помощь можно и нужно начинать оказывать еще до прибытия «Скорой помощи», а чего делать не нужно и даже категорически нельзя? Этот вопрос волнует многих родителей. Попробуем рассмотреть основные варианты экстренных состояний и рассказать о том, какие действия при этом следует принимать.
Остановка кровообращения и дыхания
Немедленно вызвать бригаду скорой помощи (реанимационную)!
- при подозрении на травму шейного отдела позвоночника иммобилизируют шею
- очищают ротоглотку (грушей, пальцем)
- устраняют обструкцию, вызванную западением языка или сдавлением мягкими тканями шеи, выдвигают вперед нижнюю челюсть или приподнимают подбородок.
- улучшение проходимости дыхательных путей. Голову располагают по средней линии. Детям, в отличие от взрослых, не следует сильно запрокидывать голову, т.к. у детей это может привести к обструкции дыхательных путей. Под затылок кладут сложенное в несколько раз полотенце (взрослым – валик под плечи).
ИВЛ выполняют так, чтобы каждый вдох продолжался 1,0-1,5 с. Частота надавливаний на грудную клетку новорожденного – не менее 120 в мин, соотношение частоты вдуваний и надавливаний – 1:3. У детей более старшего возраста частота надавливаний – не менее100 в мин. Ребенка укладывают на жесткую поверхность и немедленно начинают непрямой массаж сердца. Отношение частоты вдуваний к частоте надавливаний на грудную клетку 1:5.
У грудных детей непрямой массаж проводят двумя способами: надавливают на грудную клетку средним и указательным пальцами одной руки, либо обхватывают ребенка двумя руками так, чтобы большие пальцы располагались на средней трети грудины, а остальные поддерживали спину.
В обоих случаях надавливают на нижнюю треть грудины (примерно на ширину пальца ниже сосков). У детей 1-2 лет на грудину надавливаю выступом ладони одной руки. У детей постарше и взрослых используют две руки. В обоих случаях надавливают на нижнюю треть грудины (примерно на ширину двух пальцев выше мечевидного отростка). Глубина опускания грудины: дети до года: 1,5-2,5 см, до 7-8 лет – 3-5 см, старше – 4-6 см. Эффективность непрямого массажа оценивают по пульсу на сонных и бедренных артериях. Реанимационные мероприятия нужно продолжать до прибытия врачей!
Первая помощь при удушье
Чаще всего в дыхательные пути попадают игрушки, пища (конфеты, жевательная резинка, орехи). Для детей младшего возраста опасны надувные игрушки, прокусив такую игрушку и испугавшись хлопка, ребенок может вдохнуть ее части.
- Признаки: ребенок задыхается и не может кричать, издает свистящие шумы, тщетно пытается кашлять, лицо начинает синеть.
- Что делать: вызовите неотложную помощь как можно быстрее. Затем приступайте к оказанию первой помощи.
Положите ребенка лицом вниз себе на руку так, чтобы его грудь оказалась на вашей ладони, и обхватите большим и указательным пальцами нижнюю челюсть. Сядьте и обоприте руку с ребенком о свое бедро или колено. Голову ребенка опустите ниже его туловища. В течение 5 секунд ладонью свободной руки нанесите 4 резких удара по спине между лопатками. Переложите ребенка на другую руку лицом вверх. Руку обоприте о свое бедро или колено. Голову ребенка держите ниже его туловища. В течение 5 секунд резко надавите пальцами 4 раза на грудную клетку чуть ниже сосков. Снова переложите ребенка на другую руку лицом вниз и нанесите ему еще 4 удара по спине. У детей старше года выполняют резкие толчки в верхнюю часть живота. Продолжайте чередование двух приемов (4 удара по спине, 4 надавливания на грудь) до выталкивания инородного тела. Если ребенок потерял сознание, крепко поддерживая рукой голову и шею и не сгибая ребенку спину, положите его на твердую поверхность лицом вверх и обнажите ему грудь. Большим и указательным пальцами откройте ребенку рот и придавите язык большим пальцем.
Если вы различаете в горле инородное тело и видите, что его можно извлечь, сделайте это. Присмотритесь и прислушайтесь, дышит ли ребенок. Чтобы язык не закрывал дыхательное горло, приподнимите подбородок и отведите голову назад. Рот ребенка должен оставаться открытым. Наклонитесь ухом ко рту ребенка, чтобы услышать его дыхание, и посмотрите, движется ли его грудная клетка. Присматривайтесь и прислушивайтесь не более 5 секунд. Если ребенок не дышит, приступайте к искусственному дыханию и сердечно-легочной реанимации. Даже если вам удалось освободить дыхательные пути ребенка от инородного тела и ребенок кажется вам вполне здоровым, обратитесь к врачу.
Чего не следует делать: не пытайтесь ухватить пальцами предмет, застрявший у ребенка в горле: вы можете протолкнуть его еще глубже. Если ребенок перестал дышать, не начинайте реанимационных мероприятий, пока дыхательные пути не будут свободны.
Приступ бронхиальной астмы
- Симптомы: кашель, затрудненный выдох, свистящее дыхание, вплоть до тяжелых дыхательных нарушений. Когда обращаться ко врачу: если (1) признаки астмы появились у ребенка в первый раз, (2) не помогает назначенное врачом лечение, (3) температура тела поднялась выше 39°С, вызовите врача.
- Что делать: успокойте и приободрите ребенка: беспокойство может лишь усилить астматический приступ. Дайте ребенку рекомендованные врачом лекарства. Поите ребенка часто и понемногу.
Ложный круп протекает в виде затруднения дыхания (преимущественно выдоха), осиплости голоса, «лающего» кашля. Порядок оказания первой помощи:
- Придать возвышенное положение тела;
- Обеспечить доступ свежего воздуха;
- Вызвать врача;
- Щелочные ингаляции (1 столовая ложки соды на 1 литр воды);
- Отвлекающие процедуры — тёплые ножные или ручные ванны;
- Можно дать ребёнку антигистаминный препарат в возрастной дозировке (пипольфен, супрастин, тавегил и др.).
Чего не следует делать: противопоказано использование в любых формах трав и мёда, а также горчичников.
Симптомы-«предвестники»: головокружение, тошнота, потемнение перед глазами, чувство дурноты, проваливания, отрешенности. Порядок оказания первой помощи:
- Посадите ребенка и наклоните его голову вниз ниже колен.
- Расстегните воротничок, пояс и другую одежду, стесняющую дыхание.
- Если ребёнок потерял сознание, уложите его на ровную поверхность и приподнимите его ноги на 20-30 см выше уровня туловища.
- Похлопать по щекам, растереть виски.
- Дать вдохнуть пары нашатыря, либо уксуса, либо другого резко пахучего вещества (детям старше 3-х лет).
- Повернуть голову ребёнка на бок для предотвращения удушья в случае рвоты.
- Проверить есть ли дыхание и пульс (сердечные сокращения), если нет — вызвать неотложную помощь и проводить искусственное дыхание.
Если обморок длится более 5 минут, вызвать неотложную помощь. После прихода в себя дать попить горячий сладкий чай. Хотя обмороки, длящиеся менее 5 минут обычно не причиняют вреда ребенку, необходимо выяснить причину их возникновения. Даже если обморок произошел впервые, обязательно обратитесь к врачу в ближайшее время!
Лихорадочные состояния
Нормальная температура – не 36,6°C, как часто считают, а 36,0-37,0°C, к вечеру она немного выше, чем утром. Температура тела повышается при многих заболеваниях. Польза от повышенной температуры – это сигнал болезни, способ борьбы с возбудителями (многие бактерии и вирусы перестают размножаться при температуре выше 37-38°C), это стимул для иммунного ответа, так как ряд защитных факторов (в т. интерферон) выделяются лишь при температуре выше 38°C. Понизив повышенную температуру, мы не влияем на причину болезни, однако можем улучшить самочувствие ребенка.
Субфебрильная температура (до 38°C) может появляться при перегревании, при вирусной или бактериальной инфекции. Принимать жаропонижающие средства в таких случаях не стоит, если самочувствие ребенка не страдает. Порядок оказания первой помощи:
- Раздеть ребёнка.
- Растереть влажной тканью (температура чуть выше комнатной) или поместить ребенка под теплый (не горячий) душ, постепенно снижая температуру воды до прохладной.
- Жаропонижающие не использовать.
Фебрильная температура (выше 38°C)
- Раздеть ребёнка.
- Растереть влажной тканью (температура чуть выше комнатной) или поместить ребенка под теплый (не горячий) душ, постепенно снижая температуру воды до прохладной.
- Обеспечить покой, уложить в постель.
- Обильно поить сладким чаем, морсом.
- При ознобе (у маленького ребенка – дрожь, «гусиная кожа»), согреть (тёплое одеяло, горячий чай), но долго закутанным не держать, чтобы не перегрелся.
- Дать жаропонижающие (Панадол, Парацетамол, нурофен) при температуре: выше 38.0°C у детей до 3 месяцев, выше 39.0°C у здоровых детей старше 3 месяцев, в случае озноба, головных или мышечных болей при более низкой температуре, выше 38-38,5°C при фебрильных судорогах в анамнезе, выше 38.5°C при тяжелых сопутствующих заболеваниях.
При температуре 39. 5-40°C закутывать ребёнка не следует.
При температуре выше 40. 4°C вызвать неотложную помощь.
В большинстве случаев судороги прекращаются самостоятельно через 3-5 минут, — поэтому сохраняйте спокойствие. Если судороги возникли на фоне повышенной температуры тела, примите меры первой помощи при лихорадке. Опасным для жизни является эпилептический статус — длительные судороги (более 10-15 минут), такое развитие ситуации требует немедленной врачебной помощи.
Не стоит: пытаться механически сдерживать судороги — этим можно усилить их, вводить в ротовую полость для фиксации языка деревянные и металлические предметы — это может привести к переломам зубов, заглатыванию этих предметов.
- Уложите ребёнка в безопасное место, на ровную поверхность, где нет опасности травматизации, удалите из окружающей обстановки предметы с острыми и выступающими краями.
- Сохраняйте спокойствие.
- Развяжите шарф, галстук, расстегните ворот рубашки для облегчения дыхания.
- Положите под голову что-либо мягкое или плоское.
- Поверните ребёнка на бок для предотвращения удушья вследствие рвоты или западения языка.
- Находитесь рядом с ребёнком.
- Если судороги возникли впервые, или длятся более 5 минут или возобновились — вызывайте неотложную помощь.
Солнечный и тепловой удар
Длительное перегревание организма или воздействие прямых солнечных лучей на непокрытую голову может привести к тепловому (солнечному) удару. Солнечный удар может произойти как во время пребывания на солнце, так и через 6-8 часов после этого. Симптомы: общее недомогание, разбитость, головная боль, головокружение, шум в ушах, тошнота, а иногда рвота. При осмотре обнаруживается гиперемия кожи лица и головы, учащение пульса и дыхания, усиленное потоотделение, повышение температуры, иногда носовое кровотечение. В тяжелых случаях возникает сильная головная боль, снижается АД, температура тела достигает 40-41°С и более, больной впадает в прострацию, теряет сознание. Дыхание учащается, затем замедляется. Пульс редкий. Возможно развитие отека легких. В некоторых случаях отмечаются судороги, коматозное состояние, иногда возбуждение, галлюцинации, бред. Порядок оказания первой помощи:
- Поместить ребёнка в тень.
- Освободить от одежды.
- Дать выпить холодной воды.
- Холодный компресс на голову.
- Обернуть простыней, смоченной холодной водой.
- Если у ребенка высокая (39-41°С) температура тела, вызовите неотложную помощь.
- В тяжелых случаях больные подлежат госпитализации.
Чаще всего аллергические реакции проявляются в виде высыпаний на коже. Причиной могут быть пищевые погрешности, прием лекарств, укусы насекомых, контакт с животными, тепло, холод и др. Порядок оказания первой помощи:
- Прекратите контакт ребёнка с предполагаемым аллергеном (медикаменты, пищевые продукты, контакт с животными, химическими веществами и др.) или воздействие физических факторов (холод, тепло, вода и др.).
- Успокойте ребёнка.
- Дайте ребёнку антигистаминные препараты в возрастных дозировках (тавегил, супрастин, фенкарол и др.).
- На область зудящих высыпаний можно наложить фенистил-гель или псилобальзам.
- Если у ребёнка вместе с аллергической реакцией появились нарушение общего состояния, подъём температуры, отёки, затруднение дыхания, боли в животе — необходимо вызвать врача (неотложную помощь).
Представляем Вашему вниманию тест портала НМО (непрерывного медицинского образования) по теме «Сестринская помощь при кашле или затрудненном дыхании у детей» (1 ЗЕТ) с ответами по алфавиту. Данный тест с ответами по теме «Сестринская помощь при кашле или затрудненном дыхании у детей» (1 ЗЕТ) позволит Вам успешно подготовиться к итоговой аттестации по направлению «Сестринское дело в педиатрии». Абсцесс легкого – это ограниченная толстостенная полость в лёгком с гнойным содержимым, образующимся в результате нагноения и некроза вовлечённой в воспалительный процесс паренхимы легкого. Абсцесс часто развивается в месте не разрешившейся пневмонии. Бронхиальная астма – это хроническое воспалительное заболевание, проявляющееся обратимым нарушением проходимости нижних дыхательных путей. Бронхиолит – это вирусная инфекция нижних дыхательных путей, которая обычно наиболее тяжело протекает у младенцев раннего возраста, характеризуется сезонным повышением частоты случаев, и при которой нарушается проходимость нижних дыхательных путей и возникает астмоидное дыхание.
1) ограниченная толстостенная полость в лёгком с гнойным содержимым, образующимся в результате нагноения и некроза вовлечённой в воспалительный процесс паренхимы легкого. Абсцесс часто развивается в месте не разрешившейся пневмонии; +
2) острое поражение лёгких инфекционно-воспалительного характера, в которое вовлекаются все структурные элементы лёгочной ткани, преимущественно – альвеолы и интерстициальная ткань лёгких;
3) скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения;
4) хроническое неинфекционное заболевание дыхательных путей.
1) вирусная инфекция нижних дыхательных путей, которая обычно наиболее тяжело протекает у младенцев раннего возраста, характеризуется сезонным повышением частоты случаев, и при которой нарушается проходимость нижних дыхательных путей и возникает астмоидное дыхание;
2) острое поражение лёгких инфекционно-воспалительного характера, в которое вовлекаются все структурные элементы лёгочной ткани, преимущественно – альвеолы и интерстициальная ткань лёгких;
3) скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения;
4) хроническое воспалительное заболевание, проявляющееся обратимым нарушением проходимости нижних дыхательных путей
1) вирусная инфекция нижних дыхательных путей, которая обычно наиболее тяжело протекает у младенцев раннего возраста, характеризуется сезонным повышением частоты случаев, и при которой нарушается проходимость нижних дыхательных путей и возникает астмоидное дыхание; +
2) ограниченная толстостенная полость в лёгком с гнойным содержимым, образующимся в результате нагноения и некроза вовлечённой в воспалительный процесс паренхимы легкого. Абсцесс часто развивается в месте не разрешившейся пневмонии;
3) острое поражение лёгких инфекционно-воспалительного характера, в которое вовлекаются все структурные элементы лёгочной ткани, преимущественно – альвеолы и интерстициальная ткань лёгких;
4) скопление газа в плевральной полости, ведущее к спадению ткани легкого, смещению средостения в здоровую сторону, сдавлению кровеносных сосудов средостения, опущению купола диафрагмы, что, в конечном итоге вызывает расстройство функции дыхания и кровообращения.
В каком в возрасте у детей проявляются первые приступы астмоидного дыхания?
1) до 2 лет; +
2) после 10 лет;
3) после 3 лет;
4) сразу после рождения.
Инструментальное исследование при кашле у ребенка
1) клинический анализ крови;
2) копрограмма;
3) общий анализ крови;
4) пульсоксиметрия
Инструментальные исследования пневмонии
1) клинический анализ крови;
2) копрограмма;
3) пульсоксиметрия; +
4) рентгенологическое исследование
Какой признак отсутствует при простуде?
1) дыхание через рот;
2) кашель;
3) лихорадка;
4) стридор в состоянии покоя
Классификация пневмонии по клиническому течению
1) острая или подострая;
2) первичная или вторичная;
3) специфическая или неспецифическая;
4) тяжёлая или нетяжёлая
Лабораторное исследование при кашле у ребенка
1) клинический анализ крови; +
2) копрограмма;
3) пульсоксиметрия;
4) рентгенологическое исследование грудной клетки.
Лечение астмоидного дыхания при кашле или простуде проводится с помощью
1) антибактериальных препаратов; +
2) ацетилсалициловой кислоты;
3) кортикостероидов; +
4) тетрациклина.
Осложнение при бронхиальной астме
1) менингит;
2) пневмоторакс; +
3) сепсис;
4) смещение средостения.
1) сепсис; +
2) смещение средостения;
3) увеличение АД;
4) эндокардит
Осложнения при бронхиолите
1) менингит;
2) сепсис;
3) тяжёлые расстройства дыхания и смещение средостения; +
4) эндокардит.
При пневмонии у детей с ВИЧ-инфекцией, следует
1) госпитализировать и вести так же, как при нетяжёлой пневмонии;
2) провести антибактериальную терапию;
3) провести профилактику ПЦП; +
4) рекомендуйте лицам, ухаживающим за ребёнком, давать ему обычное количество жидкости плюс дополнительное грудное молоко или жидкость, если есть лихорадка.
Признак бронхиальной астмы
1) втяжение верхней части грудной клетки при дыхании;
2) короткий выдох со слышимыми на расстоянии свистящими хрипами;
3) лихорадка;
4) очень частое или учащённое дыхание
1) втяжение верхней части грудной клетки при дыхании;
2) короткий выдох со слышимыми на расстоянии свистящими хрипами;
3) лихорадка;
4) ослабленное дыхание или отсутствие дыхательных шумов
Признак кашля у ребенка
1) головокружение;
2) пониженное давления в яремных венах;
3) при аускультации сердца — шум;
4) чрезмерное расширение грудной клетки
Признаки прогрессирующей дыхательной недостаточности
1) дыхательные расстройств, ведущие к крайнему утомлению ребенка; +
2) лихорадка;
3) нарастание гипоксии; +
4) сепсис.
Простуда – это
1) врождённый защитный безусловный рефлекс, действующий как часть иммунной системы организма;
2) защитный безусловный рефлекс человека, обеспечивающий удаление из верхних дыхательных путей пыли, слизи и других раздражающих агентов путём форсированного выдоха, преимущественно через носоглотку, после короткого глубокого вдоха;
3) острое респираторное вирусное заболевание;
4) распространённые вирусные инфекции, проходящие самостоятельно, при которых требуется только поддерживающее лечение
Симптом бронхиальной астмы
1) втяжение верхней части грудной клетки при дыхании;
2) лихорадка;
3) уменьшения частоты дыхания;
4) чрезмерное расширение грудной клетки
1) «каменная» тупость перкуторного звука (над выпотом);
2) втяжение нижней части грудной клетки; +
3) ночной кашель или кашель с астмоидным дыханием при физической нагрузке;
4) отсутствие дыхательных шумов (над выпотом).
Симптом при бронхиальной астме
1) «каменная» тупость перкуторного звука;
2) астмоидное дыхание и влажные хрипы;
3) периодические приступы одышки или астмоидного дыхания; +
4) снижение подвижности грудной клетки на стороне поражения.
Симптом при дифтерии
1) астмоидное дыхание и влажные хрипы;
2) втяжение нижней части грудной клетки;
3) лающий кашель;
4) серые налёты (плёнки) на слизистой оболочке глотки
Симптом при ложном крупе
1) «каменная» тупость перкуторного звука;
2) выбухание в прекардиальной области;
3) лающий кашель; +
4) нарушения сердечного ритма.
Симптом при туберкулёзе
1) выбухание в прекардиальной области;
2) замедление роста, истощение или потеря веса; +
3) признаки сердечной недостаточности;
4) утолщение концевых фаланг пальцев.
Симптом при эмпиеме плевры
1) втяжение нижней части грудной клетки;
2) выраженная бледность ладоней;
3) ритм галопа;
4) снижение подвижности грудной клетки на стороне поражения
Симптом тяжёлой пневмонии
1) «каменная» тупость перкуторного звука;
2) втяжения уступчивых мест грудной клетки;
3) нет признаков пневмонии;
4) центральный цианоз
Типичный признак при абсцессе легкого
1) выделение мокроты или кровохарканье; +
2) набор веса;
3) увеличение АД;
4) центральный цианоз.
У ребенка с тяжёлым крупом, состояние которого ухудшается, примите решение о проведении
1) введение антибиотиков внутривенно;
2) дефибрилляции;
3) интубации; +
4) кислородотерапии;
5) трахеостомии
Учащённое дыхание для ребенка в возрасте меньше 2 месяцев соответствует
1) ≥ 40 дыхательных движений;
2) ≥ 50 дыхательных движений;
3) ≥ 60 дыхательных движений
Хроническая обструктивная болезнь легких (ХОБЛ) — симптомы и лечение
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитиной Ирины Леонидовны, терапевта со стажем в 27 лет.

Терапевт, стаж 27 лет
Над статьей доктора
Никитиной Ирины Леонидовны
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 29 марта 2018
Обновлено 23 июля 2021
Определение болезни. Причины заболевания
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
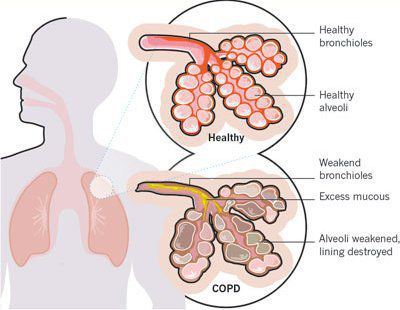
Основными причинами заболевания ХОБЛ являются:
- воздействие вредных факторов окружающей среды;
- табакокурение.
К другим причинам относятся:
- факторы профессиональной вредности (пыль содержащая кадмий, кремний);
- общее загрязнение окружающей среды (выхлопные газы автомобилей, SO2, NO2);
- частые инфекции дыхательных путей;
- наследственность.
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
- Кашляете ли Вы каждый день по нескольку раз? Беспокоит ли это Вас?
- Возникает ли при откашливании мокрота или слизь (часто/ежедневно)?
- У Вас быстрее/чаще появляется одышка, в сравнении со сверстниками?
- Вы старше 40 лет?
- Курите ли Вы и приходилось ли курить раньше?
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
- слизистое воспаление и отёк;
- бронхоспазм и закупорку дыхательных путей секретом, что приводит к сужению дыхательных путей и увеличению их сопротивления.
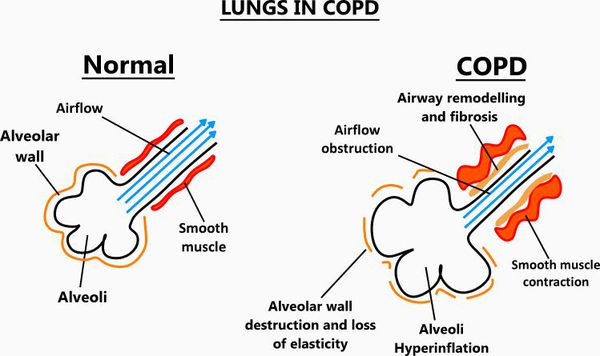
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.
Классификация и стадии развития хронической обструктивной болезни легких
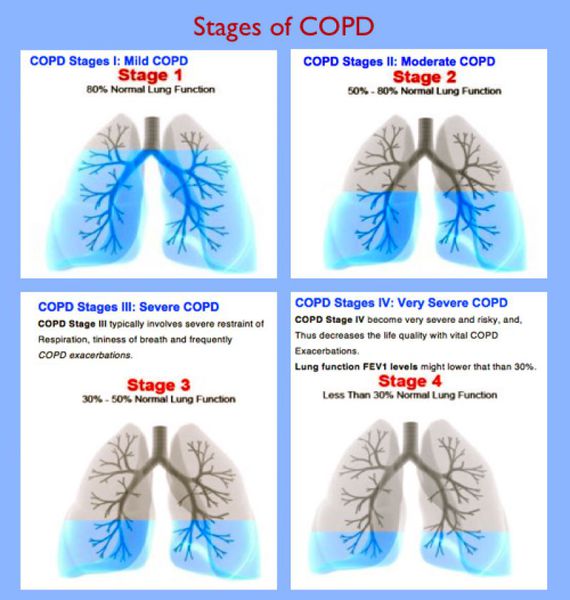
Стадия течения ХОБЛХарактеристикаНаименование и частотанадлежащих исследованийI. легкаяХронический кашельи продукция мокротыобычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 70%ОФВ1 ≥ 80% должных величинКлинический осмотр, спирометрияс бронходилятационным тестом1 раз в год. В период ХОБЛ —общий анализ крови и рентгенографияорганов грудной клетки. среднетяжёлаяХронический кашельи продукция мокротыобычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 50%ОФВ1 < 80% должных величинОбъём и частотаисследований те жеIII. тяжёлаяХронический кашельи продукция мокротыобычно, но не всегда. ОФВ1/ФЖЕЛ ≤ 30%≤ОФВ1 < 50% должных величинКлинический осмотр 2 разав год, спирометрия сбронходилятационнымтестом и ЭКГ 1 раз в год. В период обостренияХОБЛ — общий анализкрови и рентгенографияорганов грудной клетки. крайне тяжёлаяОФВ1/ФЖЕЛ ≤ 70ОФВ1 < 30% должных величинОФВ1 < 50% должных величинв сочетании с хроническойдыхательной недостаточностьюили правожелудочковой недостаточностьюОбъём и частотаисследований те же. Сатурация кислородом(SatO2) – 1-2 раза в год
Осложнения хронической обструктивной болезни легких
Осложнениями ХОБЛ являются инфекции, дыхательная недостаточность и хроническое лёгочное сердце. Также у пациентов с ХОБЛ с большей частотой встречается бронхогенная карцинома (рак лёгкого), хотя она не является непосредственным осложнением болезни.

Дыхательная недостаточность — состояние аппарата внешнего дыхания, при котором либо не обеспечивается поддержание напряжения О2 и СО2 в артериальной крови на нормальном уровне, либо оно достигается за счёт повышенной работы системы внешнего дыхания. Проявляется, главным образом, одышкой.
Хроническое лёгочное сердце — увеличение и расширение правых отделов сердца, которое происходит при повышении артериального давления в малом круге кровообращения, развившееся, в свою очередь, в результате лёгочных заболеваний. Основной жалобой пациентов также является одышка.
Диагностика хронической обструктивной болезни легких
Если у пациентов кашель, выделение мокроты, одышки, а также были выявлены факторы риска развития хронической обструктивной болезни лёгких, то у них у всех должен предполагаться диагноз ХОБЛ.
Для того, чтобы установить диагноз, учитываются данные клинического обследования (жалобы, анамнез, физикальное обследование).
При физикальном обследовании могут выявляться симптомы, характерные для длительно протекающего бронхита: «часовых стекол» и/или «барабанных палочек» (деформация пальцев), тахипноэ (учащённое дыхание) и одышка, изменение формы грудной клетки (для эмфиземы характерна бочкообразная форма), малая подвижность её во время дыхания, западение межреберных промежутков при развитии дыхательной недостаточности, опущение границ лёгких, изменение перкуторного звука на коробочный, ослабленное везикулярное дыхание или сухие свистящие хрипы, которые усиливаются при форсированном выдохе (то есть быстром выдохе после глубокого вдоха). Тоны сердца могут прослушиваться с трудом. На поздних стадиях может иметь место диффузный цианоз, выраженная одышка, появляются периферические отёки. Для удобства заболевание подразделяют на две клинические формы: эмфизематозную и бронхитическую. Хотя в практической медицине чаще встречаются случаи смешанной формы заболевания.
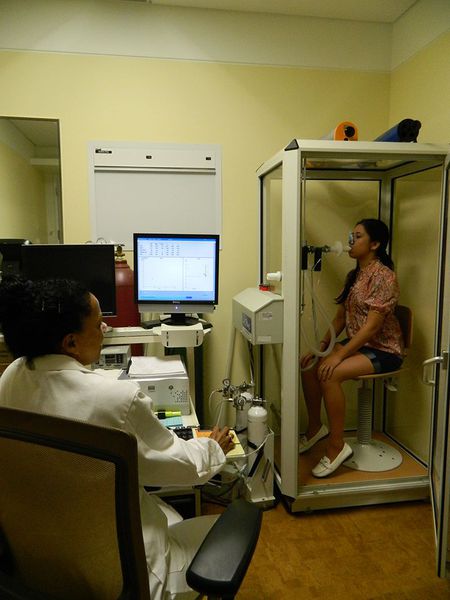
Самый важный этап диагностики ХОБЛ — анализ функции внешнего дыхания (ФВД). Он необходим не только для определения диагноза, но и для установления степени тяжести заболевания, составления индивидуального плана лечения, определения эффективности терапии, уточнения прогноза протекания болезни и оценки трудоспособности. Установление процентного соотношения ОФВ1/ФЖЕЛ чаще всего применяется в лечебной практике. Уменьшение объема форсированного выдоха в первую секунду к форсированной жизненной ёмкости лёгких ОФВ1/ФЖЕЛ до 70 % — начальный признак ограничения воздушного потока даже при сохранённой ОФВ1>80% должной величины. Низкая пиковая скорость потока воздуха на выдохе, незначительно меняющаяся при применении бронходилятаторов также говорит в пользу ХОБЛ. При впервые диагностируемых жалобах и изменениях показателей ФВД спирометрия повторяется на протяжении года. Обструкция определяется как хроническая, если она фиксируется не менее 3-х раз за год (невзирая на проводимое лечение), и диагностируется ХОБЛ.
Мониторирование ОФВ1 — важный метод подтверждения диагноза. Спиреометрическое измерение показателя ОФВ1 осуществляется многократно на протяжении нескольких лет. Норма ежегодного падения ОФВ1 для людей зрелого возраста находится в пределах 30 мл в год. Для пациентов с ХОБЛ характерным показателем такого падения является 50 мл в год и более.
Бронхолитический тест — первичное обследование, при котором определяется максимальный показатель ОФВ1, устанавливаются стадия и степень тяжести ХОБЛ, а также исключается бронхиальная астма (при положительном результате), избирается тактика и объём лечения, оценивается эффективность терапии и прогнозируется течение заболевания. Очень важно отличить ХОБЛ от бронхиальной астмы, так как у этих часто встречаемых заболеваний одинаковое клиническое проявление — бронхообструктивный синдром. Однако подход к лечению одного заболевания отличается от другого. Главный отличительный признак при диагностике — обратимость бронхиальной обструкции, которая является характерной особенностью бронхиальной астмы. Установлено, что у людей с диагнозом ХОБЛ после приёма бронхолитика процент увеличения ОФВ1 — менее 12% от исходного (или ≤200 мл), а у пациентов с бронхиальной астмой он, как правило, превышает 15%.
Рентгенография грудной клетки имеет вспомогательное значение, так как изменения появляются лишь на поздних стадиях заболевания.
ЭКГ может выявлять изменения, которые характерны для лёгочного сердца.
ЭхоКГ необходима для выявления симптомов лёгочной гипертензии и изменений правых отделов сердца.
Общий анализ крови — с его помощью можно оценить показатели гемоглобина и гематокрита (могут быть повышены из-за эритроцитоза).
Определение уровня кислорода в крови (SpO2) – пульсоксиметрия, неинвазивное исследование для уточнения выраженности дыхательной недостаточности, как правило, у больных с тяжёлой бронхиальной обструкцией. Кислородная насыщенность крови менее 88%, определяемая в покое, указывает на выраженную гипоксемию и необходимость назначения оксигенотерапии.
Лечение хронической обструктивной болезни легких
Лечение ХОБЛ способствует:
- уменьшению клинических проявлений;
- повышению толерантности к физической нагрузке;
- профилактике прогрессирования болезни;
- профилактике и лечению осложнений и обострений;
- повышению качества жизни;
- снижению смертности.
К основным направлениям лечения относятся:
- ослабление степени влияния факторов риска;
- образовательные программы;
- медикаментозное лечение.
Ослабление степени влияния факторов риска
Производственные вредности также следует контролировать и снижать их влияние, применяя адекватную вентиляцию и воздухоочистители.
Образовательные программы при ХОБЛ включают в себя:
- базовые знания о заболевании и общих подходах к лечению с побуждением пациентов к прекращению курения;
- обучение тому, как правильно использовать индивидуальные ингаляторы, спейсеры, небулайзеры;
- практику самоконтроля с применением пикфлоуметров, изучение мер неотложной самопомощи.
Обучение пациентов занимает значимое место в лечении пациентов и влияет на последующий прогноз (уровень доказательности А).
Метод пикфлоуметрии даёт возможность пациенту ежедневно самостоятельно контролировать пиковый объём форсированного выдоха — показатель, тесно коррелирующий с величиной ОФВ1.
Пациентам с ХОБЛ на каждой стадии показаны физические тренирующие программы с целью увеличения переносимости физических нагрузок.
Фармакотерапия при ХОБЛ зависит от стадии заболевания, тяжести симптомов, выраженности бронхиальной обструкции, наличия дыхательной или правожелудочковой недостаточности, сопутствующих заболеваний. Препараты, которые борются с ХОБЛ, делятся на средства для снятия приступа и для профилактики развития приступа. Предпочтение отдают ингаляционным формам препаратов.

Для купирования редких приступов бронхоспазма назначают ингаляции β-адреностимуляторов короткого действия: сальбутамол, фенотерол.
Препараты для профилактики приступов:
- формотерол;
- тиотропия бромид;
- комбинированные препараты (беротек, беровент).
Если применение ингаляции невозможно или их эффективность недостаточна, то возможно необходимо применение теофиллина.
При бактериальном обострении ХОБЛ требуется подключение антибиотиков. Могут быть применены: амоксициллин 0,5-1 г 3 раза в сутки, азитромицин по 500 мг трое суток, кларитромицин СР 1000 мг 1 раз сутки, кларитромицин 500 мг 2 раза в сутки, амоксициллин + клавулановая кислота 625 мг 2 раза в сутки, цефуроксим 750 мг 2 раза в сутки.
Снятию симптомов ХОБЛ также помогают глюкокортикостероиды, которые также вводят ингаляционно (беклометазона дипропионат, флутиказона пропионат). Если ХОБЛ протекает стабильно, то назначение системных глюкокортикостероидов не показано.
Традиционные отхаркивающие и муколитические средства дают слабый положительный эффект у пациентов с ХОБЛ.
У тяжёлых пациентов с парциальным давлением кислорода (рО2) 55 мм рт. и менее в покое показана кислородотерапия.
Прогноз. Профилактика
На прогноз заболевания влияет стадия ХОБЛ и число повторных обострений. При этом любое обострение негативно сказывается на общем течении процесса, поэтому крайне желательна как можно более ранняя диагностика ХОБЛ. Лечение любого обострения ХОБЛ следует начинать максимально рано. Важно также полноценная терапия обострения, ни в коем случае не допустимо переносить его «на ногах».
Зачастую люди решаются обратиться к врачу за медицинской помощью, начиная со II среднетяжелой стадии. При III стадии болезнь начинает оказывать довольно сильное влияние на пациента, симптомы становятся более выраженным (нарастание одышки и частые обострения). На IV стадии происходит заметное ухудшение качества жизни, каждое обострение становится угрозой для жизни. Течение болезни становится инвалидизирующим. Эта стадия сопровождается дыхательной недостаточностью, не исключено развитие лёгочного сердца.
На прогноз заболевания влияет соблюдение больным медицинских рекомендаций, приверженность лечению и здоровому образу жизни. Продолжение курения способствует прогрессированию заболевания. Отказ от курения приводит к замедлению прогрессирования заболевания и замедлению снижения ОФВ1. В связи с тем, что заболевание имеет прогрессирующее течение, многие пациенты вынуждены принимать лекарственные средства пожизненно, многим требуются постепенно возрастающие дозы и дополнительные средства в период обострений.
Наилучшими средствами профилактики ХОБЛ являются: здоровый образ жизни, включающий полноценное питание, закаливание организма, разумную физическую активность, и исключение воздействия вредных факторов. Отказ от курения – абсолютное условие профилактики обострения ХОБЛ. Имеющиеся производственные вредности, при постановке диагноза ХОБЛ — достаточный повод для смены места работы. Профилактическими мерами также являются избегание переохлаждений и ограничение контактов с заболевшими ОРВИ.
С целью профилактики обострений пациентам с ХОБЛ показана ежегодная противогриппозная вакцинация. Людям с ХОБЛ в возрасте 65 лет и старше и пациентам при ОФВ1 < 40% показана вакцинация поливалентной пневмококковой вакциной.



