Тест НМО «Методы исследования, применяемые в фармацевтическом маркетинге» для повышения совершенствования профессиональных навыков содержит, подобранные специальным образом, вопросы раздела Тесты фармакология НМО с ответами.
С помощью теста вы дистанционно получите необходимые знания и сделаете еще один шаг навстречу повышению квалификации специалиста.
Самый объемный журнал для специалистов в области медицины и фармацевтики в России. Издается с 2012 года. Информационно-аналитический журнал для медицинских и фармацевтических работников, а также для распространения в местах проведения медицинских и. More
Самый объемный журнал для специалистов в области медицины и фармацевтики в России. Издается с 2012 года. Информационно-аналитический журнал для медицинских и фармацевтических работников, а также для распространения в местах проведения медицинских и фармацевтических выставок, семинаров, конференций и иных подобных мероприятий. Less
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Определение ДНК вируса папилломы человека: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
НМО — непрерывное медицинское образование. Форма повышения квалификации медицинских работников. Применяется в том числе для реализации действующего условия, по которому медицинские работники обязаны не реже одного раза в пять лет повышать квалификацию, — проходить обучение в объеме 144 часа (4 недели) для продления права осуществлять профессиональную деятельность.
В рамках развития системы НМО Минздравом России совместно с профессиональными НКО запущена модель отработки основных принципов НМО — приказы МЗ РФ № 837 от 11. 2013 г. и МЗ РФ № 837 от 11 ноября 2013 г.
В настоящее время работа с НМО осуществляется на Портале непрерывного медицинского и фармацевтического образования Минздрава России — edu. rosminzdrav.
Непрерывное медицинское образование (НМО) требуется как для начинающих медиков, так и для специалистов, практикующих в разных направлениях медицины на протяжении многих лет. Сегодня тесты НМО с ответами представлены на нашем интернет-ресурсе, где их могут успешно проходить все посетители сайта. Какими особенностями выделяются наши тесты НМО с ответами?
- Каждый тест НМО с ответами затрагивает определенную сферу медицины;
- Все тесты НМО с ответами разработаны и подготовлены практикующими специалистами, отлично разбирающимися в тонкостях лечения и профилактики;
- Любой тест НМО с ответами – это гарантия повышения квалификации любого врача или медсестры;
- Каждый тест НМО с ответами можно пройти на нашем сайте в любое время и абсолютно бесплатно.
По мнению тех пользователей сайта, кто уже смог воспользоваться нашими тестами НМО с ответами, такая возможность является максимально удобной и комфортной, потому что позволяет углублять свои знания и повышать квалификацию, без отрыва от основного места работы или учебы.
МИНИСТЕРСТВО
ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
РОССИЙСКИЙ
НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ
ГЕМАТОЛОГИИ И ТРАНСФУЗИОЛОГИИ
11
апреля 2002г.
Требования
к проведению
иммуногематологических
исследований доноров
и реципиентов на СПК и в ЛПУ
Методические указания определяют
порядок проведения иммуногематологических
исследований у
доноров при заготовке гемотрансфузионных
сред, у реципиентов
при поступлении в стационар, а также
при постановке проб на совместимость
перед проведением гемотрансфузионной
терапии. Впервые приведено подробное
описание организационных
требований к исследованию
антигенов эритроцитов и
антиэритроцитарных антител. Материал
составлен с учетом международных
требований, предъявляемых
к иммуногематологическим исследованиям
эритроцитов.
Методические
указания предназначены для врачей и
лаборантов СПК и лечебно-профилактических
учреждений, а также всех специалистов
трансфузионной медицины, занимающихся
иммуногематологическими
исследованиями крови
доноров и реципиентов.
Российский НИИ гематологии и
трансфузиологии г. Санкт-Петербург
Городская станция переливания
крови г. Москва
Новгородская областная СПК
Минеева Н. , к. Башлай А. , к. Скосырев
Г. , врач Бодрова Н. , Андреева А.
Список
сокращений
Одну из ведущих ролей в жизнедеятельности организма и человека в целом играет его кровь и её химический состав.
Иммуногематология — это раздел медицины, изучающий антигены клеток крови и антитела к ним. Полный спектр антигенов порой даже невозможно определить, поэтому учитываются те из них, пренебречь которыми нельзя. Иммуногематологическое исследование позволяет определять группы крови, резус-фактор и выявлять наличие антител к различным аллергенам. Совокупность свойств и наличие схожих антител позволяет выделить людей, обладающих схожими признаками. На рубеже девятнадцатого и двадцатого столетия данная возможность позволила австрийскому ученому К. Ландштейнеру выделить три группы крови, несколькими годами позже чешский специалист Я. Янский выделил четвертую.
Характеристика четырех групп крови
Первая группа характеризуется отсутствием антигенов и наличием альфа и бета антител, что позволяет её обладателя идеально использовать как донора.
Содержание антигена А и антител к агглютеногенну В, присущие второй группе, позволяет использовать кровь этой группы в качестве донорской только к группам, где отсутствует антиген В. Проще говоря, её обладатель может быть использован в качестве донора для людей с первой, второй и четвёртой группами.
Наличие антигена В и антител к агглютиногену А позволяет носителям третьей группы быть донорами для обладателей первой и, соответственно, третьей групп.
Отсутствие антител и наличие антигенов позволяет перелить людям с четвёртой группой кровь любой из вышеперечисленных групп, однако сами они могут выступать в качестве доноров только для обладателей одинаковой с ними группы, то есть четвёртой.
Очень важным в иммуногематологическом исследовании является установление резус-фактора, особого белка, расположенного на клеточной оболочке эритроцитов. В зависимости от объёма белка резус-фактор подразделяют на положительный и отрицательный. Физиологически резус-фактор никак не проявляется, но его необходимо учитывать при переливании крови, проведении хирургических операций и беременности. Для определения резус-фактора используется венозная кровь пациента.
Как проводится исследование?
Начинается исследование с получения образца, как мы уже отмечали, кровь берут из вены. Полученный образец размещают в сухую, идеально чистую пробирку и маркируют для идентификации. Далее, проводится первичное, а затем подтверждающее определение группы крови, при этом используют стандартные эритроциты и реактивы на основе моноклональных антител.
Резус-фактор определяют двумя сериями реактивов с последующим контролем, необходимым для исключения ложных результатов. Одновременно проводят скрининг антител. Все эти данные жизненно необходимы и могут сыграть определяющую роль в выздоровлении пациента.

Представляем Вашему вниманию тест портала НМО (непрерывного медицинского образования) по теме «Подготовка пациентов с заболеваниями органов пищеварения к лабораторным и инструментальным методам исследования» (1 ЗЕТ) с ответами по алфавиту. Данный тест с ответами по теме «Подготовка пациентов с заболеваниями органов пищеварения к лабораторным и инструментальным методам исследования»» (1 ЗЕТ) позволит Вам успешно подготовиться к итоговой аттестации по направлению «Сестринское дело». Биоптат для морфологического исследования получают при проведении фиброгастродуоденоскопии. Диагностические исследовании при неосложненной язвенной болезни двенадцатиперстной кишки проводятся при эзофагогастродуоденоскопии. Кал на анализ нельзя сдавать после приема бария, ректальных свечей и клизмы. Кал на скрытую кровь после сбора необходимо доставить в лабораторию в течение 5 часов. Рентгеноконтрастным веществом, применяемым при рентгенографическом исследовании кишечника, является взвесь сульфата бария. Биоптат для морфологического исследования получают при проведении1) холецистографии;
1) ФГДС; +
1) Ирригоскопии;
1) УЗИ органов брюшной полости. Глубина введения зонда в желудок при фракционном зондировании желудка1) 70 – 75 см от его слепого конца зонда; +
2) 30–55 см от его слепого конца зонда;
3) L (см) = рост пациента – 50;
4) L (см) = рост пациента – 100. Диагностические исследовании при неосложненной язвенной болезни двенадцатиперстной кишки1) ЭФГДС; +
2) УЗИ органов брюшной полости;
3) УЗИ щитовидной железы;
4) МРТ головного мозга. Диета, уменьшающая газообразование при подготовке к колоноскопии больному с колостомой, назначается на1) 7 – 10 дней; +
2) 1 месяц;
3) 3 дня;
4) 12 – 24 часа. Для фракционного зондирования желудка используют1) тонкий зонд; +
2) колоноскоп;
3) дуоденальный зонд;
4) эндоскоп. Дозировка слабительных средств при подготовке к колоноскопии больному с колостомой1) уменьшается в 2 раза;
2) увеличивается в 4 раза;
3) не меняется; +
4) увеличивается в 2 раза. Желчь из желчного пузыря при дуоденальном зондировании собирается в пробирку1) С;
2) А;
3) В. Инструментальные методы исследования1) общий анализ мочи;
2) клинический анализ крови;
3) зондовые; +
4) ЭФГДС. К верхним отделам ЖКТ относят1) ротовую полость; +
2) желудок;
3) пищевод; +
4) тонкий кишечник. К нижним отделам ЖКТ относят1) ротовая полость;
2) тонкий кишечник; +
3) толстый кишечник; +
4) пищевод. Кал на анализ нельзя сдавать после1) приема бария; +
2) ректальных свечей; +
3) вагинальных свечей;
4) клизмы. +12. Кал на скрытую кровь после сбора необходимо доставить в лабораторию в течение ____ часов1) 5; +
2) 24;
3) 12;
4) 7. Количество мочи для общего анализа (мл)1) 200;
2) 1 – 2;
3) 100 – 150; +
4) 10 – 50. Количество пробирок, получаемых при дуоденальном зондировании1) 8;
2) 5;
3) 2;
4) 3. +15. Кровь на общий анализ предпочтительно сдавать1) 7:00 – 11:00 натощак; +
2) 10:00 – 12:00 после еды;
3) 1:00 – 3:00 натощак;
4) 13:00 – 14:00 натощак. Лабораторные методы исследования1) дуоденальное зондирование;
2) клинический анализ крови; +
3) ЭФГДС;
4) общий анализ мочи. +17. Лекарственные препараты, уменьшающие газообразование1) лигнин гидролизный; +
2) ацетилсалициловая кислота;
3) дротаверин;
4) симетикон. +18. На обзорной рентгенограмме органов брюшной полости визуализируются1) газ в кишечнике; +
2) язвенный дефект;
3) кости таза; +
4) сосуды. Парентеральные раздражители, применяемые при дуоденальном зондировании1) 10 % кальция хлорид;
2) 25 % раствор магния сульфата; +
3) 5 % раствор глюкозы;
4) 40 % раствор глюкозы. +20. Препарат, применяемый для очищения кишечника перед исследованием1) дротаверин;
2) алюминия гидроксид + магния гидроксид;
3) симетикон;
4) макрогол. +21. При проведении ЭФГДС корень языка орошают1) лидокаином; +
2) физиологическим раствором;
3) метамизолом натрия;
4) гипертоническим раствором. Продолжительность пищеварения (часа)1) 8 – 10;
2) 2 – 4; +
3) 1 – 2;
4) 5 – 6. Продукты, увеличивающие газообразование1) негазированная вода;
2) хлеб; +
3) грибы; +
4) яблоки. +24. Продукты, уменьшающие газообразование1) бульон; +
2) рыба жареная; +
3) рыба отварная; +
4) грибы. Рентгеноконтрастное вещество, применяемое при рентгенографическом исследовании кишечника1) мел;
2) алюминия гидроксид + магния гидроксид;
3) сульфат магния;
4) взвесь сульфата бария. +26. Рентгенологические методы исследования1) обзорная рентгенография органов брюшной полости; +
2) колоноскопия;
3) холецистография; +
4) дуоденальное зондирование. Рентгенологическое исследование желчного пузыря1) цистография;
2) холецистография; +
3) обзорная рентгенография органов брюшной полости;
4) холеграфия. Ультразвуковые методы исследования1) УЗИ органов брюшной полости; +
2) Колоноскопия;
3) Обзорная рентгенография органов брюшной полости;
4) Дуоденальное зондирование. Функции пищеварительного тракта1) фильтрация мочи;
2) проглатывание; +
3) всасывание; +
4) газообмен. Эндоскопические методы исследования1) ЭФГДС; +
2) колоноскопия; +
3) обзорная рентгенография органов брюшной полости;
4) дуоденальное зондирование.
НОВОРОЖДЕННЫЕ
Определение группы крови по системе АВО перекрестным методом (см
В норме антитела системы АВО у новорожденных могут отсутствовать. В этих случаях
заключение о групповой принадлежности делают по антигенам эритроцитов.
Верификация подгруппы антигена А у детей до 18 месяцев не производится.
Определение резус-принадлежности (антиген D)
При обнаружении слабых вариантов антигена D (Du), резус-принадлежность новорожденного
считается отрицательной. В таких случаях целесообразно выполнить полное типирование
эритроцитов по основным антигенам систем Rh/K для точных рекомендаций по выбору
гемокомпонентов для возможных трансфузий.
Определение антител, фиксированных на эритроцитах (прямая реакция Кумбса)
Выполняется новорожденным при подозрении на гемолитическую болезнь (ГБН). Положительный
результат прямой реакции Кумбса подтверждает диагноз ГБН, отрицательный же ее не исключает.
Скрининг антиэритроцитарных аллоантител в непрямом антиглобулиновом тесте
и солевой реакции с панелью стандартных эритроцитов, состоящей не менее, чем из 3-х
видов клеток, типированных по всем клинически значимым антигенам.
Скрининг антител производится для установления причин ГБН и точных рекомендаций по
выбору гемокомпонентов для возможных трансфузий. Обнаружение антиэритроцитарных аллоантител
является показанием к определению их титра и специфичности (идентификации). Одновременно
необходимо определять антитела в сыворотке крови матери.
Идентификация антиэритроцитарных аллоантител с панелью стандартных эритроцитов,
состоящей не менее, чем из 10 видов клеток, типированных по всем клинически значимым
антигенам. Типирование антигена(ов) эритроцитов реципиента, к которому(ым) предположительно
обнаружены антитела.
Идентификация антител считается завершенной при соответствии результатов реакций с
панелью эритроцитов результатам типирования антигенов. В дальнейшем ребенку для переливания
выбирают эритроцитсодержащие гемокомпоненты с отсутствием антигена, к которому выявлены
антитела, даже если антитела повторно не выявляются. В этом случае новорожденный нуждается
в индивидуальном подборе по сыворотке матери и собственной сыворотке при выполнении
заменных переливаний.
Показание к назначению исследования
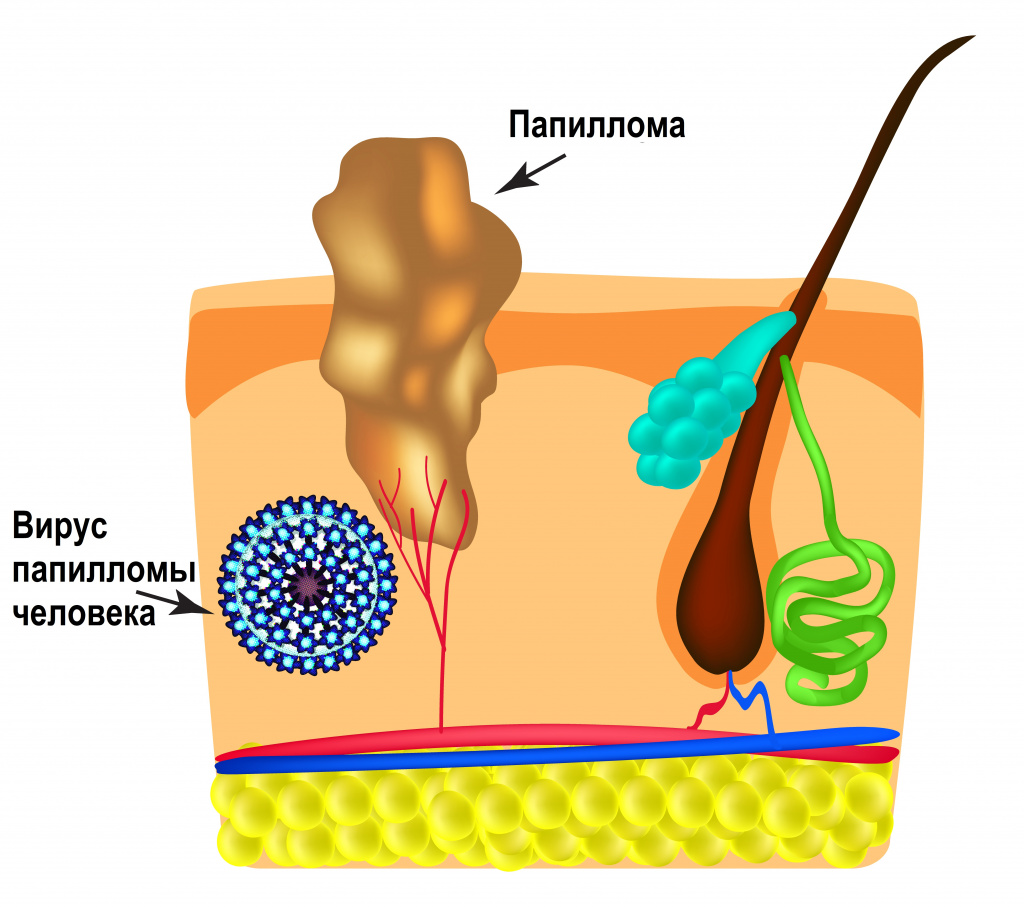
Вирусы папилломы человека (ВПЧ) — это группа генетически разнообразных ДНК-содержащих вирусов, относящихся к семейству Papillomaviridae и поражающих эпителий кожных покровов и слизистых оболочек ротовой полости и аногенитальной зоны.
Инфицирование вирусом папилломы человека клинически может проявляться остроконечными кондиломами, папилломами или злокачественной трансформацией клеток. По данным, которые приводит Всемирная организация здравоохранения, 50-80% населения инфицировано ВПЧ, а 5-10% из них имеют клинические проявления заболевания.
Наследственный материал (геном) вируса папилломы человека заключен в белковую оболочку, состоящую из больших (L1) и малых (L2) структурных белков. В зависимости от строения генома L1 были выявлены и описаны различные типы вируса папилломы человека. К настоящему времени выявлено и описано более 200 генотипов вируса папилломы человека, около 45 из них могут инфицировать эпителиальный слой урогенитального тракта.
ВПЧ обладает тропностью (свойством поражать определенные органы и/или ткани) к коже и слизистым оболочкам. Источником возбудителя инфекции является больной человек или вирусоноситель.
Вирус папилломы человека относится к высококонтагиозным (очень заразным) вирусам.
Основной путь передачи возбудителя — половой (генитально-генитальный, мануально-генитальный, орально-генитальный), однако возможна передача и при соприкосновении (при кожном контакте). Кроме того, ВПЧ может передаваться от матери плоду во время родов.
Риск передачи при однократном половом контакте равен 80% — особенно у девушек, не достигших половой зрелости, из-за особенностей строения эпителия шейки матки в юном возрасте.
Факторы, способствующие инфицированию вирусом папилломы человека и развитию заболевания:
- раннее начало половой жизни;
- частая смена половых партнеров;
- сопутствующая урогенитальная инфекция и нарушение биоценоза влагалища;
- частые роды и аборты;
- иммунодефицитные состояния;
- генетическая предрасположенность и гормональные факторы.
Чаще всего инфицирование заканчивается самопроизвольной элиминацией (удалением) вируса из организма, но у 5–10% пациентов ВПЧ персистирует (остается длительное время), приводя к доброкачественным или злокачественным изменениям кожи и слизистых оболочек.
Интервал между инфицированием ВПЧ и инвазивным (проникающим) раком составляет около 10 лет или более.
Инвазивному раку предшествуют предраковые поражения шейки матки, вульвы, влагалища, анального канала, полового члена различной степени тяжести.
Вирус папилломы человека не проникает в кровь, поэтому инфекционный процесс протекает без развития воспалительной реакции.
Выделяют вирусы высокого онкогенного (или канцерогенного) риска (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого онкогенного риска (типы 6, 11, 42, 43, 44).
Типы ВПЧ низкого канцерогенного риска связаны с развитием остроконечных кондилом, папиллом и дисплазиями легкой степени. Типы ВПЧ высокого канцерогенного риска, наряду с остроконечными кондиломами и дисплазиями, также могут вызывать злокачественную трансформацию эпителия, приводя к развитию рака.
Например, высокоонкогенные типы ВПЧ 16 и 18 вызывают в 70% случаев рак шейки матки, в 80% рак вульвы и влагалища, в 92% анальный рак, в 95% рак ротовой полости, в 89% рак ротоглотки, в 63% рак полового члена. Генотипы ВПЧ 6 и 11 обуславливают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза.
Таким образом, дифференцированное определение ДНК вируса папилломы человека назначают в следующих случаях:
- для подтверждения ВПЧ при наличии папилломатозных разрастаний и изменений на слизистых оболочках половых органов;
- для скрининга (обследования лиц, не считающих себя больными) с целью выявления скрыто протекающего заболевания;
- для контроля эффективности проводимой терапии.
В соответствии с приказом Министерства здравоохранения РФ от 26. 2017 № 869н «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения» цитологическое исследование мазка шейки матки и цервикального канала рекомендуется пациенткам с 21 года до 69 лет за исключением случаев невозможности проведения исследования у девственниц и в связи с экстирпацией матки:
- с 21 года до 29 лет — не реже 1 раза в 3 года;
- с 30 до 69 лет — не реже 1 раза в 5 лет.
При обнаружении аномальных результатов мазков необходимо ВПЧ-тестирование.
Высокая сексуальная активность предполагает проведение скрининга с18 лет.
Из РЕШЕНИЯ совещания «Совершенствование лабораторной диагностики в службе крови»
Москва, 20-21 мая 2004 г.
Администрация сайта размещает полученный документ:
С целью обеспечения безопасности гемокомпонентной терапии и упорядочения проведения
иммуногематологических исследований крови доноров и реципиентов
Утвердить следующий порядок выполнения иммуногематологических исследований в ЛПУ:
Материально-техническое
обеспечение методов
Реактивы
для определения группы крови, резус-принадлежности,
приготовленные в соответствии с
требованиями приказа МЗ РФ № 2 от 09. «Об
утверждении инструкций по
иммуносерологии».
Стандартные эритроциты,
заготовленные в соответствии с «Инструкцией
по изготовлению стандартных эритроцитов и
их применению в изосерологических
исследованиях». Приказ МЗ РФ №2
от 09.
Диагностическая система для
типирования антигенов эритроцитов и
выявления антиэритроцитарных антител с
комплектом диагностических расходных
материалов ДиаМед АГ, Швейцария. Регистрационное удостоверение МЗ РФ №2000/704
от 5. 2000.
ПАЦИЕНТЫ
Всем пациентам, которым может потребоваться переливание крови или ее компонентов,
должны быть планово выполнены необходимые иммуногематологические исследования. При проведении
этих исследований все пациенты рассматриваются как реципиенты гемокомпонентов.
Группа крови по системе АВО первично определяется лечащим врачом простой
реакцией (стандартными изогемагглютинирующими сыворотками или моноклональными антителами). Результат записывается в дневнике истории болезни и в направлении в подтверждающую
лабораторию с обязательным указанием серий используемых реагентов, даты и фамилии врача,
проводившего определение. В направлении указывается также: ФИО больного, возраст, отделение,
N палаты, N истории болезни.
Вместе с направлением в подтверждающую лабораторию для выполнения
иммуногематологических исследований передается промаркированный образец крови больного,
заготовленный из вены в количестве не менее 5мл в чистую сухую пробирку или в пробирку
с любым консервантом (стабилизатором). Срок хранения крови до исследования не должен
превышать 48 часов при температуре +4°С.
В подтверждающей лаборатории врач, прошедший специальную подготовку по
иммуногематологии, выполняет определение группы крови (АВО) перекрестным методом и резус
(D) -принадлежности переданного образца крови больного, а также исследование на наличие
аллоиммунных антител. Результаты определения фиксируются в рабочем журнале и в направлении
на исследование. Выдача ответа подтверждающей лаборатории возможна лишь в случае совпадения
результатов первичного и повторного определения. Если результаты не совпадают — проводят
первичное и повторные исследования из вновь заготовленного образца крови больного.
После получения ответа из подтверждающей лаборатории лечащий врач выносит
данные о групповой и резус-принадлежности на лицевую сторону истории болезни, проставив
дату вынесения и свою подпись.
При экстренных показаниях к трансфузии гемокомпонентов и невозможности выполнения
иммуногематологического исследования в подтверждающей лаборатории (ночное время, выходные и
праздничные дни) исследования групповой и резус(D)-принадлежности проводятся дежурным врачом,
при этом в обязательном порядке заготавливается образец крови больного и передается в
подтверждающую лабораторию в часы ее работы.
Методы исследования
Определение группы крови по системе АВО:
- простая реакция с моноклональными антителами (изогемагглютинирующими сыворотками)
- перекрестный метод — с моноклональными антителами (изогемагглютинирующими сыворотками)
и стандартными эритроцитами А1, В, 0; - гелевый тест.
Наличие экстрагглютинина анти-А1 и/или слабой агглютинации при выявлении антигена А
требует дополнительной верификации подгруппы антигена А (А2) с реагентами анти-А1 и анти-Н.
Определение резус-принадлежности (антиген D):
- реакция прямой агглютинации с моноклональными антителами анти-D;
- реакция с универсальным реагентом анти-резус (D);
- реакция конглютинации с 10% раствором желатина;
- непрямой антиглобулиновый тест;
- гелевый тест.
При наличии слабых вариантов антигена D (Du), резус-принадлежность реципиента считается
отрицательной. В таких случаях целесообразно выполнить полное типирование эритроцитов
реципиента по основным антигенам систем Rh/K для точных рекомендаций по выбору
гемокомпонентов для трансфузий.
Типирование антигенов эритроцитов систем
Скрининг антиэритроцитарных аллоантител. Является обязательным для всех потенциальных реципиентов гемокомпонентов (вне
зависимости от групповой и резус-принадлежности крови).
Обнаружение антиэритроцитарных аллоантител является показанием к назначению реципиенту
индивидуального подбора при трансфузиях эритроцитсодержащих гемокомпонентов.
Идентификация антиэритроцитарных аллоантител. Проводится в специализированных лабораториях станций переливани крови.
- непрямой антиглобулиновый тест (гелевый тест) с панелью стандартных эритроцитов,
состоящей не менее, чем из 10 видов клеток, типированных по всем клинически значимым
антигенам; - типирование антигена(ов) эритроцитов реципиента, к которому(ым) предположительно
обнаружены антитела.
Идентификация антител считается завершенной при соответствии результатов реакций с
панелью эритроцитов результатам типирования антигенов. Справка о наличии антител с
указанием их специфичности и рекомендаций по выбору гемокомпонентов для переливания
выдается на руки реципиенту для предъявления при последующих госпитализациях. В дальнейшем этому реципиенту для переливания выбирают эритроцитсодержащие гемокомпоненты
с отсутствием антигена, к которому выявлены антитела, даже если антитела повторно
не выявляются.
Аутизм
- Взгляд в будущее людей с аутизмом
- Применение прогрессивных технологий в лечении аутизма
- Медицинский и обслуживающий персонал работающий с РАС
- План лечения и помощи, ориентированный на сильные стороны и центрированный на пациента
- Оценка необходимой помощи людям с аутизмом
Расшифровка показателей
Количественный формат теста позволяет выявить вирус, оценить степень риска и возможное наличие предраковых изменений при высокой вирусной нагрузке.
Интерпретация положительного результата
В анализируемом образце биологического материала обнаруженная ДНК, специфичная для вируса папилломы человека исследуемых типов в выявленной концентрации, свидетельствует о наличии возбудителя.
Если абсолютное содержание ВПЧ превышает клинически значимое, напротив обнаруженного штамма вируса указывается его концентрация. Чем выше значение, тем выше риск развития болезней, вызываемых вирусом папилломы человека.
Рост вирусной нагрузки через 3, 6 и 9 мес. после проведенного лечения свидетельствует о возможности рецидива.
Цель генотипирования состоит в уточнении тактики ведения пациента в зависимости от канцерогенности выявленного типа вируса и определении прогноза течения заболевания. Проведение генотипирования позволяет отличить реинфицирование (повторное инфицирование) от персистирования (длительного пребывания) инфекции при повторном визите пациента к врачу.
Выявление нескольких генотипов вируса предполагает менее благоприятный прогноз течения заболевания и более высокий риск персистенции.
При обнаружении 16 и 18 генотипов рекомендуется проводить кольпоскопическое обследование, не откладывая.
При выявлении других типов высокого риска назначают цитологическое обследование, а при его положительном результате — кольпоскопию.
Интерпретация результата «не обнаружено»
Результат «не обнаружено» свидетельствует либо об отсутствии фрагментов ДНК, специфичных для вируса папилломы человека исследованных типов, либо о слишком низкой концентрация ДНК возбудителей в образце (ниже границы чувствительности метода).
Подготовка к процедуре
Обследование женщин целесообразно проводить в первую половину менструального цикла, но не ранее 5-го дня. Допустимо обследование во второй половине цикла, но не позднее, чем за 5 дней до предполагаемого начала менструации.
При наличии патологических изменений взятие материала выполняется в день обращения.
Накануне и в день обследования пациентке не рекомендуется спринцевать влагалище. Забор биоматериала не следует осуществлять ранее 24-48 часов после полового контакта, интравагинального УЗИ и кольпоскопии.
Соскоб из уретры проводят до или через 2-3 часа после мочеиспускания.
Мужчинам необходимо исключить половые контакты за 1–2 суток до взятия мазка (соскоба). Нельзя мочиться в течение 1,5-2 часов до процедуры.
СПК-станции
переливания крови
Типирование
антигенов эритроцитов и исследование
антиэритроцитарных антител необходимо
для обеспечения иммунологической
совместимости крови донора и реципиента
при трансфузиях.
Ошибки
при проведении исследований антигенов
эритроцитов и антиэритроцитарных антител
могут быть как результатом нарушения
методик исследования,
так и применения неадекватных схем
диагностики.
Неправильное
заключение о наличии или отсутствии
антигенов и антител у доноров и реципиентов
может приводить к посттрансфузионным
осложнениям гемолитического типа. Настоящие методические указания имеют
целью установить требования к проведению
иммуногематологических исследований
эритроцитов в зависимости от
категорий обследованных лиц.
Впервые
предложена система организационных
требований к проведению
иммуногематологических исследований
реципиентов и доноров в результате чего
обеспечивается правильность определения
группы крови, резус-принадлежности, а также
достоверность результатов постановки
пробы на совместимость крови доноров и
реципиентов.
ПОКАЗАНИЯ К
ИСПОЛЬЗОВАНИЮ ТРЕБОВАНИЙ
Требования
необходимо применять: 1. При определении
группы крови и резус-принадлежности
крови. При исследовании антигенов эритроцитов различной
специфичности. При исследовании ауто- и
аллоантител к антигенам эритроцитов. При подборах совместимых
пар донор-реципиент. При исследовании
причин посттрансфузионных осложнений
гемолитического типа.
ПРОТИВОПОКАЗАНИЯ
К ИСПОЛЬЗОВАНИЮ ОПИСАННЫХ
ТРЕБОВАНИЙ ОТСУТСТВУЮТ
Тест с ответами по теме «Аспекты организации лабораторной диагностики»
1) добавление необходимых реактивов;+2) отбор исследуемого материала для выполнения методики;+3) постановку диагноза;4) проведение контроля качества
Анализ, самостоятельно выполнимый фельдшером-лаборантом
1) определение состава крови;+2) плевральная пункция;3) пункция брюшной полости;4) пункция жидкости спинного мозга.
В обязанности медицинского лабораторного техника входит
1) выполнение анализов в соответствии с требованиями зав. КДЛ и квалификационной характеристикой;+2) подготовительная работа для производства анализов;+3) регистрация поступающего в лабораторию биоматериала для исследования;+4) стерилизация лабораторного инструментария;+5) уборка помещений.
В основе определения групповой принадлежности лежит реакция
1) агглютинации;+2) агрегации;3) иммунодиффузии;4) преципитации.
В сыворотке крови в отличие от плазмы отсутствует
1) альбумин;2) антитромбин;3) комплемент;4) фибриноген
Внешний контроль качества даёт возможность
1) аттестовать контрольные материалы;2) оценить чувствительность используемых методов;3) сравнить качество работы нескольких лабораторий;+4) стандартизировать методы и условия исследования.
Внешний контроль качества – это
1) контроль использования методов исследования разными лабораториями;2) метрологический контроль;3) система мер, призванных оценить метод;4) система объективной проверки и сопоставления результатов лабораторных исследований разных лабораторий
Гражданин, имеющий страховой полис ОМС, может получить медицинскую помощь
1) в любой поликлинике Российской Федерации;+2) в любой поликлинике населенного пункта;3) в любой поликлинике субъекта Федерации;4) в территориальной поликлинике.
Доказательная медицина опирается на
1) данные одиночных клинических испытаний;2) данные рандомизированных контролируемых исследований;+3) патофизиологические данные.
Испытание при приеме на работу (при заключении контракта) может быть установлено
1) лицу, не достигшему 18 лет;2) любому работнику, независимо к какой категории персонала он относится;+3) молодому специалисту по окончании высшего или среднего специального учебного заведения.
К формам собственности в Российской Федерации не относятся
1) вещные права на имущество лиц;+2) государственная;3) муниципальная;4) частная.
Коагулограмма – это
1) комплекс методов для характеристики разных звеньев гемостаза;+2) метод измерения свертывания крови;3) система представлений о свертываемости крови;4) способ определения агрегации тромбоцитов;5) учение о кроветворении.
Кто несет ответственность за вред, причиненный здоровью пациента при оказании медицинской помощи?
1) медицинский работник;2) медицинское учреждение;+3) органы управления здравоохранения.
Лаборатория, где исследуется морфологические и физико-химические свойства крови
1) бактериологическая;2) биохимическая;3) гематологическая;+4) микробиологическая;5) серологическая.
Медицинский технолог имеет следующие права
1) вносить предложения по улучшению работы КДЛ;+2) замещать заведующего КДЛ;3) повышать свою квалификацию;+4) помогать коллегам по работе;+5) проходить аттестацию на квалификационную категорию
На результаты анализа могут влиять следующие факторы внутрилабораторного характера
1) выбор антикоагулянта;+2) гемолиз, липемия;+3) используемый метод;4) условия хранения пробы
Основные задачи клинико-диагностической лаборатории
1) внедрение новых технологий и методов лабораторного исследования;+2) организация качественного и своевременного выполнения клинических лабораторных исследований;+3) предоставление медицинских услуг на хозрасчетной основе;4) проведение мероприятий по охране труда, санитарно-эпидемиологического режима
Основные обязанности биолога клинико-диагностической лаборатории
1) интерпретация результатов лабораторных исследований;2) контроль работы специалистов со средним медицинским образованием;+3) освоение и внедрение новых методов исследования;+4) проведение лабораторных исследований
Основные обязанности врача клинико-диагностической лаборатории
1) интерпретация результатов лабораторных исследований;+2) консультативная работа по вопросам клинической лабораторной диагностики;+3) контроль работы специалистов со средним медицинским образованием;+4) подбор кадров для КДЛ;5) проведение лабораторных исследований
Основные обязанности медицинского технолога
1) готовить реактивы, посуду, дезинфицирующие растворы;2) осваивать новое оборудование и новые методики исследований;+3) проводить анализы в соответствии с требованиями зав. КДЛ и квалификационной характеристикой;+4) проводить контроль качества выполняемых исследований;+5) регистрировать поступающий в лабораторию биологический материал.
Основные правила работы в КДЛ
1) выполнение анализов на внебюджетной основе;2) использовать при работе защитную одежду;+3) при загрязнении кожи или слизистых кровью или другими биожидкостями немедленно обработать их;+4) проводить исследование биоматериала в резиновых перчатках
Основные принципы централизации
1) выполнение анализов на хозрасчетной основе;2) обеспечение больных стационаров и поликлиник редкими и трудоемкими исследованиями;+3) обеспечения анализами небольших больниц и поликлиник;+4) улучшение аппаратурного и методического обеспечения лабораторного исследования;+5) улучшение лабораторного обследования
Посуду с отработанным биоматериалом
1) обеззараживают автоклавированием;+2) обрабатывают дезинфицирующим раствором;+3) обрабатывают кипячением;4) собирают в баки.
Современные анализаторы позволяют
1) выполнять сложные виды анализов;2) повысить производительность работы лаборатории;+3) проводить исследования кинетическими методами;+4) расширить диапазон исследований
Структура управления здравоохранением включает следующие уровни
1) городской, межобластной;2) муниципальный;3) районный;4) федеральный, территориальный, муниципальный
Централизации подлежат исследования
1) биохимические;+2) гематологические;3) иммунологические;+4) паразитологические;+5) цитологические
Централизованы могут быть исследования
1) гематологические;2) кислотно-основного равновесия;3) коагулологические;4) общеклинические;5) токсикологические
Чем обрабатываются руки при попадании на них биологических жидкостей и крови больного?
1) 3% перекисью водорода;2) 3% раствором хлорамина;3) 70% спиртом
Специальности для предварительного и итогового тестирования
Лабораторное дело и Лабораторная диагностика.
В это непростое время мы делаем все, чтобы сохранить ваше время и силы. Если хотите сказать автору Спасибо,то можете отправить ДОНАТ. Если при отправке донатавыходит ошибка, напишите автору.
Спасибо, что вы с нами!
БЕРЕМЕННЫЕ ЖЕНЩИНЫ
Все беременные женщины должны проходить плановые иммуногематологические
исследования (см. схему) для возможной профилактики резус-сенсибилизации
и выявления причин гемолитической болезни плода и новорожденного.
Выполняется дважды в процессе беременности в соответствии с требованиями для
иммуногематологического исследования крови пациентов (см
Наличие слабой агглютинации при выявлении антигена А и/или экстрагглютинина анти-А1
требует дополнительной верификации подгруппы антигена А (А2) с реагентами анти-А1 и анти-Н.
Выявление слабых вариантов антигена D (Du) является обязательным.
При обнаружении слабых вариантов антигена D (Du), резус-принадлежность беременных
женщин считается отрицательной, но иммуноглобулин анти-резус не назначается. В таких
случаях целесообразно выполнить полное типирование эритроцитов по основным антигенам
систем Rh/K для точных рекомендаций по выбору гемокомпонентов для возможных трансфузий.
Скрининг антиэритроцитарных аллоантител в непрямом антиглобулиновом тесте и
солевой реакции с эритроцитами биологического отца ребенка или панелью стандартных
эритроцитов, состоящей не менее, чем из 3-х видов клеток, типированных по всем клинически
значимым антигенам.
Скрининг антител производится вне зависимости от резус-принадлежности беременной женщины. Обнаружение антиэритроцитарных аллоантител является показанием к определению их титра
и назначению повторных исследований в течение беременности для определения динамики
титров антител.
При несовместимости крови беременной женщины и биологического отца ребенка по антигенам
системы АВО, необходимо проведение скрининга и определения титров иммунных антител системы
АВО в динамике.
Идентификация антиэритроцитарных аллоантител с эритроцитами биологического
отца ребенка и(или) панелью стандартных эритроцитов, состоящей не менее, чем из 10 видов
клеток, типированных по всем клинически значимым антигенам. Типирование антигена(ов)
эритроцитов реципиента, к которому(ым) предположительно обнаружены антитела.
Идентификация антител считается завершенной при соответствии результатов реакций с
панелью эритроцитов результатам типирования антигенов. В дальнейшем женщине для
переливания выбирают эритроцитсодержащие гемокомпоненты с отсутствием антигена, к
которому выявлены антитела, даже если антитела повторно не выявляются. Наличие
антиэритроцитарных аллоантител является прогностическим признаком возможного
иммуногематологического конфликта матери и плода, чреватого развитием гемолитической
болезни плода и новорожденного. В этом случае в индивидуальном подборе по антигенам
эритроцитов нуждается как сама беременная женщина, так и плод (новорожденный) при
выполнении заменных переливаний.
Дополнительное обследование при отклонении от нормы
Врач интерпретирует результат анализа с учетом данных о пациенте и болезни, заключений осмотра, цитологического и гистологического исследований.
Гинеколог, уролог или проктолог может назначить дополнительные исследования:
ДОНОРЫ
Всем донорам крови или ее компонентов, должны быть выполнены необходимые
иммуногематологические исследования. При проведении этих исследований все доноры
рассматриваются как доноры гемокомпонентов. При внесении данных о групповой и
резус-принадлежности в документ донора он рассматривается как реципиент
гемокомпонентов (см
Группа крови по системе АВО первично определяется до донации простой
реакцией (стандартными изогемагглютинирующими сыворотками или моноклональными антителами). Результат записывается в карте донора с обязательным указанием серий используемых реагентов
и даты определения.
Вместе с направлением в подтверждающую лабораторию для выполнения
иммуногематологических исследований передается промаркированный образец крови донора,
заготовленный из вены в количестве не менее 5мл в чистую сухую пробирку или в пробирку
с любым консервантом (стабилизатором). Срок хранения крови до исследования не должен
превышать 48 часов при температуре +4°С.
В подтверждающей лаборатории врач, прошедший специальную подготовку по
иммуногематологии выполняет определение группы крови (АВО) перекрестным методом и резус
(D,С, Е)-принадлежности переданного образца крови больного, а также типирование по
антигенам систем Rh/K и исследование на наличие аллоиммунных антител. Результаты
определения фиксируются в рабочем журнале и выносятся на лицевую сторону карты донора,
с датой и подписью врача.
Определение группы крови по системе АВО перекрестным методом.
- простая реакция с моноклональными антителами (изогемагглютинирующими сыворотками)
- перекрестный метод -с моноклональными антителами (изогемагглютинирующими сыворотками)
и стандартными эритроцитами А1, В, 0; - гелевый тест.
Определение резус-принадлежности (антиген D, C, E) эритроцитов.
- реакция прямой агглютинации с моноклональными антителами анти-D, анти-С, анти-Е;
- реакция с универсальным реагентом антирезус (D);
- реакция конглютинации с 10% раствором желатина;
- непрямой антиглобулиновый тест;
- гелевый тест.
Определение слабых вариантов антигена D (Du) является обязательным.
При наличии слабых вариантов антигена D (Du), резус-принадлежность донора считается
положительной. Резус-принадлежность донора считается отрицательной только при отсутствии
антигенов D, C, E.
Определение К-принадлежности эритроцитов
Эритроциты К-положительных доноров не выдаются для переливания К-отрицательным реципиентам. Рекомендуется криоконсервирование К-положительных эритроцитов для подбора и выдачи
К-положительным реципиентам.
Типирование антигенов с и е
Типирование антигенов эритроцитов систем Rh/K,производится троекратно различными сериями
типирующих реагентов. При совпадении результатов Rh/K-фенотип считается установленным и при
последующих кроводачах не определяется. Применение гелевой технологии позволяет производить
типирование двукратно. Также осуществляется типирование антигенов эритроцитов других систем.
Является обязательным для всех доноров гемокомпонентов, вне зависимости от групповой и
резус-принадлежности крови. Выполняется при каждой донации.
Обнаружение антиэритроцитарных аллоантител в образце донорской крови является основанием
не допускать к переливанию плазму и ее компоненты, заготовленные от донора. Допускается
донорство эритроцитов. Плазма доноров с аллоантителами может быть использована для
изготовления препаратов и иммуногематологических диагностикумов.
- непрямой антиглобулиновый тест (гелевый тест) с панелью стандартных эритроцитов, состоящей
не менее, чем из 10 видов клеток, типированных по всем клинически значимым антигенам. - типирование антигена(ов) эритроцитов реципиента, к которому(ым) предположительно обнаружены антитела.
Идентификация антител считается завершенной при соответствии результатов реакций
с панелью эритроцитов результатам типирования антигенов.
Онкология
- Гемангиома век («вишневая» гемангиома)
- Врожденная капиллярная гемангиома век: хирургическое удаление
- Врожденная капиллярная гемангиома век: глубокий тип, регресс
- Врожденная капиллярная гемангиома век: поверхностный тип, регресс
- Врожденная капиллярная гемангиома век: глубокий тип
ИНДИВИДУАЛЬНЫЙ ПОДБОР ГЕМОКОМПОНЕНТОВ ДЛЯ ТРАНСФУЗИЙ
Индивидуальный подбор может быть рекомендован всем реципиентам гемокомпонентов.
Обязательно его выполнение при каждой плановой трансфузии эритроцитсодержащих гемокомпонентов для:
- реципиентов с отягощенным акушерским и трансфузионным анамнезом;
- реципиентов с положительным результатом скрининга антител;
- сенсибилизированных реципиентов (по данным анамнеза), независимо от выявления антител
в настоящий момент; - новорожденных;
- пациентов педиатрических стационаров;
- беременных женщин, рожениц, родильниц;
- пациентов при неэффективности трансфузий эритроцитсодержащих гемокомпонентов;
- пациентов гематологических и онкологических стационаров;
- пациентов гемодиализа;
- реципиентов органов и тканей.
Для выполнения индивидуального подбора в специализированную лабораторию
ОПК или СПК передается промаркированный образец крови больного, заготовленный из вены
в количестве не менее 5мл в чистую сухую пробирку или в пробирку с любым консервантом
(стабилизатором). Срок хранения крови до исследования не должен превышать 48 часов при
температуре +4°С. В направлении указывается: ФИО больного, возраст, отделение,
N палаты, N истории болезни, группа крови (АВО), резус-принадлежность (фенотип). Обязательно наличие заполненного требования на эритроцитсодержащий гемокомпонент. У
новорожденных индивидуальный подбор осуществляется дополнительно по сыворотке крови
матери, поэтому образец крови матери и новорожденного должны быть доставлены в
лабораторию одновременно.
Для выполнения индивидуального подбора в специализированной лаборатории
ОПК или СПК отбираются промаркированные образцы крови доноров, заготовленные из вены
или же выделенные из контейнеров с гемокомпонентами в количестве не менее 1мл.
Индивидуальный подбор осуществляется из совместимых с реципиентом по группе крови,
резус-принадлежности (фенотипу) образцов крови доноров.
При выполнении индивидуального подбора в специализированной лаборатории
проводят в полученных образцах крови доноров и реципиента:
- повторное определение группы (АВО) и резус-принадлежности;
- пробу на совместимость сыворотки (плазмы) крови реципиента и эритроцитов каждого образца крови доноров гемокомпонентов в холодовой (солевой) среде для выявления несовместимости, вызванной полными антителами (IgM);
- пробу на совместимость сыворотки (плазмы) крови реципиента и эритроцитов каждого образца крови доноров гемокомпонентов в непрямом антиглобулиновом тесте для выявления несовместимости, вызванной неполными антителами (IgG);
Результаты исследований фиксируются в журнале индивидуального подбора крови
и выдаются на бланке индивидуального подбора с обязательным указанием ФИО, группы крови,
резус-принадлежности (фенотипа) реципиента и идентификационных номеров, ФИО, групп крови,
резус-принадлежности (фенотипов) всех подобранных образцов крови доноров гемокомпонентов
с обязательным указанием методов индивидуального подбора, даты и подписи врача,
осуществлявшего исследование.
Для трансфузий отбираются только гемокомпоненты доноров, совместимых по
антигенам эритроцитов во всех этапах индивидуального подбора. Несовместимость на любом
этапе индивидуального подбора является противопоказанием к трансфузии гемокомпонента от
данного донора.
Бланк индивидуального подбора выдается в ЛПУ вместе с гемокомпонентом и
вклеивается в историю болезни реципиента при осуществлении трансфузии данного
гемокомпонента.
Перед трансфузией гемокомпонентов по индивидуальному подбору врач,
осуществляющий трансфузию, обязательно определяет групповую принадлежность крови
доноров и реципиента. Убедившись в том, что они совпадают с данными истории болезни
и бланка индивидуального подбора врач проводит биологическую пробу на совместимость
и осуществляет трансфузию гемокомпонентов.
При обнаружении расхождений на любом этапе иммуногематологических исследований, они
должны быть разрешены до трансфузий гемокомпонентов реципиенту.
Дифференцированное определение ДНК ВПЧ (вируса папилломы человека, Humanpapillomavirus, HPV) 21 типа (6, 11, 16, 18, 26, 31, 33, 35, 39, 44, 45, 51, 52, 53, 56, 58, 59, 66, 68, 73, 82) + КВМ
Сдать анализ крови на дифференцированное определение ДНК ВПЧ 21 типа можно в ближайшем медицинском офисе ИНВИТРО. Список офисов, где принимается биоматериал для лабораторного исследования, представлен в разделе «Адреса».
Метод определения: ПЦР с детекцией в режиме «реального времени».
Исследуемый материал: соскоб эпителиальных клеток урогенитального тракта.
Форма представления результатов: количественный результат по каждому выявляемому показателю.
Единицы измерения: логарифм копий ДНК ВПЧ на 105 эпителиальных клеток (lg копий ДНК/105 эпит. клеток).
До проведения тестов по выявлению ДНК ВПЧ выполняется контроль взятия материала (КВМ). Если в пробе значение КВМ неудовлетворительное (менее 4 lg (10000) копий ДНК человека в пробе), исследование ДНК ВПЧ не проводится и рекомендуется повторное взятие биологического материала.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.



