Задача 2Править
Участковый врач заподозрил шигеллез у ребенка 8 лет, посещающего школу и обратившемуся с жалобами на повышение температуры тела до 37,7 °С, схваткообразные боли в животе, частый жидкий стул с примесью слизи и крови. Больной госпитализирован (мать ребенка — повар в столовой). Проводится эпидемиологическое обследование очага шигеллеза. Определите, какое из мероприятий проведено с нарушением требований Санитарно-эпидемиологических правил 3. 3108-13 «Профилактика острых кишечных инфекций».
Правильный ответ: Установлено медицинское наблюдение за контактировавшими в течение 14 дней
Диагностика
Характерная клиническая картина и развитие заболевания в первые дни жизни ребенка, как правило, позволяют сразу диагностировать эпидемическую пузырчатку новорожденных. Для выявления вызвавшего ее возбудителя производится бакпосев отделяемого эрозивных поверхностей.
Важное значение имеет исключение сифилитической пузырчатки, являющейся проявлением врожденного сифилиса. С этой целю дерматолог назначает микроскопию содержимого пузырей на бледную трепонему, проведение RPR-теста и ПЦР диагностики. Дифдиагностика проводится также с врожденным эпидермолизом, другими клиническими формами буллезного дерматита, герпетической инфекцией.
Прогноз
Прогноз при акантолитической пузырчатке условно неблагоприятный. С одной стороны в случае отсутствия эффективного лечения высока вероятность развития осложнений и смертельного исхода.
С другой стороны больные пузырчаткой вынуждены принимать глюкортикостероиды длительно, а иногда и пожизненно, что чревато развитием побочных эффектов. Но поспешный отказ от препаратов приводит к незамедлительному рецидиву болезни. Глюкортикостероиды не устраняют причину болезни, но угнетают патологический процесс и не допускают его прогрессирования.
Патогенез
В основе болезни Виллебранда лежит количественное (I и III типы) и качественное (II тип) нарушение синтеза фактора Виллебранда — сложного гликопротеина плазмы крови, представляющего собой комплекс олигомеров (от димеров до мультимеров). Фактор Виллебранда секретируется клетками сосудистого эндотелия и мегакариоцитами в виде пропротеина, поступает в кровь и субэндотелиальный матрикс, где депонируется в a-гранулах тромбоцитов и тельцах Вейбла-Паллада.
Фактор Виллебранда участвует в сосудисто-тромбоцитарном (первичном) и в коагуляционном (вторичном) гемостазе. VWF является субъединицей антигемофильного глобулина (VIII фактора свертывания крови), обеспечивая его стабильность и защиту от преждевременной инактивации. Благодаря наличию специфических рецепторов, фактор Виллебранда опосредует прочную адгезию кровяных пластинок (тромбоцитов) к субэндотелиальным структурам и агрегацию между собой в местах повреждения кровеносных сосудов.
Уровень VWF в плазме крови в норме составляет 10 мг/л, временно повышается при физической активности, беременности, стрессе, воспалительно-инфекционных процессах, приеме эстрогенов; конституционально снижен у лиц с I группой крови. Активность фактора Виллебранда зависит от его молекулярной массы, наибольший тромбогенный потенциал отмечается у самых крупных мультимеров.
Классификация
Гемофилия появляется из-за изменения одного гена в хромосоме X. Различают три типа гемофилии (A, B, C).
Гемофилия Aрецессивная мутация в X-хромосоме, вызывает недостаточность в крови необходимого белка — так называемого фактора VIII (антигемофильного глобулина). Такая гемофилия считается классической, она встречается наиболее часто, у 80—85 %
Гемофилия Bрецессивная мутация в X-хромосоме — недостаточность фактора плазмы IX (Кристмаса). Нарушено образование вторичной коагуляционной пробки. Гемофилия Cаутосомный рецессивный либо доминантный (с неполной пенетрантностью) тип наследования, то есть встречается как у мужчин, так и у женщин) — недостаточность фактора крови XI, известна в основном у евреев-ашкеназов. В настоящее время гемофилия С исключена из классификации, так как её клинические проявления значительно отличаются от А и В.
Гемофилия бывает трех форм, в зависимости от тяжести заболевания:
Легкаякровотечения появляются только после медицинского вмешательства, связанного с проведением хирургической операции, или в итоге полученных травм. Умереннаяклинические симптомы, характерные для гемофилии, могут появиться в раннем возрасте. Для такой формы характерно возникновение кровотечений в результате травм, появление обширных гематом. Тяжелаяпризнаки заболевания появляются в первые месяцы жизни ребенка во время роста зубов, в процессе активного движения ребенка при ползание, ходьбе.
Насторожить родителей должны часто появляющиеся кровотечения дыхательных путей у ребенка. Возникновение крупных гематом при падении и малозначимых травмах также являются тревожными симптомами. Подобные гематомы обычно увеличиваются в размере, опухают, при касании такого синяка ребенок испытывает болезненные ощущения. Исчезают гематомы достаточно долго — в среднем до двух месяцев.
Гемофилия у детей до 3 лет может проявляться в виде возникновения гемартрозов. Чаще всего при этом, страдают крупные суставы — тазобедренный, коленные, локтевые, голеностопные, плечевые, лучезапястные. Внутрисуставным кровотечениям сопутствует сильный болевой синдром, нарушения двигательных функций суставов, их отечность, увеличение температуры тела ребенка. Все эти признаки гемофилии должны привлечь внимание родителей.

Подготовка к процедуре
Суть коагулограммы – оценка активности белков свертывающей системы крови. Поэтому крайне важна правильная подготовка к сдаче данного анализа. Взятие крови осуществляется натощак, последний прием пищи должен быть не менее чем за 8-10 часов до сдачи анализа. Рекомендуется исключить избыточное количество жирной, сладкой и белковой пищи. Питьевой режим остается обычным. Накануне необходимо избегать стрессовых нагрузок, интенсивных занятий спортом.
Если пациент принимает какие-либо лекарственные препараты, влияющие на показатели коагулограммы, то в зависимости от поставленных перед исследованием целей необходимо или продолжить, или за несколько дней прекратить их прием. Это следует обязательно обсудить с лечащим врачом до сдачи анализа.
При необходимости срочного получения результатов можно обратиться в офисы компании ИНВИТРО, где проводится экспресс-диагностика. В этом случае анализ будет готов примерно через 2 часа.
Некоторые из белков свертывающей системы крови относятся к белкам острой фазы. Они вырабатываются во время стресса, к которому относятся не только физическая и эмоциональная нагрузка, но и болезни. Следовательно, любое стойкое или непродолжительное, но интенсивное напряжение организма может приводить к изменению показателей коагулограммы.
Обезвоживание (дегидратация) является одной из причин сгущения крови и увеличения концентрации факторов свертывания, что также приводит к искажению результата.
Состояние свертывающей системы крови меняется во время беременности, как в сторону усиления, так и в сторону ослабления активности ряда белков.
Применение многих лекарственных средств влияет на свертывающую систему крови. Так, первые поколения оральных контрацептивов приводят к повышенному риску тромбообразования, а антикоагулянты – к кровотечениям. Список препаратов, действующих на активность свертывающей системы, огромен. При получении какой-либо медикаментозной терапии предварительно следует проконсультироваться с лечащим врачом о возможном влиянии конкретного препарата на результат исследования.
Сочетанные клинические синдромы
Гены, кодирующие развитие дальтонизма и гемофилии, расположены в Х-хромосоме на очень близком расстоянии, поэтому нередки случаи их совместного наследования. При рождении дочери, заболевание не развивается в клиническую форму, но в 50% случаев дочь становится носительницей патологического гена.
Мальчик, рожденный в браке мужчины-дальтоника и здоровой женщины, на 50% имеет вероятность быть дальтоником, если же мать-носительница дефектного гена, а отец болен (дальтонизм или дальтонизм вместе с гемофилией), то рождение больного мальчика составляет 75%.
Задача 1Править
Диагноз «острый шигеллез,колитический вариант, среднетяжелое течение» поставлен по клиническим признакам слесарю, 32 лет, возвратившемуся из дома отдыха за 2 дня до болезни. Живет в двухкомнатной квартире с женой (воспитатель детского сада), дочерью 3 лет и сыном 6 лет (оба посещают детский сад), отцом (работает сторожем в гаражном кооперативе) и матерью (работает продавцом в продуктовом магазине «Овощи, фрукты»). Определите, кому из контактировавших с источником инфекции не следует проводить бактериологическое обследование.
Правильный ответ: Отцу
В распознавании болезни Виллебранда важную роль играет семейный анамнез, клиническая картина и данные лабораторного скрининга сосудисто-тромбоцитарного и плазменного гемостаза. Назначается общий и биохимический анализ крови, коагулограмма с определением уровня тромбоцитов и фибриногена, времени свертывания; ПТИ и АЧТВ, проводятся проба щипка и проба жгута. Из общих обследований рекомендовано определение группы крови, исследование общего анализа мочи, анализа кала на скрытую кровь, УЗИ брюшной полости.
Для подтверждения факта болезни Виллебранда определяют уровень VWF в сыворотке крови и его активность, ристоцетин-кофакторную активность с использованием методов иммуноэлектрофореза и ИФА. При болезни Виллебранда II типа, при нормальном уровне VWF и VIII факторов, информативно исследование фактора активации тромбоцитов (PAF), активности VIII фактора свертывания, агрегации тромбоцитов. Для пациентов с болезнью Виллебранда характерно сочетание сниженного уровня и активности VWF в сыворотке крови, удлинения времени кровотечения и АЧТВ, нарушения адгезивной и агрегационной функции тромбоцитов.
Болезнь Виллебранда требует проведения дифференциальной диагностики с гемофилией, наследственными тромбоцитопатиями. Кроме консультации гематолога и генетика, дополнительно проводятся осмотры отоларинголога, стоматолога, гинеколога, гастроэнтеролога.

Гименолепидоз
- Что такое Гименолепидоз
- Что провоцирует / Причины Гименолепидоза
- Патогенез (что происходит?) во время Гименолепидоза
- Симптомы Гименолепидоза
- Диагностика Гименолепидоза
- Лечение Гименолепидоза
- Профилактика Гименолепидоза
- К каким докторам следует обращаться если у Вас Гименолепидоз
Профилактика
Причины гемофилии таковы, что избежать их какими-либо мерами не получится. Поэтому профилактические мероприятия заключаются в посещении женщиной во время беременности медико-генетического центра для определения гена гемофилии в Х-хромосоме.
Если диагноз уже поставлен, то необходимо выяснить, что это за болезнь, чтобы знать, как себя вести:
- Обязательно необходимо стать на диспансерный учет, придерживаться здорового образа жизни, избегать физических нагрузок и травм.
- Положительное воздействие на организм может оказать плавание, лечебная физкультура.
На диспансерный учет ставят еще в детстве. Ребенок с таким диагнозом получает освобождение от прививок и занятий физкультурой из-за опасности травм. Но физические нагрузки в жизни больного не должны отсутствовать. Они необходимы для нормального функционирования организма. Каких-то особых требований к питанию ребенка, страдающего гемофилией, нет.
При простудных заболеваниях нельзя давать Аспирин, так как он разжижает кровь и может вызвать кровотечение. Нельзя также ставить банки, так как они могут вызвать кровотечение в легких. Можно использовать отвар душицы и лагохилуса. Родственники больного также должны знать, что такое гемофилия, пройти обучение по оказанию медицинской помощи при появлении кровотечения. Некоторым больным раз в три месяца назначают инъекции концентрата фактора свертываемости.
Повышенная кровоточивость при вмешательствах
Для детей, больных гемофилией, опасны любые посторонние инвазивные вмешательства. Инвазивные вмешательства – это те, где предполагается прокол, надрез или любое другое нарушение целостности тканей: инъекции (внутримышечные, внутри- и подкожные, внутрисуставные в редких случаях), операции, удаление зубов, проведение скарификационных аллергопроб и даже забор крови на анализ из пальца.
Различают несколько клинических типов болезни Виллебранда — классический (I тип); вариантные формы (II тип); тяжелую форму (III тип) и тромбоцитарный тип.
- При самом распространенном (70-80% случаев) I типе болезни происходит небольшое или умеренное снижение уровня фактора Виллебранда в плазме (иногда чуть меньше нижней границы нормы). Спектр олигомеров не изменен, но при форме Винчеза отмечается постоянное присутствие сверхтяжелых мультимеров VWF.
- При II типе (20-30% случаев) наблюдаются качественные дефекты и снижение активности фактора Виллебранда, уровень которого находится в границах нормы. Причиной этого могут быть отсутствие или дефицит высоко- и среднемолекулярных олигомеров; избыточная аффинность (сродство) к рецепторам тромбоцитов, снижение ристомицин-кофакторной активности, нарушение связывания и инактивация VIII фактора.
- При III типе фактор Виллебранда в плазме практически полностью отсутствует, активность VIII фактора низкая. Тромбоцитарный тип (псевдо-болезнь Виллебранда) наблюдается при нормальном содержании VWF, но повышенном связывании его с соответствующим измененным рецептором тромбоцитов.
Диагностика гименолепидоза
При объективном обследовании пациентов с гименолепидозом обращает внимание бледность кожных покровов, снижении массы тела, артериальная гипотония. В периферической крови выявляется гипохромная анемия, ускорение СОЭ, умеренная эозинофилия и лейкопения.
Диагноз гименолепидоза подтверждается путем обнаружения яиц гельминтов или особей карликового или крысиного цепня на разных стадиях развития при исследовании кала. Поскольку выделение яиц происходит циклично, целесообразно проведение анализа трехкратно с интервалами 5 дней, а также сочетание различных методов исследования. Чтобы повысить эффективность паразитологического обследования накануне пациенту назначается прием противогельминтных препаратов, разрушающих членики гельминта и способствующих выходу в просвет кишечника большего количества яиц. Серологическая диагностика гименолепидоза не разработана. Гименолепидоз следует дифференцировать с другими кишечными гельминтозами (тениозом, дифиллоботриозом и др.

Гименолепидоз – гельминтное заболевание, вызываемое ленточными червями (карликовым или крысиным цепнем), паразитирующими в тонком кишечнике. Часто заболевание имеет субклиническое течение; клиника манифестной формы гименолепидоза характеризуется болевым, диспепсическим, астеноневротическим и аллергическим синдромами. Диагноз гименолепидоза подтверждается обнаружением яиц или особей гельминтов в испражнениях. Препаратами выбора для проведения противогельминтной терапии при гименолепидозе служат празиквантел и никлозамид. По окончании курса лечения проводятся контрольные исследования кала.
Нормальные показатели
Показатель
Референсное значение
Единица измерения
Протромбиновое время
9,0–15,0
сек. Протромбин по Квику
78–142
%
МНО
зависит от наличия у пациента сопутствующей патологии, по поводу которой он получает терапию антикоагулянтами
АЧТВ
25,4–36,9
сек. Тромбиновое время
10,3–16,6
сек. Фибриноген
2,00–4,00
г/л
до 5,6 (2-й и 3-й триместр беременности)
г/л
Онкология
- Гемангиома век («вишневая» гемангиома)
- Врожденная капиллярная гемангиома век: хирургическое удаление
- Врожденная капиллярная гемангиома век: глубокий тип, регресс
- Врожденная капиллярная гемангиома век: поверхностный тип, регресс
- Врожденная капиллярная гемангиома век: глубокий тип
Пузырчатка новорожденных
Пузырчатка новорожденных – острое, высококонтагиозное инфекционное заболевание кожи, клинически проявляется в виде пустул, которые очень быстро распространяются по кожному покрову. В отличие от истинной пузырчатки, пузырчатка новорожденных имеет бактериальную природу и ее возбудителем является золотистый стафилококк.
В патогенезе пузырчатки новорожденных важное место занимает реактивность кожи только что родившихся детей, которая усиливается при родовых травмах, недоношенности и при неправильном образе жизни беременной. В ответ на действие бактериальных факторов на коже образуются пузыри и диагностируют пузырчатку новорожденных. В эпидемиологии пузырчатки новорожденных лежит нарушение гигиенических норм в родильных домах, наличие у персонала очагов хронической инфекции, возможно аутоинфицирование пузырчаткой, если у новорожденного развиваются гнойные заболевания пупка.
Пузырчатка новорожденных возникает в первые дни жизни ребенка, но заболевание возможно и 1-2 недели спустя. На клинически здоровой или слегка эритематозной коже появляются небольшие напряженные тонкостенные пузыри с серозным содержимым. Через несколько часов процесс генерализуется, пузыри увеличиваются в размерах и вскрываются. На месте пузырей остаются болезненные эрозии с остатками эпидермиса по краям, эрозии покрываются серозно-гнойными корочками. При пузырчатке новорожденных у детей наблюдаются симптомы интоксикации, повышенная температура, многие из них отказываются от пищи.
При отсутствии адекватного лечения пузырчатка новорожденных провоцирует воспалительные процессы внутренних органов: пневмонии, отиты, флегмоны. У слабых и глубоко недоношенных детей возможна септическая форма пузырчатки, летальность при которой достаточно высока.
Диагностируют пузырчатку новорожденных на основе визуального осмотра, дифференцировать ее необходимо с сифилитической пузырчаткой, являющейся проявлением врожденного сифилиса, при которой пузыри локализуются на ладонях.
Антибитотикотерапия позволила значительно снизить процент смертности от пузырчатки новорожденных, тогда как ранее более половины больных детей умирали, прогноз пузырчатки новорожденных благоприятный при своевременной и адекватной терапии. Местно применяют анилиновые красители и неагрессивные антисептики.
Профилактическими мерами являются смена постельного и нательного белья, отстранение от работы персонала с гнойничковыми высыпаниями, наблюдение беременных и своевременная местная терапия у матерей гнойничковой сыпи.
Разновидности неакантолитической пузырчатки:
- Неакантолитическая пузырчатка доброкачественного характера. Патологические элементы формируются исключительно в ротовой полости человека. При осмотре можно выявить воспаление слизистой, а также её незначительное изъязвление.
- Буллезная форма неакантолитической пузырчатки. Это доброкачественный недуг, который развивается как у взрослых, так и у детей. На коже формируются пузыри, но при этом не наблюдается признаков акантолиза. Данные патологические элементы могут самопроизвольно исчезать без рубцевания.
- Рубцующаяся неакантолитическая пузырчатка. Данный пемфигоид именуют в медицинской литературе пузырчаткой глаз. Чаще всего она диагностируется у женщин, которые перешагнули 45-летний возрастной рубеж. Характерный симптом – поражение зрительного аппарата, кожного покрова и слизистой рта.
Классификация истинной пузырчатки:
- Эритематозная форма. Данный патологический процесс сочетает в себе несколько заболеваний. Его симптоматика схожа с себорейным дерматитом, эритематозным вариантом системной волчанки, а также истинной пузырчатки. Эритематозная пузырчатка у взрослых и детей очень тяжело поддаётся лечению. Стоит отметить, что недуг диагностируется не только у людей, но и у некоторых животных. Характерный симптом – проявление на кожном покрове тела и лица красных пятен, сверху покрытых корками. Одновременно с этим признаком на волосистой части головы возникают себорейные проявления.
- Пузырчатка обыкновенная. Этот типа патологии диагностируется у пациентов более часто. На коже формируются пузыри, но при этом признаков воспаления не наблюдается. Если не провести вовремя лечение пузырчатки, то патологические элементы могут распространиться по всему кожному покрову. Стоит отметить, что они могут сливаться и образовывать большие очаги поражения.
- Листовидная пузырчатка. Название данная форма получила из-за особенностей патологических элементов. На кожном покрове человека формируются пузыри, которые практически не возвышаются над эпидермисом (не напряжены). Сверху на них формируются корочки, имеющие свойство наслаиваться друг на друга. Создаётся эффект листового материала, сложенного в стопки.
- Бразильская пузырчатка. Не имеет ограничений касательно пола и возраста. Случаи её развития были зафиксированы и у детей раннего возраста, и у пожилых людей в возрасте от 70 до 80 лет. Также не исключено её прогрессирование у людей среднего возраста. Стоит отметить, что данная разновидность имеет эндемический характер, поэтому встречается только в Бразилии.

Профилактические меры
Специфических мер, позволяющих предупредить развитие патологии, не существует. Чем выше уровень иммунной защиты, тем меньше шансов для возникновения дерматологических заболеваний.
- контролировать характер хронических болезней;
- укреплять иммунитет;
- соблюдать личную гигиену;
- правильно питаться.
Меры профилактики пузырчатки новорождённых:
- чаще меняйте бельё;
- запрещён уход за новорождёнными лиц с гнойничковыми поражениями кожи;
- регулярно ухаживайте за кожей ребёнка;
- укрепляйте иммунную систему ослабленных детей;
- нужна ежедневная влажная уборка, проветривание помещения.
При обнаружении любых высыпаний на коже, образовании гнойничков и волдырей немедленно обращайтесь к дерматологу.
Диагностика вульгарной пузырчатки
В клинической диагностике вульгарной пузырчатки имеют значение механические симптомы, свидетельствующие об акантолизе. К ним относится симптом Никольского — отслаивание эпидермиса при легком трении здорового на вид участка кожи. Краевой симптом Никольского проверяется потягиванием за обрывок стенки лопнувшего пузыря. Если он положителен, то происходит отслаивание эпидермиса на довольно большое расстояние от эрозии. Симптом Асбо-Хансена — надавливание пальцем на пузырь при вульгарной пузырчатке приводит к отслаиванию эпидермиса по периферии пузыря и увеличению его площади.
Для подтверждения диагноза вульгарной пузырчатки проводят цитологическое исследование по методу Тцанка. Микроскопия мазка-отпечатка, полученного со дна эрозии, выявляет характерные акантолитические клетки в шиповатом слое эпидермиса. Для гистологического исследования в ходе биопсии берут участок кожи, содержащий свежий пузырь. Исследование обнаруживает расположенную внутри эпидермиса полость и определяет механизм ее возникновения.
Дополнительными в диагностике вульгарной пузырчатки являются иммунологические методы, подтверждающие или опровергающие аутоиммунный характер заболевания. Прямая реакция иммунофлуоресценции (РИФ) выявляет скопления IgG в межклеточном пространстве и на оболочках клеток эпидермиса. Непрямая РИФ проводится с сывороткой пациента и определяет наличие в ней антител к десмосомам клеток эпидермиса.
Диагностика всех видов пузырчатки
Клинические проявления особенно на первоначальных этапах болезни малоинформативны, и поэтому опрос пациента позволяет избежать ошибочного диагноза. Лабораторные исследования позволяют заподозрить пузырчатку, так в мазках-отпечатках при цитологическом исследовании обнаруживаются акантолитические клетки. При гистологическом исследовании обнаруживается внутриэпидермальное расположение пузырей.
Лечение и профилактика гименолепидоза
Особенности развития гельминта и возможность аутоинвазии требуют проведения дегельминтизации, симптоматической терапии и активных профилактических мероприятий. Для специфической терапии гименолепидоза применяются противогельминтные препараты празиквантел (однократно) или никлозамид (в виде 3-х семидневных, 4-х пятидневных или 6-7 двухдневных циклов либо по другой схеме), экстракт мужского папоротника. В перерывах между циклами дегельминтизации проводится общеукрепляющая терапия (поливитамины, препараты кальция). Контрольные анализы кала выполняются через 15 дней и затем ежемесячно в течение полугода после окончания основного курса лечения гименолепидоза. При обнаружении яиц гельминтов проводится повторный курс терапии.
Во время лечения гименолепидоза важно придерживаться полноценного питания, соблюдать санитарно-гигиенический режим (дезинфицировать предметы ухода, своевременно менять нательное и постельное белье, регулярно проводить личную гигиену). Излеченными считаются пациенты с отрицательными результатами контрольных исследований кала в течение 6 месяцев после окончания курса терапии гименолепидоза.
Противогельминтная терапия приводит к выздоровлению в подавляющем большинстве случаев. Реже встречаются устойчивые к лечению формы гименолепидоза, а также длительное течение заболевания, обусловленное повторной аутоинвазией. Профилактика гименолепидоза требует привития детям гигиенических навыков; уничтожения грызунов, мух, блох, тараканов, вредителей муки. Важно проведение регулярного копрологического обследования детей, работников ДОУ, общепита, пациентов детских, инфекционных, гастроэнтерологических стационаров и других групп населения, снижение заболеваемости энтеробиозом у детей.
Лечение вирусной пузырчатки
Лечение вирусной пузырчатки предполагает назначение следующих системных препаратов:
- цитостатики останавливают деление иммунных клеток: Сандиммун, Азатиоприн, Метотрексат;
- противовирусные: Виферон, Лаферон, Циклоферон;
- глюкокортикостероиды: Дексаметазон, Преднизолон;
- жаропонижающие: Ибупрофен, Парацетамол, Нимесил, Мефенаминовая кислота;
- антигистамины снимают зуд: Цетрин, Диазолин, Фенистил.
Для наружной обработки поражённых участков кожи могут назначить:
- противомикробно-местноанестезирующие средства для орошения полости рта, если вирусная пузырчатка поразила слизистые ребёнка: Фортеза, Орасепт;
- антисептики: Хлоргексидин, Метиленовый синий, Мирамистин;
- комбинированные препараты из антисептиков и анестетиков: Офлокаин, аптечные болтушки;
- противозудные примочки из сока крапивы, алоэ, масла грецкого ореха.
Так как обычно детей с таким диагнозом лечат в стационарных условиях, для усиления терапевтического курса могут проводиться лечебные процедуры, направленные на очистку крови от антител:
- плазмаферез — замена жидкой части крови похожими растворами без микробов, иммунных комплексов и антител;
- гемосорбция с применением угольного фильтра.
Только врач может сказать, чем лечить вирусную пузырчатку, потому что в каждом отдельном случае она может приобретать какие-то особые черты. Что касается других форм пемфигуса, то терапевтический курс для них тоже определяется индивидуально.
Гемофилия у мужчин
Гемофилия у мужчин не имеет каких-либо отличительных особенностей по сравнению с течением заболевания у детей и женщин. Более того, поскольку болеют гемофилией в подавляющем большинстве случаев мужчины, то все особенности патологии изучены именно применительно к представителям сильного пола.
Препараты для лечения пузырчатки
Больному показан прием глюкокортикоидов в высоких дозах. Для этого могут применяться следующие препараты:
- Метипред;
- Преднизолон;
- Дексаметазон;
- Полькортолон.
При начале регрессирования симптомов дозы этих препаратов постепенно снижают до минимально эффективных. Больным с патологиями органов желудочно-кишечного тракта назначают пролонгированные глюкокортикоиды:
- Метипред-депо;
- Дипроспан;
- Депо-медрол.
Лечение гормональными средствами может вызывать ряд осложнений, но они не являются причиной для отмены кортикостероидов. Это объясняется тем, то отказ от их приема может приводить к рецидивам и прогрессированию пузырчатки.
Возможные осложнения при лечении:
- острый психоз;
- артериальная гипертензия;
- депрессивные состояния;
- бессонница;
- повышенная возбудимость нервной системы;
- стероидный диабет;
- тромбоз;
- ожирение;
- ангиопатия;
- эрозии или язвы желудка и/или кишечника.
При резком ухудшении состояния больного на фоне приема кортикостероидов могут рекомендоваться следующие мероприятия:
- соблюдение диеты: ограничение жиров, углеводов и поваренной соли, введение в рацион большего количества белка и витаминов;
- препараты для защиты слизистой желудка: Альмагель и др.
Параллельно с глюкокортикоидами для увеличения эффективности терапии и возможности снижения доз гормональных средств назначаются цитостатики и иммуносупрессоры.
Для этого могут применяться такие лекарственные средства:
- Сандиммун;
- Метотрексат;
- Азатиоприн.
Для профилактики нарушений электролитного баланса больному рекомендуется прием препаратов кальция и калия. А при вторичном инфицировании эрозий – антибиотики или противогрибковые средства.
Окончательная цель медикаментозной терапии направлена на исчезновение высыпаний.
Эпидемическая пузырчатка новорожденных (Пемфигоид пиококковый)
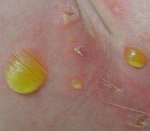
Эпидемическая пузырчатка новорожденных — это высоко контагиозное стафилококковое поражение кожи новорожденных, проявляющееся возникновением мелких пузырьков с гнойным содержимым, которые увеличиваются и лопаются с образованием эрозий. Может сопровождаться поражением слизистых оболочек. Диагностировать эпидемическую пузырчатку новорожденных позволяет возраст заболевших, типичная клиника и результаты бактериологических исследований жидкости из пузырей и отделяемого эрозий. Лечение включает применение антибиотиков, витаминов, альбумина, ванны с марганцовкой, УФО, вскрытие пузырей и обработку эрозий. Учитывая контагиозность эпидемической пузырчатки новорожденных, обязательно проведение карантинных мероприятий и дезинфекции.
Гемартрозы
Гемартрозы – это кровоизлияния в суставы, которые чаще наблюдается у больных гемофилией детей от 1 до 8 лет. Преимущественно страдают крупные суставы, особенно коленные и локтевые, реже тазобедренные плечевые.
- Острый гемартроз – это впервые возникшее состояние с бурной клиникой.
- Рецидивирующий гемартроз – это частые, повторные кровоизлияния в один и тот же сустав.
Частота и локализация кровоизлияний в суставы зависит от тяжести гемофилии и вида физической нагрузки:
- При быстром беге и прыжках могут образовываться симметричные гематомы в коленных уставах.
- При падении на какую-либо сторону – гемартроз с соответствующей стороны.
- При нагрузке на пояс верхних конечностей (подтягивание, вис, отжимания и другие виды активности, связанные с работой рук и плечей) – часты кровоизлияния в локтевые и плечевые суставы, мелкие суставы кистей. Пораженный сустав увеличивается в объеме, наблюдается отек, болезненность при ощупывании и движении.
Гемартрозы без лечения, особенно рецидивирующие, могут осложняться нагноением содержимого суставной капсулы, а также организацией (перерождением в рубцовую ткань) и формированием анкилоза (негнущегося неподвижного сустава).
Лечение гемофилии
Группе генетиков удалось вылечить лабораторных мышей от гемофилии при применении генотерапии. Учёные для лечения использовали аденоассоциированные вирусы (AAV).
Принцип лечения гемофилии заключается в вырезании мутированной последовательности ДНК с помощью фермента, носителем которого является AAV, и последующей вставке в это место здорового гена уже вторым вирусом AAV. Фактор свёртывания IX кодируется геном F9. Если исправить последовательность F9, то фактор свёртывания начнёт вырабатываться в печени, как у здоровой особи.
После генотерапии у мышей уровень фактора в крови вырос до нормы. За 8 месяцев не было выявлено никаких побочных эффектов.
Лечение проводится во время кровотечения:
- гемофилия А — переливание свежей плазмы, антигемофилийная плазма, криопреципитат;
- гемофилия В — свежезамороженная донорская плазма, концентрат фактора свёртывания;
- гемофилия С — свежезамороженная сухая плазма.
Далее проводится симптоматическая терапия.
Борьба с гименолепидозом включает комплекс лечебно-профилактических и санитарно-гигиенических мероприятий. Лечебно-профилактические мероприятия направлены на выявление и обезвреживание источника инвазии. Они включают:
• выявление инвазированных, которое проводится путем копрологического обследования детей и персонала дошкольных детских учреждений, учащихся 0-4 классов — 1 раз в год; работников общественного питания и приравненных к ним групп, посещающих плавательные бассейны,- при поступлении; стационарных больных (детских больниц, инфекционных, гастроэнтерологических отделений) при поступлении и по клиническим показаниям; обследование контактных с определением его объема, кратности и сроков по рекомендации санэпидемслужбы;
• оздоровление всех выявленных инвазированных с отстранением на период лечения от посещения дошкольных учреждений, школы; от работы — лиц, занятых на предприятиях общественного питания;
• диспансерное наблюдение.
Разрыв механизма передачи обеспечивается комплексом санитарно-гигиенических мероприятий. Важное место среди них занимают такие, как тщательное проведение влажной уборки помещений, обеззараживание постельных принадлежностей предметов обихода, игрушек, ночных горшков, дверных ручек кранов умывальников и т. с применением кипятка, горячего утюга, мыльно-крезоловой смеси и др. В комплексе санитарно-гигиенических профилактических мероприятий важное место принадлежит гигиеническому обучению детей (а также и родителей) и привитию им гигиенических навыков: мытье рук перед едой, после пользования уборной, отвыкание от привычки грызть ногти, брать пальцы, игрушки, карандаши в рот и др.
Механизм образования пузырей
Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Если под воздействием внутренних или внешних причин формируются антитела, от которых разрушаются «мостики»-десмосомы между клетками базального слоя (это называется акантолизом и видно под микроскопом), это – истинная пузырчатка. Если тканевая жидкость проникает между базальным и верхними слоями эпидермиса, не разрушая «мостики», это – пемфигоид. Без деструкции десмосом протекает и вирусная пузырчатка.
Лечение Гименолепидоза
Для дегельминтизации (изгнания глистов) применяют Фенасал. Препарат назначают в суточной дозе: взрослым 2-3г (8-12 таблеток); детям до 2 лет 0,5 г (2 таблетки), от 2 до 5 лет 1 г (4 таблетки), от 5 до 12 лет 1,5 г (6 таблеток), старше 12 лет 2 — 3 г (8 — 12 таблеток). Суточную дозу фенасала делят на 4 приема и принимают через каждые 2 ч (в 10, 12, 14 и 16 ч). Пищу принимают в 8, 13 и 18 ч. Фенасал принимают в течение 4 дней, затем делается перерыв 4-7 дней. После перерыва курс лечения повторяют. Контрольное исследование кала проводят через 15 дней после окончания лечения и в последующем ежемесячно.
Накануне и в дни лечения рекомендуется бесшлаковая диета с ограничением грубой пищи богатой клетчаткой. Во время лечения и 3-4 дня после его окончания больной должен ежедневно принимать душ и менять бельё.
Через месяц после основного курса проводится один цикл противорецидивного лечения. В промежутках между циклами дегельминтизации проводится общеукрепляющее лечение – прием поливитаминных препаратов.
В диагностике заболевания должны принимать участие специалисты разного профиля: неонатологи в родильном отделении, педиатры, терапевты, гематологи, генетики. При появлении неясных симптомов или осложнений привлекаются консультации гастроэнтеролога, невролога, ортопеда, хирурга, ЛОР-врача и других специалистов.
Признаки, выявленные у новорожденного, должны быть подтверждены лабораторными методами исследования свертываемости.
Определяют измененные показатели коагулограммы:
- времени свертывания и рекальцификации;
- тромбинового времени;
- активированного частичного тромбопластинового времени (АЧТВ);
- проводятся специфические тесты на тромбиновый потенциал, протромбиновое время.
Диагностика включает изучение:
- тромбоэластограммы;
- проведение генетического анализа на уровень D-димера.
Диагностическое значение имеет снижение уровня показателей до половины нормы и более.
Гемартрозы обязательно обследуют с помощью рентгенографии. Гематомы с подозрением на забрюшинную локализацию или внутрь паренхиматозных органов требуют проведения ультразвукового исследования. Для выявления заболеваний и повреждений почек делают анализ мочи и УЗИ.

Лечение болезни Виллебранда
Регулярного лечения болезни Виллебранда с малосимптомным и умеренно выраженным гемосиндромом не проводится, но у пациентов остается повышенный риск кровотечений. Лечение назначается в случае их возникновения во время родов, при травмах, меноррагиях, гемартрозе, профилактически — до хирургического и стоматологического вмешательства. Цель подобной терапии — обеспечить минимально необходимый уровень дефицитных факторов свертывания крови.
В качестве заместительной терапии показана трансфузия антигемофильной плазмы и криопреципитата (с высоким содержанием VWF) в дозах меньших, чем при гемофилии. При болезни Виллебранда I типа для прекращения кровотечения эффективно назначение десмопрессина. При легких и среднетяжелых формах геморрагий может применяться аминокапроновая кислота, транексамовая кислота. Для остановки кровотечения из раны используется гемостатическая губка, фибриновый клей. При повторяющихся маточных кровотечениях применяются КОК, в отсутствие положительного результата выполняется гистерэктомия — хирургическое удаление матки.
Диагностика гименолепидоза основана на обнаружении яиц в фекалиях. Эффективность основных копрологических методов Калантарян, Фюллеборна и Като (с исследованием трех мазков по 50 мг) примерно одинакова, но последний проще.
В связи с цикличностью выделения яиц, зависящей от интенсивности инвазии, наиболее эффективно 3-кратное исследование с интервалом 5 дней (92 -100% выявления).
Предварительное (накануне) назначение фенасала (0,5 -1,0) с последующим приемом пургена повышает выявляемость на 40 — 47%.
Прогноз и профилактика
В случае адекватного гемостатического лечения болезнь Виллебранда обычно протекает относительно благоприятно. Тяжелое течение болезни Виллебранда может привести к выраженной постгеморрагической анемии, фатальным кровотечениям после родов, серьезных травм и операций, иногда — субарахноидальным кровоизлияниям и геморрагическому инсульту. В целях профилактики болезни Виллебранда необходимо исключить браки между больными (в т. , родственниками), при наличии диагноза — исключить прием НПВС, антиагрегантных препаратов, избегать травм, точно выполнять рекомендации врача.
Кровоизлияния в головной мозг
Кровоизлияние в головной мозг или геморрагический инсульт – это тяжелое состояние, с неутешительным прогнозом, иногда бывает первым проявление гемофилии в раннем детском возрасте, особенно при наличии травмы головы (падение с кроватки и так далее). Нарушается координация движений, характерны параличи и парезы (неполный паралич, когда конечность двигается, но крайне вяло и некоординированно), возможно нарушение самостоятельного дыхания, глотания, развитие комы.
Эпидемическая пузырчатка новорожденных способна быстро распространяться, используя контактный путь передачи. Возбудитель достаточно устойчив во внешней среде и может сохраняться на коже рук медицинских работников, белье и предметах ухода. Основная задача профилактики — не допустить заражения здоровых детей. С этой целью обязательно проводится изоляция больного ребенка, выявление стафилококковой инфекции или носительства у матери и медицинского персонала, стерилизация белья и дезинфекция помещений. Родильный дом, в котором отмечалась вспышка эпидемической пузырчатки, закрывают для полной санитарно-гигиенической обработки.
Аутизм
- Взгляд в будущее людей с аутизмом
- Применение прогрессивных технологий в лечении аутизма
- Медицинский и обслуживающий персонал работающий с РАС
- План лечения и помощи, ориентированный на сильные стороны и центрированный на пациента
- Оценка необходимой помощи людям с аутизмом
Гематурия
Гематурия – это выделение крови с мочой, грозный симптом, свидетельствующий о нарушении функционирования почек либо повреждениях мочеточника, мочевого пузыря и уретры (мочеиспускательного канала). Если есть склонность к камнеобразованию, то необходимо регулярно наблюдаться у уролога с целью предотвратить образование камней и травматизацию слизистых.
Гематурия чаще наблюдается у детей старше 5 лет. Провоцирующим фактором может являться также травма поясничной области, ушибы, которые здоровому ребенку не нанесут ущерба, здесь могут стать фатальными.

Что такое пузырчатка? Симптомы, причины и лечение
Пузырчатка — хроническое аутоиммунное заболевание, характеризующееся возникновением особого вида пузырей на поверхности ранее здоровой кожи и слизистой оболочки. Среди видов пузырчатки можно выделить: вульгарный, вегетирующий, эритематозный и листовидный.
Пузырчатку можно диагностировать в случае выявления акантолитических клеток, которые выявляют во взятом мазке или в составе пузырей в самом эпидермисе (при гистологическом исследовании). Для лечения пузырчатки первым делом применяют глюкокортикостероиды (назначают целый курс приема). Последнее всегда хорошо сочетается с экстракорпоральной гемокоррекцией (плазмофорез, криоафероз, гемосорбция).
Задача 5Править
В городе зарегистрирована водная вспышка шигеллеза Флекснера. Решается вопрос об организации диспансерного наблюдения за реконвалесцентами шигеллеза. Предполагается установить диспансерное наблюдение за перечисленными ниже пациентами, перенесшими острую форму заболевания. Определите, кто из реконвалесцентов шигеллеза не подлежит диспансерному наблюдению.
Правильный ответ: Инженер строительного завода
Задача 3Править
В течение 3 дней в общежитии для военнослужащих выявлено 7 случаев заболевания шигеллезом. Среди заболевших — пятеро военнослужащих, жена одного из них (работает в офицерской столовой) и ее дочь 5 лет (посещает детский сад). Среди контактировавших сын — школьник 8 лет. Проводится эпидемиологическое обследование очага. Определите, какое из перечисленных мероприятий не следовало проводить.
Правильный ответ: Сын больной отстранен от посещения школы
Клинические проявления пузырчатки
Пузырчатка имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к нарушению общего состояния пациента. При вульгарной форме пузырчатки пузыри локализуются по всему телу, имеют разный размер и наполнены серозным содержимым, при этом покрышка на пузырях вялая и тонкая.
Дебютирует вульгарная пузырчатка как правило на слизистой рта и носа, а потому пациенты длительно и безуспешно получают терапию у стоматологов и отоларингологов. На этой стадии пузырчатки пациенты предъявляют жалобы на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта. Продолжительность этого периода от трех месяцев до года, после чего пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы.
Иногда пациенты не замечают наличие пузырей из-за их небольшого размера и тонкой покрышки, пузыри вскрываются быстро, а потому основные жалобы больных пузырчаткой на данном периоде – это болезненные эрозии. Проводится длительная и безуспешная терапия стоматитов, прежде чем диагностируют пузырчатку. Пузыри, которые локализуются на коже, имеют тенденцию к самопроизвольному вскрытию с обнажением эрозированной поверхности и с остатками покрышки, которая ссыхается в корки.
Эрозии при пузырчатке ярко-розовые, с гладкой глянцевой поверхностью, отличаются от эрозий при других заболеваниях склонностью к периферическому росту и к генерализации с формированием обширных очагов поражения. Если пузырчатка принимает такое течение, то общее состояние пациента ухудшается, развивается интоксикация, присоединяется вторичная инфекция и без должного лечения такие пациенты умирают. При вульгарной пузырчатке синдром Никольского положительный в очаге поражения и порой на здоровой коже — при незначительном механическом воздействии происходит отслойка верхнего слоя эпителия.
Эритематозная пузырчатка отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
При эритематозной пузырчатке пузыри могут быть небольшими, их покрышка дряблая и вялая, они очень быстро самопроизвольно вскрываются, потому диагностировать пузырчатку крайне сложно. Симптом Никольского, как и при эритематозной пузырчатке, может несколько лет носить локализованный характер, затем при генерализации процесса приобретает черты вульгарной. Эритематозную пузырчатку следует дифференцировать с красной волчанкой и с себорейным дерматитом.
Листовидная пузырчатка клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис, от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии. Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.
Болезнь Виллебранда (Ангиогемофилия)
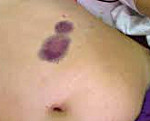
Болезнь Виллебранда – врожденная патология гемостаза, проявляющаяся количественным и качественным дефицитом плазменного фактора Виллебранда и повышенной кровоточивостью. Болезнь Виллебранда характеризуется спонтанным образованием подкожных петехий, экхимозов; рецидивирующими кровотечениями из носа, ЖКТ, полости матки; избыточной потерей крови после травм и операций, гемартрозами. Диагноз устанавливается по данным семейного анамнеза, клинической картины и лабораторного скрининга системы гемостаза. При болезни Виллебранда применяется трансфузия антигемофильной плазмы, местные и общие гемостатические средства, антифибринолитики.
Лечение эпидемической пузырчатки новорожденных
Стафилококки, вызывающие эпидемическую пузырчатку новорожденных, как правило, резистентны к пенициллину. Поэтому лечение проводится устойчивыми к пенициллиназе пенициллинами (амоксиклав, оксациллин и др. ) и цефалоспоринами (цефалоридин, цефазолин). Применяются инфузии 5% альбумина из расчета на килограмм массы тела новорожденного, а также введение витаминов группы В, ретинола, аскорбиновой кислоты.
Обработку кожи вокруг пузырей производят салициловым или борным спиртом. Пузыри прокалывают и тушируют растворами анилиновых красителей. На подсохшие эрозивные поверхности накладывают синтомициновую эмульсию, аэрозоли и мази с антибиотиками: гентамициновую, неомициновую, эритомициновую и пр. При эпидемической пузырчатке новорожденных эффективны ежедневные ванны с раствором перманганата калия, общее и локальное УФО.
К каким докторам следует обращаться если у Вас Гименолепидоз
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Принципы лечения пузырчатки
Гипоаллергенная диета и исключение из рациона грубой пищи, консервов, простых углеводов, соленых продуктов и других экстрактивных веществ показаны пациентам с любыми формами пузырчатки. Если же поражается полость рта, то необходимо включить в рацион супы-пюре и слизистые каши, чтобы не допустить полного отказа от пищи, продукты питания богатые белком, включенные в рацион, ускоряют процесс регенерации клеток и эпителизацию открытых эрозий.
Все пациенты больные пузырчаткой должны находиться на диспансерном наблюдении у дерматолога, рекомендован щадящий режим работы, отсутствие физических нагрузок и избегание инсоляции. Частая смена нательного и постельного белья предотвращает присоединение вторичной инфекции.
Показано назначение глюкокортикостероидов сразу в высоких дозах, так как иначе терапевтического эффекта достигнуто не будет, после купирования острых проявлений пузырчатки дозировки гормональных препаратов постепенно снижают до минимально эффективных. В лечении пузырчатки применяют методы экстракорпоральной гемокоррекции: гемосорбцию, криоаферез и мембранный плазмаферез. В качестве местного лечения пузырчатки используют анилиновые красители и неагрессивные антисептические растворы.
Прогноз пузырчатки всегда неблагоприятный, так как в случае отсутствия адекватного лечения смерть пациентов наступает довольно быстро от присоединившихся осложнений. Длительная гормональная терапия в высоких дозах повышает риск возникновения побочных эффектов, но при отказе от глюкокортикостероидов пузырчатка начинает рецидивировать.
Как лечить другие формы пузырчатки?
Процесс лечения пузырчатки довольно сложен. Поэтому самолечение данного вида заболевания ни в коем случае недопустимо. Болезнь быстро прогрессирует, поражая большие участки кожи, что приводит к нарушениям работы внутренних органов.
Лечение пузырчатки в обязательном порядке проводится в дерматологическом стационаре. В первую очередь назначаются кортикостероидные препараты, цитостатики и другие лекарства, предназначенные для облегчения течения болезни и продолжительности жизни больных.
Препараты нужно сначала принимать в больших дозах. При этом обращать внимание на уровень сахара в крови и моче, следить за артериальным давлением и соблюдать правила личной гигиены. При частой смене постельного, нательного белья предотвращается проявление вторичной инфекции.

Задача 4Править
В детском оздоровительном лагере с 7 по 18 августа заболели шигеллезом 21 ребенок и 5 человек из числа обслуживающего персонала. При расследовании вспышки было установлено, что первой (7 августа) заболела повар, которая свое заболевание скрывала. Через 2 дня (с 9 августа) начали регистрировать случаи заболевания среди детей и персонала. Пик регистрируемых случаев пришелся на 10 августа. Больные изолированы. Диагноз подтвержден бактериологически. Шигеллы Зонне биовара II выделены из материала от 16 детей и 3 сотрудников пищеблока. Установлено, что 8 августа повар готовила и раздавала детям творожную запеканку. В течение предыдущих 2 мес случаев шигеллеза в лагере не было. При опросе было выяснено, что повар постоянно употребляла некипяченое молоко, полученное с молочной фермы. При обследовании работников фермы у одной из доярок выделены шигеллы Зонне биовара II. Определите, какое из приведенных ниже утверждений неверно.
Правильный ответ: Все дети и персонал оздоровительного лагеря заразились при реализации пищевого пути передачи возбудителя, фактор передачи — творожная запеканка, приготовленная поваром 8 августа
Как подтвердить гемофилию?
Диагноз гемофилия может быть заподозрен, если коагулологические тесты показывают повышение Активированного частичного тромбопластинового времени (АЧТВ), протромбинового времени и времени кровотечения. АЧТВ тест — это первый анализ крови, который показан при подозрении на гемофилию
Какие анализы сдают при гемофилии?
Анализ крови позволяет выяснить, является ли свертывание аномально медленным. Если это действительно так, то при последующем определении уровней VIII и IX факторов в крови можно подтвердить диагноз гемофилии и определить ее тип и степень тяжести
Какие показатели коагулограммы изменены при гемофилии?
Основные изменения показателей коагулограммы при гемофилии представлены увеличением времени свертывания крови, АЧТВ, тромбинового времени, МНО, времени рекальцификации, уменьшением ПТИ и др



