НМО — непрерывное медицинское образование. Форма повышения квалификации медицинских работников. Применяется в том числе для реализации действующего условия, по которому медицинские работники обязаны не реже одного раза в пять лет повышать квалификацию, — проходить обучение в объеме 144 часа (4 недели) для продления права осуществлять профессиональную деятельность.
В рамках развития системы НМО Минздравом России совместно с профессиональными НКО запущена модель отработки основных принципов НМО — приказы МЗ РФ № 837 от 11. 2013 г. и МЗ РФ № 837 от 11 ноября 2013 г.
В настоящее время работа с НМО осуществляется на Портале непрерывного медицинского и фармацевтического образования Минздрава России — edu. rosminzdrav.
Описание
Анаэробная неклостридиальная инфекция – это острая анаэробная инфекция, сопровождающаяся гнилостным распадом тканей.
Существует большая группа анаэробных неспорообразующих бактерий (более 500 видов), не относящихся к клостридиям, которые могут при определенных условиях вызывать тяжелые воспалительные процессы. Следует отметить, что неклостридиальные анаэробы являются нормальными представителями микрофлоры человека (условно-патогенные микроорганизмы), отрицательное действие которых проявляется при ряде условий – при наличии травм и ишемии тканей, после операций, при наличии злокачественных опухолей, сахарный диабет.
Неклостридиальные микроорганизмы обитают в полости рта, на коже и в кишечном тракте. К ним относят бактероидные, пептострептококковые, фузобактериальные, смешанные инфекции. Часто анаэробная неклостридиальная инфекция развивается в подкожной клетчатке, мышечной ткани, фасциях и сухожилиях без существенного затрагивания кожных покровов.
Из анаэробных хирургических осложнений мягких тканей только 3–5 % приходится на клостридиальную флору, в то время как 80–92 % вызываются неспорообразующими неклостридиальными анаэробными инфекциями. В большинстве случаев (более 95 %) анаэробная микрофлора определяется совместно с аэробными микроорганизмами.
Причины
Для развития инфекции необходимо попадание анаэробов в рану и местное нарушение кровоснабжения, поэтому первоочередной причиной будет раневой процесс. В случае газовой гангрены инфекция часто развивается вследствие загрязнения раны землей. Помимо уличных, бытовых и боевых травм причиной могут стать:
- Постдиагностические повреждения (после пункций, эндоскопических исследований);
- Перфорация толстого отдела кишечника (часто на фоне злокачественных опухолей).
Факторы, которые могут сильно увеличить риск развития инфекции:
- Близость раны к местам естественного обитания анаэробов в организме человека: полости рта, дыхательным путям, промежности, толстому кишечнику.
- Характер травмы. Обширная травма , размозженная, с переломами костей, гематомами, попаданием инородных тел наиболее благоприятна для размножения анаэробных бактерий.
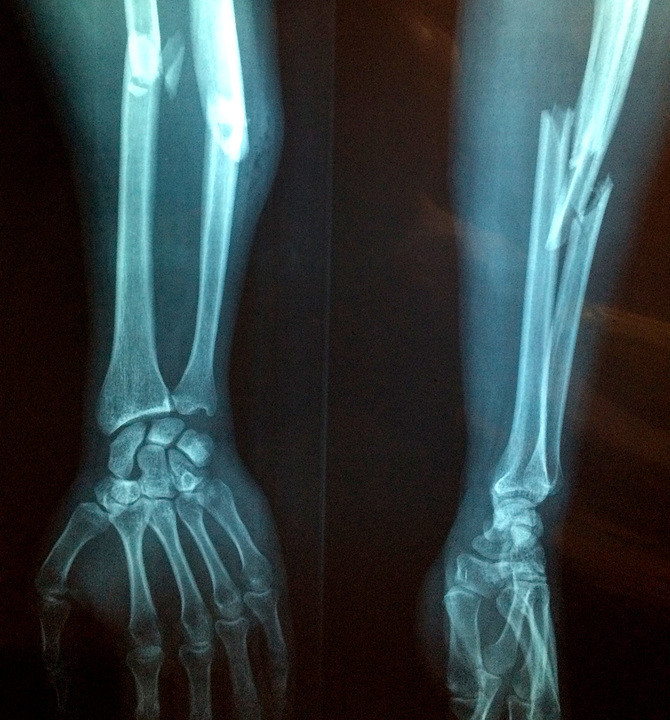
- Наличие состояний в анамнезе, предполагающих нарушение периферического кровообращения: сахарного диабета, атеросклероза. Сюда же можно отнести недавнее наложение жгута.
- Своевременность оказания медицинской помощи при травмах. Если сроки оказания помощи превышают трое суток, вероятность анаэробной инфекции существенно возрастает.
- Иммунодефицитные состояния: СПИД, лейкозы и прочие.
Симптомы
- Газовая гангрена сопровождается характерными местными и общими симптомами. Среди ранних проявлений заболевания отмечают:
- Беспокойное поведение больного или, наоборот, апатичность;
- Повышение температуры тела, обычно до 38°C;
- Тахикардия (частый пульс);
- Боли в ране распирающего характера — больше выражены при клостридиальном миозите и меньше при клостридиальном целлюлите.
Характерные местные симптомы появляются позже, к ним относят:
- Местные и распространенные отеки, заметное увеличение конечности;
- Выбухание, сухость краев раны;
- Скудное отделяемое из раны бурого, желтого цветов с неприятным гнилым запахом;
- Крепитация — звук лопающихся пузырьков газа при надавливании на ткани в области раны;
- Симптом шпателя — «металлический» звук при поколачивании инструментом по коже;
- Симптом лигатуры — вдавливание повязки на ране или наложенной хирургом нити в кожу;
- Симптом пробки шампанского — при извлечении тампона из раны возникает характерный звук извлекаемой из бутылки пробки.
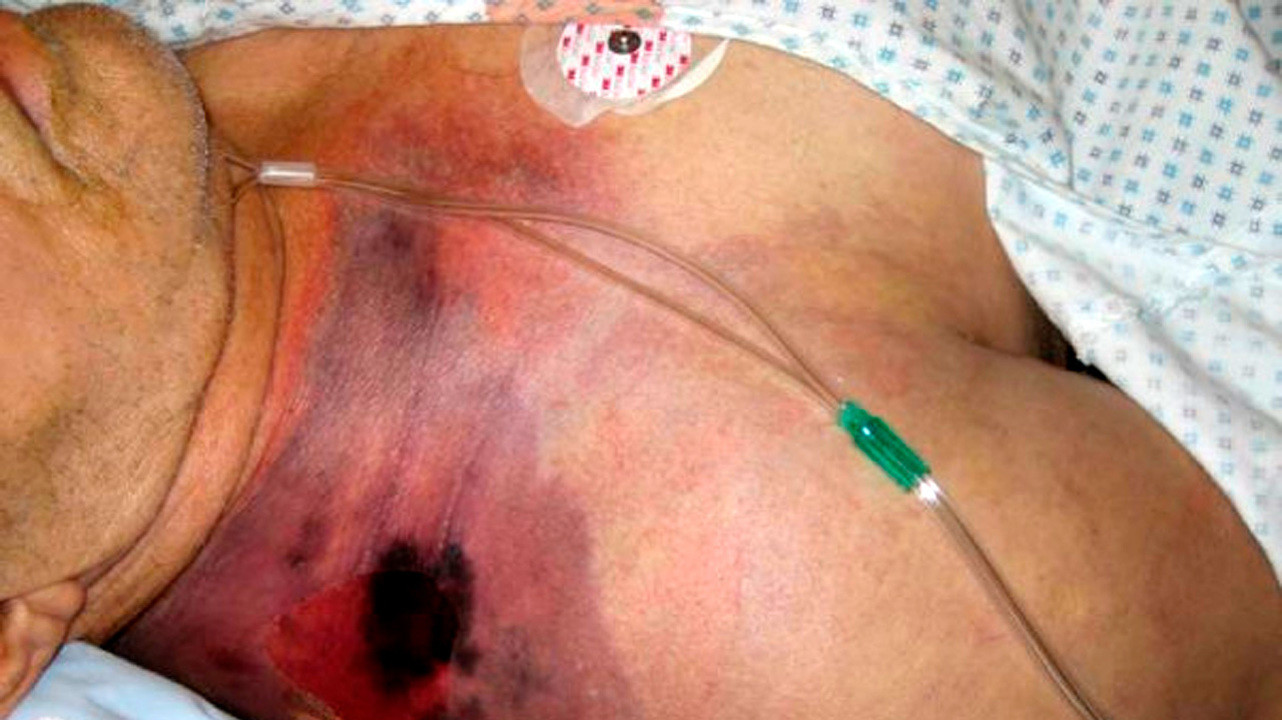
Выраженность симптомов варьирует в зависимости от возбудителя и клинико-морфологической формы заболевания. Иногда присутствует сильный отек пораженной области, но признаков скопления газа, характерного для анаэробного процесса, практически не обнаруживается. Возможна и обратная ситуация.
Что это такое
Анаэробным инфекционный процесс называют тогда, когда его вызывают анаэробные бактерии. Эти микроорганизмы не нуждаются в кислороде и размножаются только в условиях его дефицита. Так как кислород в ткани приносит артериальная кровь, условием для развития инфекции является нарушение кровоснабжения. Этим можно объяснить, почему болезнь развивается в глубоких размозженных ранах и поражает конечности больных сахарным диабетом и атеросклерозом.
Наличие повреждения тканей является обязательным для анаэробной инфекции, так как только в этом случае микробы смогут преодолеть механические барьеры — кожу и слизистые оболочки.
Чаще всего анаэробная инфекция развивается в конечностях, так как они в наибольшей степени подвержены травматизации. В редких случаях возможно поражение внутренних органов, особенно при повреждении стенки кишечника, так как анаэробы это его обычные его обитатели.
Анаэробный процесс может быть запущен двумя различными типами бактерий — спорообразующими и неспорообразующими. К первым относят род Clostridium, представители которого вызывают газовую гангрену. Ко вторым — множество различных микроорганизмов: Bacteroides, Fusobacterium, Eubacterium, Peptococcus, Proteus и другие. Последние вызывают неклостридиальную анаэробную (гнилостную) инфекцию.
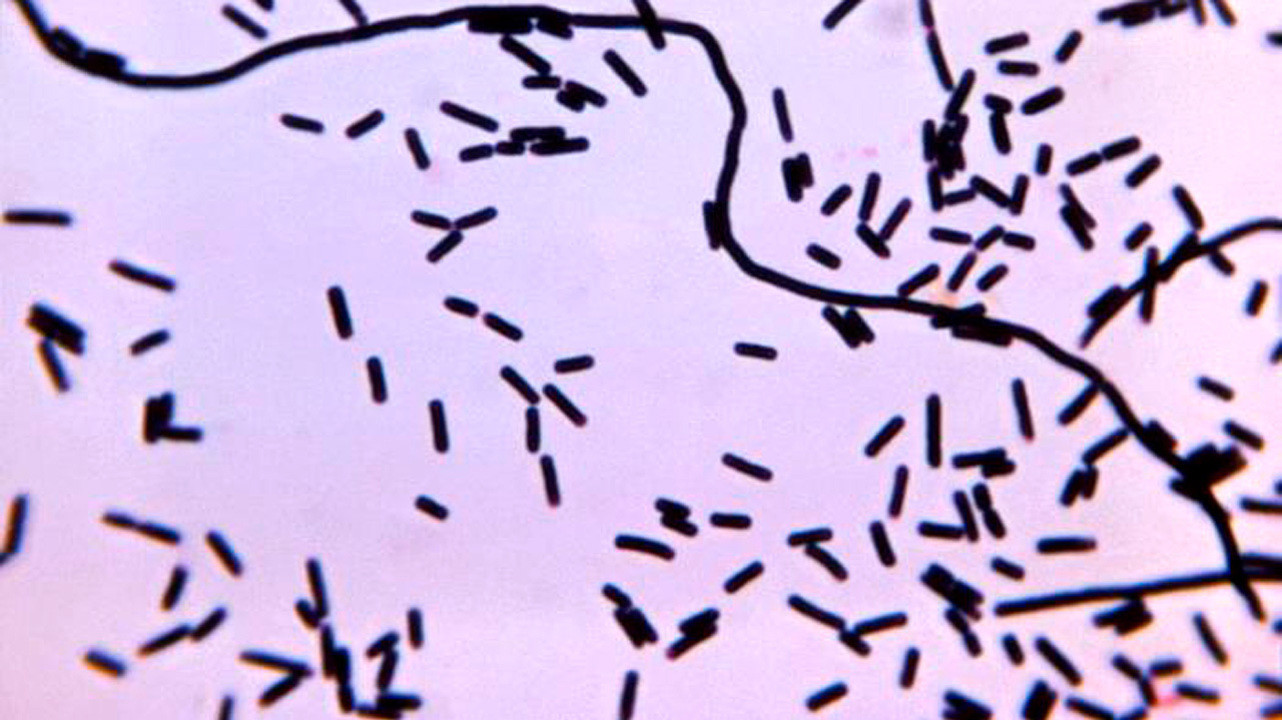
Несмотря на такое деление, инфекционные процессы, вызываемые этими группами бактерий, имеют много общих черт. Существует, однако, и ряд отличий, о чем речь пойдет далее.
Что такое газовая гангрена
Газовая гангрена — осложнение раневого процесса, возникающее при обсеменении раны бактериями рода Clostridium. Размножаясь в ране, бактерии способствуют некрозу (отмиранию) тканей, выделяют токсичные для человека вещества и продуцируют газ. Помимо этого вызывающие газовую гангрену микробы не только повреждают ткани в области раны, но и вызывают сильнейшую интоксикацию организма в целом. Это происходит за счет попадания в кровь продуктов их жизнедеятельности. Состояние, порой, прогрессирует настолько стремительно, что смерть пациента может наступить еще на этапе диагностики.
Чаще всего такая инфекция проявляется при обширных травматических повреждениях мягких тканей конечностей или как послеоперационное осложнение. Иногда также фиксируют и спонтанные случаи заболевания, не связанные с травмой, на фоне угнетенного иммунитета. Люди, страдающие диабетом, атеросклерозом, иммунодефицитными состояниями более подвержены инфекции. В последнее время увеличилась частота газовой гангрены у наркоманов, употребляющих инъекционные наркотики.
Газовая гангрена имела наибольшее распространение в периоды масштабных военных конфликтов. Это объясняется тем, что самая благоприятная рана для развития клостридиальной инфекции — огнестрельная. Раневой канал от пули или осколка имеет глубокий ход (края раны смыкаются), а фрагменты одежды, попадающие в рану, у солдат часто контактируют с почвой. Все это создает идеальную среду для размножения клостридий. «Газовая гангрена — спутник войны», — говорил Н. Пирогов, знаменитый отечественный учёный-анатом и хирург.
Для анаэробной инфекции характерны местные и общие симптомы, причем последние преобладают. Это объясняется большим количеством вырабатываемых анаэробами токсинов, которые попадают в кровь и вызывают сильнейшую интоксикацию. К наиболее характерным общим симптомам относят:
- Одышку
- Слабость;
- Головную боль;
- Тошноту;
- Апатию или, наоборот, чрезмерное возбуждение;
- Учащенное сердцебиение;
- Повышение температуры тела до 38-39°C.
Местные симптомы специфичны и сильно облегчают диагностику, но их количество и выраженность варьируют. Обратим внимание на самые частые из них.
- Распирающая, давящая боль в области раны. Интенсивность ее определяется степенью поражения. Если инфекции подвержена лишь подкожная жировая клетчатка, то интенсивность боли может быть низкой. При распространении процесса на глубжележащие ткани болевые ощущения становятся очень выраженными. Стоит отметить, что эта боль не купируется приемом обычных обезболивающих.
- Нарастающий отек пораженной части тела. Прогрессирует с заболеванием. Более выражен при газовой гангрене, когда буквально через несколько часов после наложения повязки у больного возникает чувство тесноты в месте ее наложения. По аналогии с этим имеется ряд похожих симптомов для обнаружения быстро нарастающего отека. Например, симптом лигатуры, когда нить, наложенная хирургом на кожу, вдавливается в нее спустя несколько часов.
- Наличие газа в тканях в области раны. Анаэробы в ходе инфекции выделяют различные газы, которые имеют характерный неприятный запах. Врач также может обнаружить скопления газа в тканях, надавливая на кожу в пораженной области — будет слышен хруст (симптом крепитации). Газ лучше определяется при газовой гангрене.
- Характерный «безжизненный» внешний вид раны. Визуально определяются сухость и выбухание краев раневого дефекта, небольшое количество серовато-бурых выделений с неприятным запахом.
- Цвет инфицированной части тела. При газовой гангрене цвет инфицированной конечности, как правило, бледный. При неклостридиальной анаэробной инфекции пораженная область сначала бледная, а затем наблюдается ее покраснение.
Важно! Обычно указанные симптомы врачи определяют уже в стационаре при проведении обследования по поводу травмы. Самостоятельно можно обратить внимание на повышение температуры, боль и отек после травматизации — в этом случае стоит немедленно вызвать скорую помощь.
Причиной развития газовой гангрены является непосредственно бактерии — клостридии. Эти микробы в норме населяют нижний отдел толстой кишки человека и многих млекопитающих, также их споры содержатся в почве. Однако для развития инфекционного процесса недостаточно попадания клостридий в рану, необходим ряд условий для их размножения.
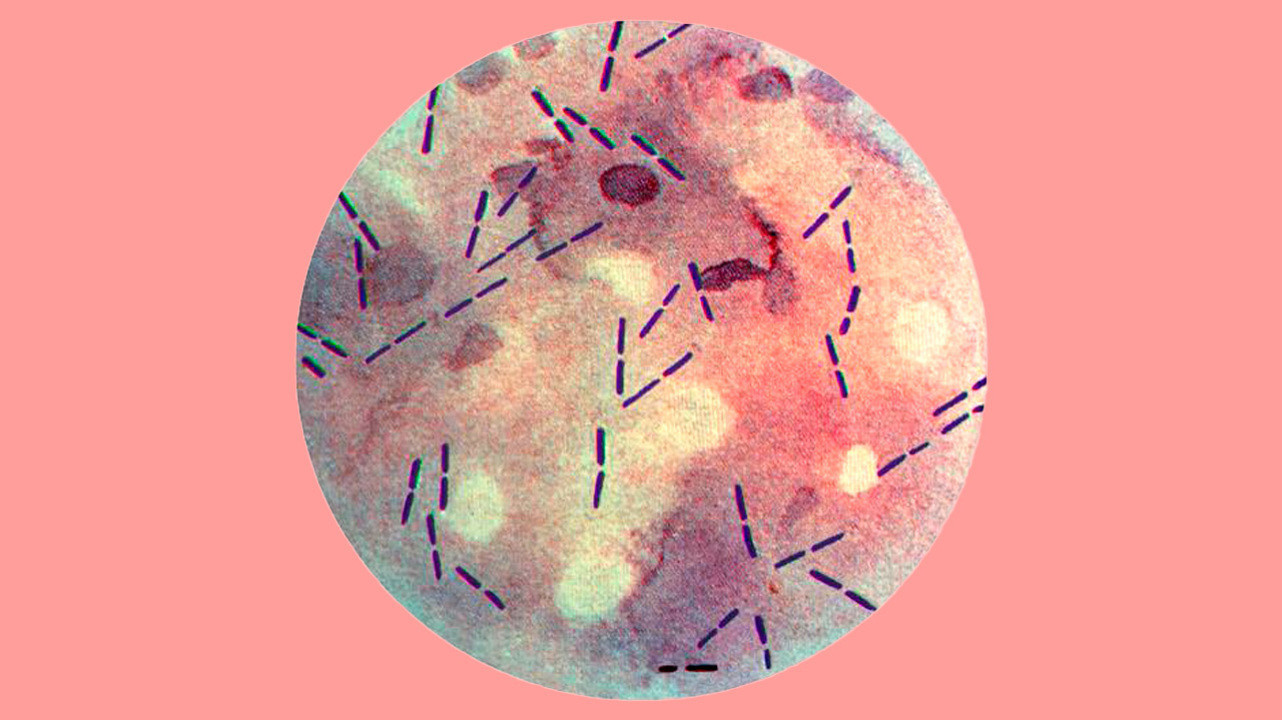
Раневой дефект должен быть достаточно глубоким, чтобы исключить возможность свободного поступления кислорода из атмосферного воздуха — возбудитель газовой гангрены жизнеспособен только в условиях полного отсутствия кислорода. Помимо этого необходимо нарушение кровоснабжения в области раны, так как насыщенная кислородом артериальная кровь губительна для клостридий. Именно поэтому таких микробов называют анаэробами — кислород им не только не нужен, но и отрицательно сказывается на жизнедеятельности. Это объясняет повышенный риск газовой гангрены конечностей у людей с диабетом и больных атеросклерозом, у которых бывают поражены сосуды и значительно нарушено кровоснабжение конечностей.
Самый частый представитель рода, вызывающий гангрену, — Clostridium perfingens. Этот вид клостридий характерен для классических случаев, когда инфекционный процесс возникает после обширных глубоких травм мягких тканей с занесением микроба в рану извне. Но заболевание также могут вызвать и другие представители этого рода бактерий.
Причиной инфекции помимо травмы могут быть и другие обстоятельства:
- Криминальный аборт. Например, газовая гангрена матки чаще возникает именно по этому поводу. Однако известны случаи заболевания после медицинских абортов, выкидышей и даже нормальных родов.
- Злокачественная опухоль толстой кишки, ее перфорация, угнетенное состояние иммунитета — объединены в одну группу, так в этих случаях имеет место спонтанная газовая гангрена, вызываемая C. septicum.
- Занесение инфекции нестерильной иглой при повторных инъекциях (нарушение правил асептики). Встречается среди инъекционных наркоманов.
Причины высокой смертности
Клостридии в ходе жизнедеятельности выделяют большое количество мощных токсинов, которые попадают в кровь и приводят к тяжелейшей интоксикации. Токсины нарушают работу всех органов, развивается недостаточность их функции. При этом микробы размножаются с огромной скоростью, выделяют еще больше токсинов и могут попадать в кровь. Так развивается сепсис — тяжелое, опасное для жизни состояние.
Также стоит учитывать, что большинство случаев анаэробной инфекции фиксируют на фоне других тяжелых состояний, которые являются жизнеугрожающими сами по себе: обширные травмы с множественными переломами и потерей крови, терминальные состояния при диабете, злокачественных опухолях.
Симптомы неклостридиальной анаэробной инфекции мягких тканей включают интенсивную боль в месте поражения (при данной боли не помогают обычные анальгетики), а также признаки нарастающей интоксикации — головную боль, стойкий субфебрилитет, апатию, сонливость, слабость, выраженную тахикардию, одышка, тошноту.
В зависимости от локализации процесса клиническая картина имеет свои отличительные признаки.
При анаэробном целлюлите определяется плотный отек кожи, появляется ее покраснение, определяется подкожная эмфизема (симптом крепитации). Подкожная жировая клетчатка серого или грязно-коричневого цвета с очагами кровоизлияний. Экссудат бурого цвета или геморрагического характера, часто имеет неприятный запах.
При неклостридиальном анаэробном фасциите характерными признаками являются быстро прогрессирующий отек кожи и подкожной клетчатки, распространенная гиперемия (пораснение), ранние очаги некроза кожи. Пальпируются очаги размягчения, возможно наличие симптома крепитации.
При неклостридиальном анаэробном миозите определяется отек конечности, а также боли распирающего и интенсивного характера. Кожа обычно существенно не изменена. Отмечается воспаление лимфатических узлов и сосудов. Температура тела резко повышается, отмечается озноб. При пальпации — плотный отек кожи и подкожной клетчатки, болезненность в области поражения. Флюктуация определяется только при далеко зашедшем процессе. При рассечении тканей и вскрытия фасции выделяется детрит грязно-коричневого цвета, часто с неприятным запахом, а также пузырьки воздуха. Мышцы легко распадаются, не кровоточат. Границы поражения определить трудно.
Формы
Формы неклостридиальной анаэробной инфекции мягких тканей – инфекции мягких тканей, внутренних органов, серозных оболочек, кровяного русла.
К инфекциям мягких тканей относят: при затрагивании подкожной жировой клетчатки — анаэробный неклостридиальный целлюлит; мышц – некротический неклостридиальный мионекроз; при поражении фасций — анаэробный некротический фасциит; гангрена Фурнье (гангрена мошонки); а также поражения ряда других локализаций.
Причины неклостридиальной анаэробной инфекции мягких тканей — травма тканей с их инфицирование, инфицирование анаэробными бактериями после хирургического вмешательства, госпитальная инфекция, синдром длительного раздавливания мягких тканей.
Инфицирование из экзогенных источников (почва, обрывки одежды, различные инородные тела) происходит путем попадания инфекции через раны.
Основными эндогенными источниками анаэробов является толстый кишечник, ротовая полость, дыхательные пути.
Наиболее часто выявляемыми возбудителями неклостридиальной анаэробной инфекции являются неспорообразующие грамположительные палочки – (Actinomyces spp. , Bifidobacterium spp. , Eubacterinum, Propionibacterium spp. , Mobiluncus и др. ); грамотрицательные палочки – более 30 родов (Вacteroides fragilis, Prevotella melaninogenica, Fusobacterium spp. ); кокковая флора (Veillonella spp, Peptococcus spp. , Peptostreptococcus spp. и др.
Для развития неклостридиальной анаэробной инфекции должны быть определенные условия – отсутствие контактов места поражения с внешней средой (например, мышцы покрытые фасциями) и отсутствие поступления кислорода в ткани.
Методы диагностики
Диагностика неклостридиальной анаэробной инфекции мягких тканей осуществляется на основании жалоб, данных анамнеза, клинического осмотра, обязательного применения лабораторных и инструментальных методов обследования.
Из данных анамнеза можно выяснить возможные причины развития заболевания и факторы, способствующие инфицированию – наличие раневой поверхности, в которую может попасть анаэробная микрофлора (чаще — полость рта, нижние отделы пищеварительного тракта, верхние дыхательные пути, промежность, нижние конечности), загрязнение ран различных локализаций (работа с землей, переломы костей и др. ), наличие абсцесса, флегмоны, хронических заболеваний, отягчающих течение болезни (системные заболевания, сахарный диабет и др.
В клиническом анализе крови отмечаются признаки анемии, высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускорение СОЭ. В биохимическом анализе крови определяют показатели активного воспаления, также признаки, отражающие развитие печеночной и почечной недостаточности – повышение активности трансаминаз (АЛТ, АСТ), повышение содержания креатинина, мочевины, увеличение количества фибриногена, повышение концентрации С-реактивного белка. При наличии признаков развития сепсиса проводят определение прокальцитонина.
При бактериоскопическом исследовании (микроскопия мазков) отделяемого раны с окраской по Граму в препарате находят большое количество бактерий без наличия гноя.
Для идентификации возбудителя и определения чувствительности к антибиотикам проводится бактериологическое исследование (посев на среды) отделяемого раны или постоперационного материала. Данный метод позволяет выявить наличие бактерий в течение нескольких суток. Методы масс-спектрометрии и газохроматографического анализа, в отличие от стандартного бактериологического метода, позволяют определить вид возбудителя и его чувствительность к антимикробным лекарствам в значительно более сжатые сроки (несколько часов). Идентификация микробов в таких случаях проводится при помощи MALDI-TOF-спектрометрии — метода выявления рибосомальных белков различных микроорганизмов, а также методами газовой или жидкостной хроматографии в сочетании с масс-спектрометрий.
Метод газожидкостной хроматографии основан на определении
в экссудате и тканях кислот — уксусной, пропионовой, масляной, капроновой, а также продуктов распада белков — фенола, индола, скатола, пиррола, которые продуцируются анаэробными микроорганизмами.
С целью определения этиологического фактора (определения вида микроорганизмов) используют полимеразную цепную реакцию (ПЦР).
С целью определения состояния мягких тканей и распространенности анаэробного газового поражения тканей (его обширности, глубины, вовлечения окружающих тканей) проводят ультразвуковое исследование тканей (УЗИ), а при недостаточной информации назначают КТ или МРТ пораженной области.
Дифференциальная диагностика анаэробной неклостридиальной инфекции проводится с клостридиальной моноинфекцией (клостридиальный целлюлит, клостридиальный мионекроз), рожистым воспалением, тромбозами.
Основные используемые лабораторные исследования:
- Клинический анализ крови.
- Биохимический анализ крови.
- Транскутанное (чрескожное) измерение напряжения кислорода в тканях.
- Посев на анаэробную микрофлору с определение чувствительности к антибиотикам.
- Выявления возбудителя с помощью MALDI-TOF-спектрометрии (определение масс-спектра рибосомальных белков).
- Выявление возбудителя методом газовой (ГХ-МС) или жидкостной хроматографии (ЖХ-МС) в сочетании с масс-спектрометрий.
- Определение вида микроорганизмов в полимеразной цепной реакции (ПЦР).
Основные используемые инструментальные исследования:
- УЗИ пораженной области.
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ).
Что такое анаэробная инфекция?
Анаэробная инфекция представляет собой бактериологическое заболевание, характеризующееся размножением бактериальных микроорганизмов при недостатке или полном отсутствии кислорода. Возбудителем анаэробной инфекции являются одноименные бактерии. В подавляющем большинстве случаев анаэробные бактерии поражают соединительные и мышечные ткани.
Симптомы анаэробной инфекции
Основными симптомами анаэробного инфекционного процесса являются:
- тяжелейшая интоксикация организма;
- выделения, сопровождающиеся гнилостным запахом;
- некрозом расположенных рядом тканей;
- умеренной выраженностью воспалительного процесса.
Медики считают, что возбудителями данной патологии являются бактерии, постоянно находящиеся в микрофлоре человека (условно-патогенные бактерии). При возникновении ряда провоцирующих факторов микроорганизмы начинают активно размножаться, что приводит к перерождению условно-патогенных бактерий в патогенные, а это, в свою очередь, незамедлительно ведёт к развитию патологии.
Из-за чего может развиться анаэробная инфекция?
В качестве факторов, способствующих развитию анаэробной инфекции, выделяют инфицирование плода на стадии беременности, недоношенность, продолжительный приём ряда фармакологических препаратов, облучение, недостаток свежего воздуха, инфицирование открытой раны, травмы кожных покровов и слизистых, последствие ряда хирургических вмешательств.
Существует целый ряд разделений анаэробной инфекции на виды, типы и формы. Течение инфекционного процесса могут определять как: молниеносное, медленно прогрессирующее и быстро прогрессирующее. Исходя из глубины поражения патология может быть поверхностной или глубокой. По происхождению инфекцию делят на внутрибольничную и внебольничную.
Причины развития
Причины анаэробной инфекции становятся основанием разделения патологии на травматическую, спонтанную и ятрогенную. В зависимости от обширности протекающего процесса анаэробная инфекция может быть местной, региональной и генерализованной. Исходя из области и отделов поражения, выделяют анаэробную инфекцию с поражением нервной системы, мягких тканей, костей, кожи, суставов, внутренних органов, крови. Течение анаэробной инфекции принято оценивать как тяжелое. Продолжительность инкубационного периода составляет около трёх дней.
В качестве основных симптомов развития патологии выделяют озноб, лихорадку, состояние апатии, пониженное артериальное давление, нарушение сердечного ритма, сонливость, характерное посинение кожи в области носогубного треугольника. В отдельных случаях наблюдается отёчность, сильные боли, образование газа в поражённых областях, снижение чувствительности в конечностях. Отмечают быстрое развитие гнойного процесса, сопровождающееся отмиранием окружающих тканей.
Диагностика и лечение анаэробной инфекции
Диагностика патологии включает ряд лабораторных исследований, среди которых наиболее информативными являются микроскопия мазков из раны, бактериологический посев отделяемого, иммуноферментный анализ и полимеразную цепную реакцию. Установить наличие газов в области поражения помогает рентгенографическое исследование.
Лечение анаэробной инфекции проводят комплексно. В первую очередь, проводят иссечение отмерших тканей и устанавливают дренаж, предварительно обработав рану. Хирургическое вмешательство проводится под общим наркозом. Консервативные методы лечения включают антибактериальную и антигангренозную терапию. В процессе медикаментозной терапии применяют обезболивающие препараты, иммуностимуляторы, антикоагулянты, витаминные комплексы. Консервативная терапия может сопровождаться физиотерапевтическими процедурами. Эффективность лечения при анаэробной инфекции напрямую зависит от своевременно начатой терапии.
Отягчающие состояния
Диагностика инфекции часто бывает запоздалой, поскольку инкубационный период у клостридий очень короткий (от нескольких часов), а силы докторов направлены на борьбу с первопричиной — травмой. К тому же медленно прогрессирующие формы далеко не сразу дают характерную симптоматику. Все это обуславливает прогрессирование процесса и развитие отягчающих состояний, которые вытекают друг из друга. Речь идет о сепсисе и полиорганной недостаточности.
Сепсис — состояние, при котором воспалительная реакция развивается во всем организме. При этом бактерии из патологического очага попадают в кровь и разрушаются в ней защитными силами организма. Из разрушенных бактерий высвобождаются токсины, которые при газовой гангрене и так в избытке попадают в кровь из раны. Как итог — токсины повреждают клетки организма, что нарушает их функцию и функции органов, из которых они построены, таким образом развивается полиорганная недостаточность (ПОН). Это тяжелейший синдром, при котором нарушается работа всех органов и систем, что закономерно приводит к летальному исходу.
Довольно часто происходят случаи вторичной инфекции, когда рана повторно инфицируется на этот раз уже аэробными бактериями: стафилококками, стрептококками и т. Этот факт увеличивает объем основного лечения.
Классификация
В классификации газовой гангрены используют несколько подходов, основные из них представлены в таблице ниже.
По клинико-морфологическим проявлениямОпределяется преимущественным типом поражаемой ткани:Клостридиальный миозит (больше поражаются мышцы)Клостридиальный целлюлит (поражение жировой клетчатки)Смешанная форма (поражаются и мышцы, и клетчатка)По распространенности процессаЗависит от площади распространенности процесса:Локализованная формаРаспространённая формаПо скорости распространенияМолниеносная (первые симптомы через несколько часов, летальный исход в течение 1-2 суток)Быстропрогрессирующая (клинические проявления развиваются в течение 2-3 суток, вероятен летальный исход на 4-6 день)Медленно прогрессирующая (симптомы проявляются в течение 5-6 дней, летальный исход при поздней диагностике возможен через несколько недель)По характеру местных изменений в тканяхЭмфизематозная (преобладают скопления газа)Отечная (преобладает отек тканей)Флегмонозная (в тканях накапливается гной)Некротическая (наблюдается гниение, расплавление тканей)Смешанная (отек + скопление газов)
Прогноз и профилактика
Прогноз зависит в основном от степени распространения инфекции и сроков начала лечения. Если анаэробный процесс развился лишь в подкожной клетчатке (флегмона), то лечение, как правило, не составляет проблем — прогноз благоприятный.
При поражении более глубоко лежащих тканей лечение значительно усложняется, интоксикация всегда более выраженная — прогноз ухудшается, возрастает риск инвалидизации и летального исхода. Возраст и сопутствующие заболевания в этом случае приобретают большое значение для прогноза.
В значительной степени прогноз определяют сроки начала хирургического лечения и качество обработки раны на этапе оказания первичной помощи при ранениях. Важно внимательное отношение хирурга к раневому процессу и скорость принятия решения о проведении оперативного лечения при подозрении на анаэробный процесс.
При подозрении на анаэробную инфекцию возможна ее экстренная профилактика с помощью введения антигангренозной сыворотки. Такая мера имеет смысл при газовой гангрене.
Как можно понять из сказанного, самое главное, что зависит от больного и влияет на исход заболевания — это своевременное обращение за квалифицированной медицинской помощью при получении тяжелых, глубоких травм.
Диагноз, как правило, ставится симптоматически, так как время диагностики должно быть минимально. Из всех перечисленных выше симптомов хирурги особенно обращают внимание на триаду:
- Сильная боль в ране;
- Увеличение объема конечности;
- Повышение температуры тела.
Важно! При самостоятельном обнаружении указанных симптомов после получения травмы — незамедлительно вызывать скорую помощь.
Для подтверждения диагноза прибегают к бактериоскопическому и бактериологическому исследованиям — мазок из раны исследуют под микроскопом, инкубируют в специальных средах для идентификации возбудителя. С этой же целью применяется серодиагностика — возбудителя идентифицируют в материале из раны с помощью специальных диагностических реактивов.
Также в диагностике используется рентгенологическое исследование, которое визуализирует газ, скопившийся в тканях. Структура тканей при этом воздушная и напоминает пчелиные соты.
Лечение при анаэробной инфекции всегда подразумевает два равнозначных этапа: медикаментозный и хирургический. Остановимся подробно на каждом из них.
Медикаментозная терапия
Медикаментозное лечение направлено на устранение последствий интоксикации и уничтожение микробов. С этой целью используются различные растворы для внутривенного вливания, которые восполняют ионные потери, снижают тромбообразование, способствуют очищению крови от токсинов.
Антибактериальная терапия подразумевает поддержание в крови высоких доз антибиотиков. В лечении неклостридиальной анаэробной инфекции и газовой гангрены эффективно использование различных антибактериальных препаратов, специфичных в отношении соответствующего возбудителя. Этим объясняется ценность бактериологического исследования.
В терапии газовой гангрены также используется лечебная сыворотка в количестве нескольких доз, активная в отношении различных штаммов клостридий. При точной идентификации возбудителя применяют сыворотку, активную в отношении конкретного штамма.
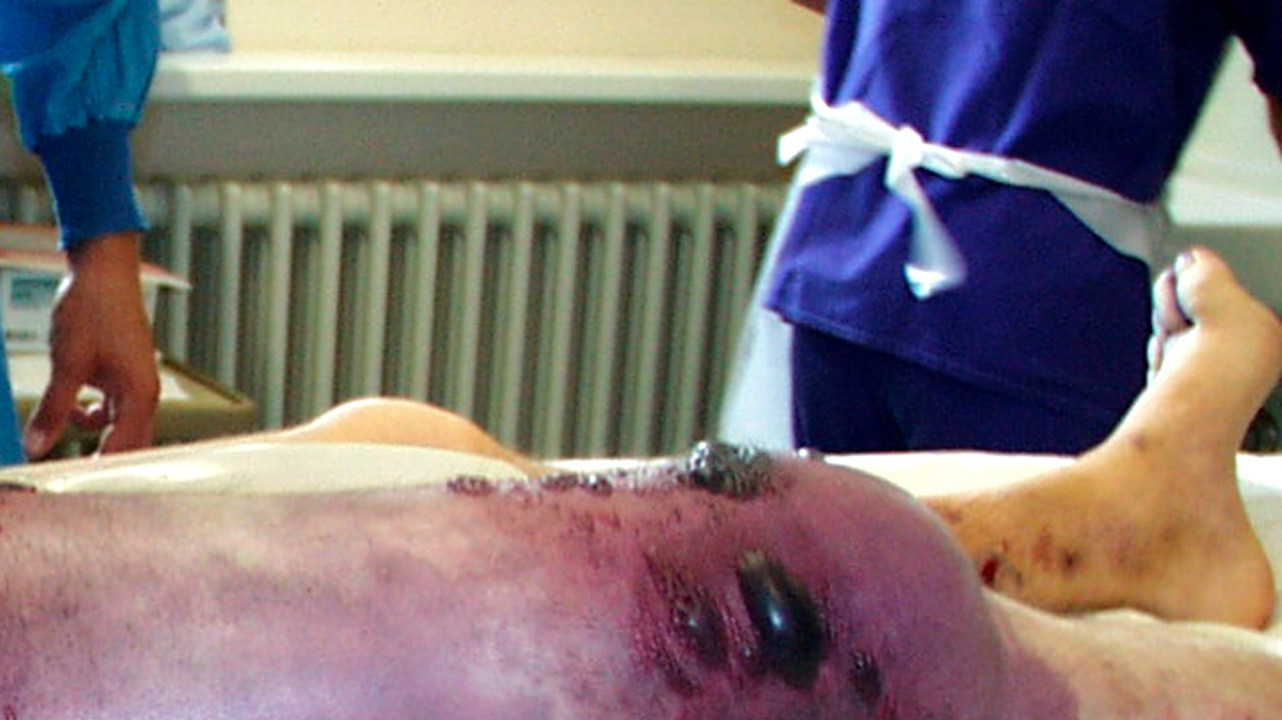
Хирургическое лечение
Оперативное вмешательство при анаэробной инфекции обязательно. Объем его зависит от распространенности процесса. Главный принцип хирургического лечения — обеспечение поступления кислорода в место развития инфекции. Для этого производят длинные разрезы, глубина которых зависит от уровня инфекционного поражения.
Так, при поражении лишь подкожной клетчатки достаточно разрезов в пределах этой ткани, при поражении мышц и фасций (своеобразных мышечных футляров из соединительной ткани) — рассекают и их. При этом разрезы оставляют открытыми, промывают и рыхло тампонируют их марлей, смоченной лекарственными препаратами. Явно безжизненные участки тканей иссекают.
Чаще всего бывает, что такого объема вмешательства достаточно, однако при поражении магистральных сосудов и далеко зашедших случаях показано удаление конечности (ампутация) или пораженного органа.
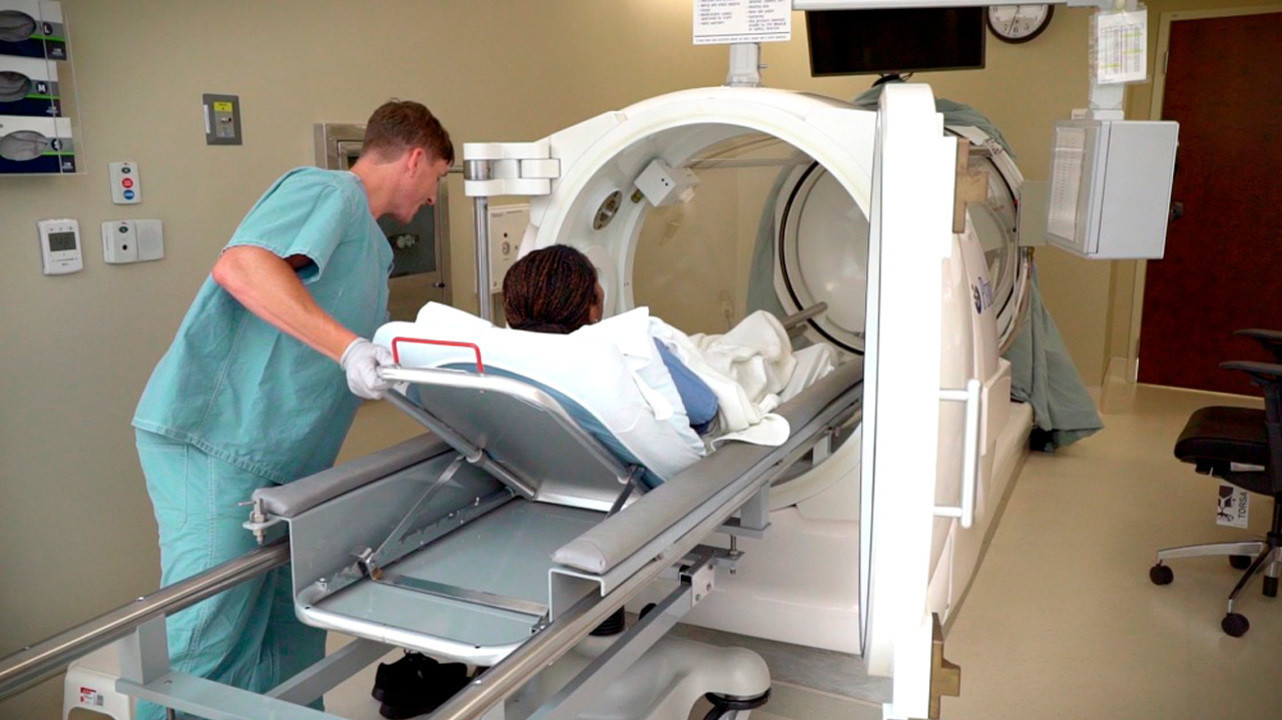
Чтобы улучшить прогноз и уменьшить объем операции прибегают к процедуре гипербарической оксигенации. Больного при этом укладывают в специальную капсулу, в которую подается кислород под высоким давлением.
Последствия запоздалого лечения
При поздних сроках начала лечения наиболее вероятным исходом заболевания становится летальный. Сильнейшая интоксикация быстро расходует защитные возможности организма — резко падает эффективность иммунитета.
Возбудители инфекции попадают в кровоток, способствуя распространению процесса и повреждению всех органов и систем. Развивается полиорганная недостаточность — процесс, при котором органы постепенно перестают выполнять свои функции. Вылечить нарушения такого масштаба практически невозможно.
Профилактика неклостридиальной анаэробной инфекции мягких тканей подразумевает соблюдение мер техники безопасности в быту и на производстве с целью предупреждения травматизма. Поскольку причинами анаэробных гнойных заболеваний могут быть также хирургическая или госпитальная инфекция (инфекция кожи после диагностических и лечебных процедур), то в условиях клиники необходимо строго соблюдать меры защиты от инфекционных заболеваний.
Какие вопросы следует задать врачу
Какие меры техники безопасности важнее всего соблюдать?
Как правильно обработать полученную в быту рану?
Какие средства обработки ран нужно иметь при себе в личной аптечке?
Советы пациенту
Даже самую незначительную рану, полученную на улице, на производстве и даже дома, нельзя оставлять без внимания. Рану нужно промыть раствором хлоргексидина, 0,5% раствором фурацилина или 3% перекисью водорода. После этого рану нужно осушить стерильной салфеткой и наложить на нее стерильную повязку или пластырь. При ухудшении течения раневого процесса незамедлительно обратитесь к врачу.

Усова Светлана Кирилловна
Гастроэнтеролог, Врач высшей категории,
Паразитолог
Анаэробная инфекция – это токсическая раневая инфекция. Вызывает тяжелое состояние, при котором анаэробные микроорганизмы поражают мышечную и соединительную ткань с образованием гнилостного экссудата и газообразующих процессов. Появляются быстро отмирающие ткани, некроз прогрессирует. Анаэробная инфекция относится к условно-патогенным микроорганизмам. Представляет собой большую опасность для жизни пациента. При несвоевременно оказанной медицинской помощи процент летального исхода высокий. Причины заболевания

Размножение анаэробной инфекции происходит бесконтрольно. Благоприятной почвой для этого размножения выступают негативные экзогенные и эндогенные факторы. Нормальная микрофлора человека нарушается, развивается иммунодефицит, что приводит к различным заболеваниям. Это может быть:
- Длительный прием антибактериальных или противовирусных препаратов;
- Инфицирование плода в утробе матери;
- Злоупотребление иммунодепрессантами;
- Загрязнение ран землей;
- Проникновение инфекции во время операций.
К сопутствующим заболеваниям, во время которых может развиться анаэробная инфекция, относятся сахарный диабет, опухоли и др. Патогенные микроорганизмы могут находиться в виде спор в земле, на одежде человека, его коже. Симптомы

Заболевание возникает внезапно с преобладанием симптомов общей интоксикации организма.
- Почернение раны;
- Лихорадка и сильный озноб;
- Спутанность сознания, головокружение;
- Развитие гипотонии и тахикардии;
- Диспепсия;
- Сильная жажда;
- Землистого оттенка покровы лица;
- Учащенное дыхание;
- Неровный пульс.
Вначале заболевания происходит заторможенность и апатия, которые сменяются нервозностью и возбуждением. Также заметно посинение вокруг носогубного треугольника. Местные симптомы выражены отеком тканей вокруг раны, нестерпимой болью, гнойно-некротическим воспалением. В ранах при пальпации прощупывается наличие газа. Такое воспаление нарастает быстро, прогрессирует. Если не принять срочные меры, произойдет быстрое отмирание тканей. В этом кроется главная опасность воздействия анаэробной инфекции, которую еще называют газовой гангреной. Методы диагностики

В зависимости от состояния больного и тяжести заболевания назначается:
- Бактериоскопия отделяемого раны;
- Анализ плевральной жидкости;
- Рентгенография;
- Иммуноферментный анализ;
- Общий и биохимический анализ крови;
- Газожидкостная хроматография.
Важна дифференциация от рожистого воспаления, пневмоперитонеума, эритемы. Лечение и осложненияВ лечении важна радикальная хирургическая обработка пораженного участка с широким рассечением его для удаления отмерших тканей. Проводится декомпрессия окружающих тканей, обязательное дренирование. Полости ран подлежат регулярному частому промыванию антисептическими растворами, специальной обработке. Зачастую приходится проводить повторную некрэктомию. Если деструкция пораженного участка слишком большая и глубокая, проводится ампутация. Главные составляющие в лечении:
- Интенсивная инфузионная терапия;
- Лечение антибиотиками широкого спектра действия;
- Гипербарическая оксигенация;
- Плазмаферез;
- Экстракорпоральная гемокоррекция;
- Введение противогангренозной сыворотки;
- Дезинтоксикация организма.
Также применяется физиотерапевтическое лечение. В основном это лазер и/или ультразвук, озонотерапия. Лечение обязательно должно быть комплексным. ПрофилактикаИменно полноценная первичная обработка раневой поверхности служит хорошей профилактикой против анаэробной или другой инфекции. Такая обработка должна проводиться в наиболее короткие сроки, лучше сразу после получения ранения. Такие действия временно подавляют развитие болезнетворных микроорганизмов, развитие инфекционного процесса уменьшается.
Лечение неклостридиальной анаэробной инфекции мягких тканей предполагает проведение срочной операции, которая должна выполняться под общим наркозом сразу же после установления наличия флегмоны. Операция заключается в широком иссечении и полном удалении всех зараженных тканей.
После радикальной хирургической обработки рану промывают Лавасептом или Диоксидином. Затем полость раны заполняется салфетками с мазями — Левосин, Левомеколь, диоксидиновая мазь. Рана должна периодически обрабатываться. Через несколько дней лечение продолжают под повязками с мазями Офломелид или Стелланин-ПЭГ3%.
Применяются методы с использованием вакуум-терапии и гидрохирургических систем.
Антибактериальная терапия эффективна только после радикальной операции. Назначение антибиотиков нужно проводить после проведения теста на чувствительность к ним микроорганизмов. Успешная монотерапия поводится такими антибиотиками, как меропенем, имипенем, моксифлоксацин, ампициллин с сульбактамом, пиперациллин с тазобактамом.
При обширных поражениях при помощи инфузионной терапии проводят коррекцию электролитных нарушений.
Осложнения
Осложнения неклостридиальной анаэробной инфекции мягких тканей развиваются при большой пощади поражения и распространении гнойного процесса. Возможно развитие сепсиса и септического шока, а также полиорганной недостаточности.
Исследование крови на стерильность (облигатно-анаэробная, факультативно-анаэробная и аэробная микрофлора, грибы)



Исследование крови на стерильность (облигатно-анаэробная, факультативно-анаэробная и аэробная микрофлора, грибы) с определением чувствительности к антибиотикам — метод, применяющий в диагностике бактериемии и возможного развития сепсиса.
Сепсис
Сепсис — под этим термином, подразумевают развитие системной воспалительной реакции, возникающей на инфекционный процесс, который сопровождается бактериемией (попадание бактерий в кровяное русло) и полиорганной недостаточностью. В настоящее время определение сепсиса и его критериев можно сформулировать следующим образом: сепсис — инфекционный процесс, характеризующийся формированием септического очага в области входных ворот инфекции или в других участках. При этом происходят следующие процессы: 1. развивается гнойное воспаление; 2. происходит генерализация инфекции в результате микробной эмболии и формирование очагов гнойного воспаления в различных органах и тканях; 3. идут лимфопролиферативные процессы — септическая селезенка и гиперплазия лимфатических узлов. С клинической точки зрения для сепсиса характерно ациклическое течение.
Бактериемия
Бактериемия — наличие микробов в крови, не всегда является признаком сепсиса. Следует учитывать, что бактериемия может выявляться и без развития сепсиса — абсцессы, раневая инфекция, перитонит, пневмония и при других гнойно-воспалительных заболеваниях.
Этиологические факторы развития сепсиса
При сепсисе страдает не один орган, а практически все органы и ткани человека. Сепсис развивается при попадании в кровяное русло бактерий из первичного очага и фактически является осложнением инфекционных процессов различных локализаций — флегмона, фурункул, осложнения после операций, неонатальный сепсис новорожденных, заболевания желудочно-кишечного тракта (перитонит), урологическое заболевания и многие другие заболевания. В норме кровь человека стерильна, при посеве образцов на питательные среды микроорганизмы не высеваются. Этиологическим фактором, вызывающие клинические признаки сепсиса чаще являются — стафилококки (Staphylococcus aureus), стрептококки (Streptococcus pyogenes), кишечная палочка (Escherichia coli), синегнойная палочка (Pseudomonas aeruginosa), клебсиелла (Klebsiella pneumonia), энтерококки (Enterococcus faecalis), Proteus spp, грибы рода кандида (Candida spp. ), аспергиллы (Aspergillus pp. У детей первых лет жизни при сепсисе часто обнаруживаются пневмококки (Streptococcus pneumoniae) и менингококки (Neisseria meningitidis). Таким образом, причиной развития сепсиса могут быть как патогенные микроорганизмы, так и условно-патогенные, являющиеся в норме обычными представителями флоры человека. Различные виды грибов являются причиной сепсиса в редких случаях (около 3%). По различным данным, среди всех микроорганизмов, высевающихся при сепсисе являются золотистый стафилококкк (Staphylococcus aureus) и кишечная палочка (Escherichia coli). В большинстве случаев при сепсисе обнаруживается один вид бактерий (монокультура), приблизительно в 15% случае выявляется два и более видов различных возбудителей.
Диагностическое значение прокальцитонина в подтверждении наличия сепсиса
Помимо посева крови одни из лабораторных признаков наличия сепсиса является повышение концентрации прокальцитонина (см. «Прокальцитонин»). Прокальцитонин — гликопротеин, является предшественником гормона кальцитонина, синтезирующегося в С-клетках щитовидной железы. Отмечена высокая корреляция уровня прокальцитонина и развитием клинической симптоматики развития бактериальной инфекции. В норме его содержание — до 0,05 нг/мл; менее 0,5 нг/мл не подтверждает сепсис; содержание между 0,5 и 2 нг/л говорит о возможном наличии сепсиса и диктует необходимость проверки других причин воспаления. Повышение выше 2 нг/мл является подтверждением наличия сепсиса, а содержание более 10 нг/мл свидетельствует о тяжелом бактериальном сепсисе, септическом шоке и высоком риске летального исхода.
Основные показания для назначения: диагностика сепсиса и подбор антибактериальных препаратов для успешного лечения.

Диагностика заболевания чаще всего основана на выявлении характерных симптомов. На проведение сложных длительных лабораторных исследований для уточнения диагноза времени нет — необходимо как можно быстрее начать лечебные мероприятия.
На практике применяют следующие методы диагностики:
- Клинический анализ крови — выявляют признаки воспаления;
- Биохимический анализ крови — диагностика нарушений органов и систем, которые имеют место при интоксикации;
- Общий анализ мочи — обращают внимание на количество выделяемой мочи, которое может снизиться при почечной недостаточности;
- На ЭКГ и обзорной рентгенографии фиксируют сопутствующие патологии.
Перечисленные исследования неспецифичны и являются диагностическим минимумом при любом поступлении в стационар. Они помогают при дифференциальной диагностике и выявлении сопутствующих заболеваний, а также многое говорят о настоящем состоянии больного. Из специфичных же исследований прибегают к следующим:
- Бактериоскопическое и бактериологическое исследование — специальным образом окрашенные мазки из раны изучают под микроскопом и инкубируют в бескислородных средах для более подробного изучения возбудителя.
- Рентгенологическое исследование пораженной части тела — на снимках будут определяться скопления газа в тканях.
Поскольку бактериологические исследования длительны, их результаты становятся известны уже на этапе лечения. Для более быстрой диагностики образцы отделяемого из раны смешивают со специальными реактивами и наблюдают специфичные для разных микробов реакции.
Прогноз зависит от клинико-морфологической формы гангрены и своевременности предпринимаемых лечебных мер. При клостридиальном целлюлите прогноз относительно благоприятный, так как процесс распространяется медленно и хорошо подвергается лечению. Однако если инфекция достигает мышц, прогноз значительно ухудшается и возрастает необходимость в более радикальном оперативном вмешательстве. В среднем, летальность колеблется в зависимости от страны и больничного учреждения на уровне 15-40%.
Методы профилактики включают неспецифические и специфические меры. К первым относятся:
- Своевременная и качественная обработка ран медработниками, внимательное ведение пациентов с травмами;
- Усиленное наблюдение за раневыми процессами у пациентов с сахарным диабетом, атеросклерозом и иммунодефицитами;
- Соблюдение методов асептики, внимательное ведение послеоперационных больных.
Из специфических мер на данный момент используют введение антигангренозной сыворотки против наиболее распространенных штаммов возбудителей газовой гангрены. К процедуре прибегают, если имеется факт выраженного загрязнения раны или обширная травма с размозжением тканей и множественными переломами.
Лечение при газовой гангрене — комплексное, включает два основных компонента: хирургический и медикаментозный. Больного изолируют в отдельную палату или бокс во избежание распространения инфекции среди пациентов медицинского учреждения.
При газовой гангрене хирургическое лечение обязательно и выполняется в экстренном порядке, объем вмешательства зависит от тяжести и формы заболевания.
В первую очередь под анестезией производят глубокое и широкое рассечение раны для обеспечения поступления в нее кислорода. Некротизированные участки тканей подвергаются удалению. Раневая полость обрабатывается антисептическими препаратами и дренируется. После выполняемых манипуляций никогда не накладывают швы — раны должны быть открытыми. Если таких мероприятий оказывается недостаточно и инфекция продолжает прогрессировать, прибегают к широким лампасным разрезам (это значит, что их глубина достигает мышечной ткани), идущим вдоль всего сегмента конечности.
К сожалению, в далеко зашедших случаях клостридиального миозита с поражением магистральных сосудов даже такие меры могут не принести результата. В таком случае прибегают к самой радикальной процедуре — ампутации.
Как можно понять из сказанного, тяжесть хирургического лечения определяется тем, насколько далеко прогрессирует гангрена. В любом случае, открытые раны заживают долго и, соответственно, дольше приносят болевые ощущения. Ситуация усугубляется тем, что оперативные процедуры могут по необходимости повторяться.
Медикаментозное лечение
Одновременно с хирургическим вмешательством немедленно приступают к медикаментозной терапии. Внутривенно в высоких дозах вводят лечебную сыворотку против наиболее распространенных штаммов клостридий, а при установленном возбудителе — против конкретного штамма. Помимо этого интенсивно проводится дезинтоксикационная терапия — внутривенно вводят до 4 литров жидкости, содержащей растворенные ионы, белки, препараты, улучшающие микроциркуляцию (кровообращение в капиллярах), и другие необходимые организму вещества.
Антибиотикотерапия включает применение групп антибиотиков, активных в отношении анаэробных бактерий: пенициллины, метронидазол, карбапенемы и др. В крови постоянно поддерживается стабильно высокая концентрация препаратов.
В целях купирования болевого синдрома применяют нестероидные противовоспалительные препараты (НПВП), наркотические анальгетики.
Гипербарическая оксигенация
Гипербарическая барокамера представляет собой капсулу, в которой больной дышит кислородом под высоким давлением. Данный метод лечения позволяет повысить концентрацию кислорода в крови, что положительно влияет на регресс газовой гангрены. Процедура помогает значительно снизить необходимость дальнейших хирургических вмешательств, в том числе ампутации.
Заключение
Газовая гангрена — тяжёлое инфекционное осложнение раневого процесса, которое чаще всего возникает после обширных глубоких травм конечностей и характеризуется высокой летальностью. При этом повышается температура тела, нарастают отек и боль в пораженной области. Больные атеросклерозом, сахарным диабетом и иммунодефицитами находятся в группе повышенного риска. Тяжесть процесса напрямую зависит от формы заболевания и оперативности хирургической помощи, от этого же зависит и успех лечения. Тяжелые формы заканчиваются в лучшем случае инвалидизацией. Несмотря на это, современная медицина и отсутствие масштабных военных конфликтов свели распространенность газовой гангрены к минимуму. Имеющиеся редкие случаи инфекции, при своевременной госпитализации и отсутствии других тяжелых состояний, подвергаются комплексному лечению с достаточно высокой эффективностью.
Анаэробная инфекция — раневой инфекционный процесс, тяжесть и прогноз которого напрямую зависит от степени поражения тканей. Вызывают его анаэробные бактерии, которые являются частью нормальной микробиоты организма, но становятся причиной инфекционного заболевания в условиях дефицита кислорода. Боль, отек и неприятный запах — характерные симптомы такой инфекции. Болезнь хорошо подвергается лечению на ранних этапах и значительно хуже в далеко зашедших случаях. Однако своевременность обращения за помощью при травме, симптомах анаэробного процесса вкупе с внимательностью хирурга позволяют избежать усугубления инфекции и, как следствие, летального исхода и инвалидизации.



