Диагностика артериальной гипертензии
С диагностикой артериальной гипертонии как таковой все обычно обстоит довольно просто: для этого требуется лишь неоднократно зарегистрированное АД на уровне 140/90 мм рт. и выше. Но гипертоническая болезнь и артериальная гипертония — не одно и то же: как уже говорилось, повышением АД может проявляться целый ряд заболеваний, и гипертоническая болезнь — только одно из них, хотя и самое частое. Врач, проводя диагностику, с одной стороны, должен убедиться в стабильности повышения АД, а с другой — оценить вероятность того, не является ли повышение АД проявлением симптоматической (вторичной) артериальной гипертонии.
Для этого на первом этапе диагностического поиска врач выясняет, в каком возрасте впервые начало повышаться АД, нет ли таких симптомов, как, например, храп с остановками дыхания во сне, приступы мышечной слабости, необычные примеси в моче, приступы внезапного сердцебиения с потливостью и головной болью и т. Имеет смысл уточнить, какие лекарственные препараты и биодобавки принимает пациент, т. в некоторых случаях именно они могут привести к повышению АД или усугублению уже повышенного. Несколько рутинных (выполняемых практически всем пациентам с повышенным АД) диагностических тестов, наряду со сведениями, полученными в ходе беседы с врачом, помогают оценить вероятность некоторых форм вторичной гипертонии: общий анализ мочи, определение в крови концентрации креатинина и глюкозы, а иногда — калия и других электролитов. В целом же, с учетом невысокой распространенности вторичных форм артериальной гипертонии (около 10% от всех ее случаев) для дальнейшего поиска этих заболеваний как возможной причины повышенного АД надо иметь веские основания. Поэтому, если на первом этапе диагностического поиска не обнаруживается существенных данных в пользу вторичного характера артериальной гипертонии, то в дальнейшем считается, что АД повышено за счет гипертонической болезни. Это суждение может быть иногда впоследствии пересмотрено по мере появления новых данных о пациенте.
Помимо поиска данных за возможный вторичный характер повышения АД, врач устанавливает наличие факторов риска сердечно-сосудистых заболеваний (это нужно для оценки прогноза и более целенаправленного поиска поражения внутренних органов), а также, возможно, уже существующих болезней сердечно-сосудистой системы или их бессимптомного поражения — это влияет на оценку прогноза и стадии гипертонической болезни, выбор лечебных мероприятий. С этой целью, помимо беседы с пациентом и его осмотра, выполняется ряд диагностических исследований (например, электрокардиография, эхокардиография, ультразвуковое исследование сосудов шеи, при необходимости — некоторые другие исследования, характер которых определяется уже полученными о пациенте медицинскими данными).
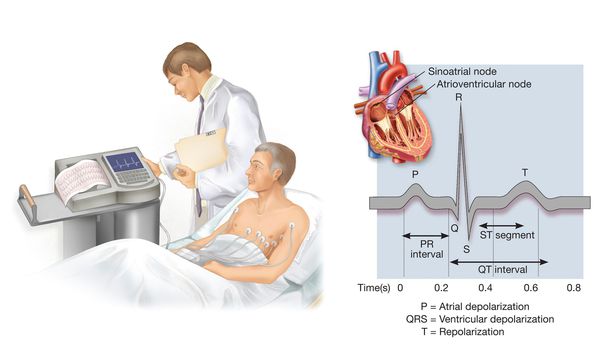
Суточное мониторирование АД с помощью специальных компактных приборов позволяет оценить изменения АД в ходе привычного для пациента образа жизни. Данное исследование необходимо не во всех случаях — в основном, если измеренное на приеме у врача АД значительно отличается от измеренного дома, при необходимости оценить ночное АД, при подозрении на эпизоды гипотонии, иногда — для оценки эффективности проводимого лечения.
Таким образом, одни диагностические методы при обследовании пациента с повышенным АД применяются во всех случаях, к применению других методов подходят более избирательно, в зависимости от уже полученных о пациенте данных, для проверки предположений, возникших у врача в ходе предварительного обследования.
Патогенез артериальной гипертензии
Лечение артериальной гипертензии
Оздоровление образа жизни обосновано практически для всех больных гипертонической болезнью, а вот медикаментозное лечение показано хотя и не всегда, но в большинстве случаев. Если больным с повышением АД 2 и 3 степеней, а также при гипертонической болезни любой степени с высоким рассчитанным сердечно-сосудистым риском медикаментозное лечение назначают обязательно (его долговременная польза продемонстрирована во многих клинических исследованиях), то при гипертонической болезни 1 степени с низким и средним рассчитанным сердечно-сосудистым риском польза такого лечения не была убедительно доказана в серьезных клинических испытаниях. В таких ситуациях возможную пользу от назначения медикаментозной терапии оценивают индивидуально, учитывая предпочтения пациента. Если, несмотря на оздоровление образа жизни, повышение АД у таких пациентов сохраняется на протяжении ряда месяцев при повторных визитах к врачу, необходимо вновь переоценить необходимость применения лекарств. Тем более, что величина расчетного риска часто зависит от полноты обследования пациента и может оказаться значительно выше, чем это представлялось вначале. Почти во всех случаях лечения гипертонической болезни стремятся добиться стабилизации АД ниже 140/90 мм рт. Это не означает, что оно в 100% измерений будет находиться ниже этих значений, но чем реже АД при измерении в стандартных условиях (описанных в разделе «Диагностика») будет превышать этот порог, тем лучше. Благодаря такому лечению значительно уменьшается риск сердечно-сосудистых осложнений, а гипертонические кризы если и случаются, то гораздо реже, чем без лечения. Благодаря современным лекарственным препаратам те негативные процессы, которые при гипертонической болезни неизбежно и подспудно разрушают со временем внутренние органы (прежде всего, сердце, мозг и почки), эти процессы замедляются или приостанавливаются, а в ряде случаев их можно даже обернуть вспять.
- мочегонные (диуретики);
- антагонисты кальция;
- ингибиторы ангиотензинпревращающего фермента (названия оканчиваются на -прил);
- антагонисты рецепторов ангиотензина II (названия оканчиваются на -сартан);
- бета-адреноблокаторы.
В последнее время особенно подчеркивается роль в лечении гипертонической болезни первых четыре классов лекарств. Бета-адреноблокаторы тоже используются, но в основном тогда, когда их применения требуют сопутствующие заболевания — в этих случаях бета-блокаторы выполняют двойное предназначение.
В наши дни предпочтение отдается комбинациям лекарственных препаратов, так как лечение каким-то одним из них редко приводит к достижению нужного уровня АД. Существуют также фиксированные комбинации лекарственных препаратов, которые делают лечение более удобным, так как пациент принимает лишь одну таблетку вместо двух или даже трех. Подбор нужных классов лекарственных препаратов для конкретного пациента, а также их доз и частоты приема проводится врачом с учетом таких данных о пациенте, как уровень АД, сопутствующие заболевания и др.
Благодаря многогранному положительному действию современных лекарств лечение гипертонической болезни подразумевает не только снижение АД как такового, но и защиту внутренних органов от негативного воздействия тех процессов, которые сопутствуют повышенному АД. Кроме того, поскольку главная цель лечения — максимально снизить риск ее осложнений и увеличить продолжительность жизни, то может потребоваться коррекция уровня холестерина в крови, прием средств, снижающих риск тромбообразования (которое приводит к инфаркту миокарда или инсульту), и т. Отказ от курения, как бы банально это ни звучало, позволяет многократно снизить имеющиеся при гипертонической болезни риски инсульта и инфаркта миокарда, затормозить рост атеросклеротических бляшек в сосудах. Таким образом, лечение гипертонической болезни подразумевает воздействие на болезнь по многим направлениям, и достижение нормального артериального давления — лишь одно из них.
Диагностика и лечение артериальной гипертензии
Российские рекомендации (четвертый пересмотр)
Глубокоуважаемые коллеги!
За 2 года, прошедшие с выхода третьего пересмотра российских национальных рекомендаций по диагностике и лечению артериальной гипертензии, были опубликованы важные результаты новых исследований, посвященных антигипертензивной терапии. Часть из них укрепили позиции, на которых базировались рекомендации 2008 года. В то же время появилась необходимость пересмотреть некоторые из ранее существовавших представлений и добавить новые. Рекомендации дают необходимую врачу практического здравоохранения информацию о современных подходах к диагностике, формулировке диагноза и эффективного лечения пациентов с артериальной гипертонией. Часть информации носит характер руководства, которое поможет не только врачу общей практики, но и клиницисту разобраться в непростой задаче лечения больного с артериальной гипертонией и создать наиболее эффективную схему лечения. Российское медицинское общество по артериальной гипертонии и Всероссийское научное общество кардиологов надеются, что внедрение обновленных рекомендаций повысит профессиональный уровень врачей, улучшит качество оказания медицинской помощи населению и внесет весомый вклад в реализацию национальных программ по борьбе с артериальной гипертонией.
Президент РМОАГ,
Профессор И. ЧазоваПрезидент ВНОК,
Академик РАМН Р. Оганов
Информация о порядке проведения медико-социальной экспертизы в период противодействия распространения коронавирусной инфекции
Администрация государственного
бюджетного учреждения здравоохранения «Тоцкая районная больница» информирует,
что Правительством Российской Федерации принято постановление от 9 апреля 2020
г. № 467 «О временном порядке признания лица инвалидом», которым введен
временный, особый порядок признания лица инвалидом на срок до 1 октября 2020 г.
Временный порядок предусматривает
исключительно заочное, без личного участия граждан, установление инвалидности,
на основании данных, указанных в направлениях медицинскими организациями.
Также Временным порядком предусмотрено
автоматическое продление группы инвалидности и категории «ребенок-инвалид» тем
гражданам, срок переосвидетельствования которых наступает в период с 1 марта по
1 октября 2020 года на срок шесть месяцев, начиная с даты, до которой была
установлена инвалидность при предыдущем освидетельствовании
Продление инвалидности гражданину,
которому при предыдущем освидетельствовании была установлена категория «ребенок-инвалид»
до достижения возраста 18 лет и срок переосвидетельствования которого наступает
в период действия Временного порядка, осуществляется путем установления I, II
или III
группы
инвалидности на срок 6 месяцев в соответствии с заключением учреждения
медико-социальной экспертизы о степени выраженности стойких расстройств функций
организма, возникших в результате заболеваний, последствий травм или дефектов,
сведения о которых имеются в протоколе проведения медико-социальной экспертизы
гражданина при последнем освидетельствовании.
Справка, подтверждающая факт
установления инвалидности, и индивидуальная программа реабилитации или
абилитации инвалида (ребенка-инвалида), согласно Временному порядку признания
инвалидом направляются гражданину заказным почтовым отправлением с соблюдением
требований законодательства Российской Федерации о персональных данных.
В случае закрытия отделений почтовой
связи, документы, оформленные по результатам медико-социальной экспертизы, хранятся
в федеральном учреждении медико-санитарной экспертизы, а гражданин уведомляется
об этом по каналам телефонной связи, или сообщений по адресу электронной почты.
Назначение и выплата пенсии гражданам, в
отношении которых продлена инвалидность и категория «ребенок-инвалид», будет
осуществляться Пенсионным фондом Российской Федерации автоматически на
основании сведений федерального реестра инвалидов.
Порядок проведения медико-социальной
экспертизы в период противодействия распространению коронавирусной инфекции см. ниже.

Голос подобен драгоценному камню, в гранях которого отражаются
многие научные дисциплины, изучающие как практические, так и творческие
аспекты его применения. И люди, и животные в значительной степени
зависят от вокальной коммуникации, поэтому наука о голосе объединяет
физиологию, биологию и биоакустику. Идея посвятить голосу
особую дату в календаре и сделать 16 апреля Днём голоса была
первоначально предложена в 1999 году Бразильским обществом ларингологии и
голоса. Это стало результатом совместной инициативы врачей —
терапевтов, логопедов и преподавателей пения.
Голос – хрупкий инструмент
Голос – главный инструмент общения. Благодаря ему мы доносим нужную информацию, высказываем мнение. Звучание голоса
складывает о нас не меньшее впечатление, чем внешность и поведение. Голос
способен рассказать о чувствах, интеллекте и о состоянии здоровья человека.
Временная потеря голоса – например,
из-за простуды – может выбить из привычного образа жизни. И все же зачастую мы не уделяем
голосу достаточно внимания, из-за чего он сипнет, портится или пропадает.
Многое о секретах нашего голоса
знает оториноларинголог, кандидат медицинских наук Марина Кузьмина.
– На голос может влиять много факторов. В первую
очередь голосо-речевая профессия, повышенная голосовая нагрузка. Второе: заболевания
ЛОР-органов могут негативно сказаться на состоянии связок. Нарушения после
перенесённых инфекций встречаются очень часто, вплоть до полной потери голоса.
Также влияет и стресс. Если человек волнуется, голос
его начинает дрожать, становится неуверенным. Безусловно, неправильный,
нездоровый образ жизни, курение, загрязнители, которые присутствуют в воздухе,
– то, чем мы дышим, что едим – тоже воздействуют на голос.
В детской практике очень часто встречаются нарушения
голоса – до 60% случаем мы выявляем. Но родители, к сожалению, часто не
обращают на это внимания, сводят все к тому, что «ребенок у меня крикун». На
самом деле это могут быть певческие узелки, папилломы на связках, которые в
последующем способны привести к полной потере голоса вплоть до оперативных
вмешательств. Поэтому в случае, если возникают изменения в голосе, нарушение
его тональности, периодическая осиплость, надо обратиться к ЛОР-врачу, который
проведет обследование и выяснит, с чем связана патология.
Гигиена
голоса. Важные принципы
Если
у вас была трехчасовая голосовая нагрузка, необходим перерыв – «час тишины».
Курение,
крепкий алкоголь – безусловный вред для голосовых связок, которые являются
нежным аппаратом.
При
осиплости и потере голоса не переходите на шёпот – это, наоборот, напрягает
связки. Они еще больше отекают, что способствует не восстановлению голоса, а
усугублению осиплости.
При
осиплости вредно есть семечки, орешки, сухарики, острые приправы, цитрусовые,
газированные напитки – они раздражают слизистую оболочку гортани, вызывают
першение, кашель, хрипы, «забивают» голосовые связки.
Полезно
увлажнять слизистую полости рта – имейте всегда с собой бутылочку с водой и
периодически пейте маленькими глотками. Это хорошо и для профилактики ОРВИ –
ведь инфекция оседает прежде всего на слизистых горла.
Если
вы работаете голосом – не лишним будет тренировать свои связки. Элементарно надувайте
воздушные шарики, пойте, выразительно читайте вслух стихи, практикуйте различные
упражнения по технике речи.
Голос – визитная
карточка человека, именно поэтому в крупнейших банках мира многие сейфы
запрограммированы на голос владельца.
Голос человека
абсолютно уникален, как отпечатки пальцев. Специалисты утверждают, что голос
имеет большую силу, чем музыкальный инструмент.
Голос называют «вторым
лицом» – он способен раскрыть всю психологическую историю личности.
Высокий и звонкий
голос ассоциируется с юностью, энергичностью, неопытностью, а низкий – с
самодостаточностью, уверенностью, интеллектом. Человека с таким голосом
окружающие воспринимают как знающего, а следовательно, более авторитетного.


В целях обеспечения
санитарно-эпидемиологического благополучия населения Тоцкого района в связи с
распространением новой коронавирусной инфекции (COVID-19) в ГБУЗ «Тоцкая РБ»
создан оперативный штаб по предупреждению распространения коронавирусной инфекции
(COVID-19), создано положение об оперативном штабе ГБУЗ «Тоцкая РБ» по
предупреждению распространения коронавирусной инфекции (COVID-19). Кроме того в ГБУЗ «Тоцкая РБ» проводятся
неотложные мероприятия по предупреждению распространения коронавирусной
инфекции (COVID-19), а именно:
—
организована ежедневная обработка помещений ГБУЗ «Тоцкая РБ» дезинфицирующими
средствами, дезинфекция дверных ручек, выключателей, поручней, перил,
контактных поверхностей (столов и стульев), мест общего пользования (с
кратностью обработки каждые 2 часа) – входные группы, места приема пищи,
отдыха, санузлы;
—
организовано регулярное (каждые 2 часа) проветривание помещений;
—
имеются средств гигиены и дезинфекции;
—
в зоне приема граждан размещены стенды/памятки по мерам профилактики распространения
вируса, а также данная информация имеется на официальном сайте больницы в
разделе «Новости»;
—
время нахождения посетителя в помещениях
для приема организовано не более 15 минут;
—
организовано отдельное помещения для изоляции людей в случае выявления
подозрения на ухудшение самочувствия или симптомов заболевания до приезда
бригады скорой медицинской помощи. Администрация ГБУЗ «Тоцкая РБ»
убедительно просит граждан, прибывших на территорию Тоцкого района из
иностранных государств, либо из иных субъектов Российской Федерации:
—
незамедлительно сообщать о своем прибытии на территорию района и месте
жительства (пребывания) на ее территории по телефонам «горячей линии»
(8-800-302-50-50), либо министерства
здравоохранения Оренбургской области (8-800-200-56-03,
8(3532) 44-89-38), Управления Федеральной службы по надзору в сфере защиты
прав потребителей и благополучия человека по Оренбургской области (8-800-555-49-43, 8(3532)
44-23-51,44-23-54), федерального бюджетного учреждения здравоохранения
«Центр гигиены и эпидемиологии в Оренбургской области» (8(3532) 77-31-64), либо в регистратуру
ГБУЗ «Тоцкая РБ» (8(35349) 2-12-61). — обеспечить самоизоляцию на дому на
срок 14 дней со дня прибытия в Тоцкий район. При появлении признаков
респираторного заболевания незамедлительно обращаться за медицинской помощью с
вызовом медицинского работника на дом. Лиц, совместно проживающих с вышеуказанными
лицами, в отношении которых приняты постановления главного государственного
санитарного врача по Оренбургской области об изоляции, просим также обеспечить
самоизоляцию на дому в течение 14 дней. При появлении признаков респираторного
заболевания незамедлительно обращаться за медицинской помощью с вызовом
медицинского работника на дом.
Обследование пациентов с АГ проводится в соответствии со следующими задачами:
- определение стабильности повышения АД и степени тяжести АГ (таблица 1);
- исключение вторичной (симптоматической) АГ или идентификация ее формы;
- оценка общего сердечно-сосудистого риска:
выявление других ФР ССЗ, диагностика ПОМ и АКС, которые могут повлиять на прогноз и эффективность лечения; - выявление других ФР ССЗ, диагностика ПОМ и АКС, которые могут повлиять на прогноз и эффективность лечения;
Диагностика АГ и последующее обследование включают следующие этапы:
- повторные измерения АД;
- выяснение жалоб и сбор анамнеза;
- лабораторно-инструментальные методы исследования: более простые на I этапе и более сложные на II этапе обследования.
Правила измерения АД
Измерение АД проводит врач или медицинская сестра в амбулаторных условиях или стационаре (клиническое АД). Кроме того, АД также может регистрировать сам пациент или родственники в домашних условиях – самоконтроль АД (СКАД). Суточное мониторирование АД проводят медицинские работники амбулаторно или в условиях стационара. Клиническое измерение АД имеет наибольшую доказательную базу для обоснования классификации уровней АД, прогноза рисков, оценки эффективности терапии. Точность измерения АД и, соответственно, гарантия правильной диагностики АГ, определения ее степени тяжести зависят от соблюдения правил по его измерению.
Для измерения АД имеет значение соблюдение следующих условий.
Положение больного
Сидя в удобной позе; рука на столе и находится на уровне сердца; манжета накладывается на плечо, нижний край ее на 2 см выше локтевого сгиба.
Условия измерения АД
- Исключается употребление кофе и крепкого чая в течение 1 ч перед исследованием;
- Рекомендуется не курить в течение 30 мин до измерения АД;
- Отменяется прием симпатомиметиков, включая назальные и глазные капли;
- АД измеряется в покое после 5-минутного отдыха; в случае если процедуре измерения АД предшествовала значительная физическая или эмоциональная нагрузка, период отдыха следует продлить до 15–30 мин.
Оснащение
- Размер манжеты должен соответствовать размеру руки: резиновая раздуваемая часть манжеты должна охватывать не менее 80% окружности плеча; для взрослых лиц применяется манжета шириной 12–13 см и длиной
30–35 см (средний размер); но необходимо иметь в наличии большую и маленькую манжету для полных и худых рук соответственно. - Столбик ртути или стрелка тонометра перед началом измерения должны находиться на нулевой отметке.
Кратность измерения
- Для оценки уровня АД на каждой руке следует выполнить не менее двух измерений с интервалом не менее 1 мин; при разнице АД≥5 мм рт. ст. производят одно дополнительное измерение; за конечное (регистрируемое) значение принимается минимальное из трех измерений.
- Для диагностики АГ при небольшом повышении АД повторное измерение (2–3 раза) проводят через несколько месяцев.
- При выраженном повышении АД и наличии ПОМ, высоком и очень высоком риске ССО повторные измерения АД проводят через несколько дней.
Техника измерения
- Быстро накачать воздух в манжету до уровня давления, на 20 мм рт. ст. превышающего САД (по исчезновению пульса).
- АД измеряют с точностью до 2 мм рт. ст.
- Снижать давление в манжете со скоростью примерно 2 мм рт. ст. в 1 секунду.
- Уровень давления, при котором появляется 1-й тон, соответствует САД (1 фаза тонов Короткова).
- Уровень давления, при котором происходит исчезновение тонов (5 фаза тонов Короткова) соответствует ДАД; у детей, подростков и молодых людей сразу после физической нагрузки, у беременных и при некоторых патологических состояниях у взрослых, когда невозможно определить 5 фазу, следует попытаться определить 4 фазу тонов Короткова, которая характеризуется значительным ослаблением тонов.
- Если тоны очень слабы, то следует поднять руку и выполнить несколько сжимающих движений кистью, затем измерение повторить, при этом не следует сильно сдавливать артерию мембраной фонендоскопа.
- При первичном осмотре пациента следует измерить давление на обеих руках; в дальнейшем измерения проводят на той руке, на которой АД выше.
- У больных старше 65 лет, при наличии СД и у лиц, получающих антигипертензивную терапию (АГТ), следует также произвести измерение АД через 2 мин пребывания в положении стоя.
- Целесообразно измерять АД на ногах, особенно у больных моложе 30 лет; измерение проводится с помощью широкой манжеты (той же, что и у лиц с ожирением); фонендоскоп располагается в подколенной ямке; для выявления окклюзирующих поражений артерий и оценки лодыжечно-плечевого индекса измеряют САД с помощью манжеты, расположенной на лодыжке, и/или ультразвуковым методом.
- Частота сердечных сокращений подсчитывается по пульсу на лучевой артерии (минимум за 30 секунд) после второго измерения АД в положении сидя.
Измерение АД в домашних условиях
Показатели АД, полученные в домашних условиях, могут стать ценным дополнением к клиническому АД при диагностике АГ и контроле за эффективностью лечения, но предполагают применение других нормативов. Принято считать, что величина АД 140/90 ммрт. , измеренная на приеме у врача, соответствует АД примерно 130–135/85 мм рт. при измерении дома. Оптимальная величина АД при самоконтроле составляет 130/80 мм рт. Для СКАД могут быть использованы традиционные тонометры со стрелочными манометрами, но в последние годы предпочтение отдается автоматическим и полуавтоматическим приборам для домашнего применения, прошедшим строгие клинические испытания для подтверждения точности измерений. Следует с осторожностью трактовать результаты, полученные с помощью большинства имеющихся в настоящее время приборов, которые измеряют АД на запястье; необходимо также иметь в виду, что приборы, измеряющие АД в артериях пальцев кисти, отличает низкая точность получаемых при этом значений АД.
Величины АД, полученные при СКАД, позволяют точнее судить о прогнозе ССО. Проведение его показано при подозрении на изолированную клиническую АГ (ИКАГ) и изолированную амбулаторную АГ (ИААГ), при необходимости длительного контроля АД на фоне медикаментозного лечения, при АГ, резистентной к лечению. СКАД может применяться при диагностике и лечении АГ у беременных, пациентов с СД, пожилых лиц.
СКАД обладает следующими достоинствами:
- дает дополнительную информацию об эффективности АГТ;
- улучшает приверженность пациентов к лечению;
- измерение проводится под контролем пациента, поэтому, в отличие от СМАД, полученные цифры АД вызывают меньше сомнений по поводу надежности работы аппарата и условий измерения АД.
СКАД не может быть рекомендован в следующих ситуациях:
- измерение вызывает беспокойство у пациента;
- пациент склонен использовать полученные результаты для самостоятельной коррекции терапии.
Вместе с тем необходимо учитывать, что СКАД не может дать информацию об уровнях АД в течение «повседневной« дневной активности, особенно у работающей части населения, и в ночные часы.
Суточное мониторирование АД
Клиническое АД является основным методом определения величины АД и стратификации риска, но СМАД имеет ряд определенных достоинств:
- дает информацию об АД в течение «повседневной» дневной активности и ночные часы;
- позволяет уточнить прогноз ССО;
- более тесно связано с изменениями в органах-мишенях исходно и наблюдаемой их динамикой в процессе лечения;
- более точно оценивает антигипертензивный эффект терапии, так как позволяет уменьшить эффект «белого халата» и плацебо.
СМАД предоставляет важную информацию о состоянии механизмов сердечно-сосудистой регуляции, в частности позволяет определять суточный ритм АД, ночную гипотензию и гипертензию, динамику АД во времени и равномерность антигипертензивного эффекта препаратов.
Ситуации, в которых выполнение СМАД наиболее целесообразно:
- повышенная лабильность АД при повторных измерениях, визитах или по данным самоконтроля;
- высокие значения клинического АД у пациентов с малым числом ФР и отсутствием характерных для АГ изменений органов-мишеней;
- нормальные значения клинического АД у пациентов с большим числом ФР и/или наличием характерных для АГ изменений органов-мишеней;
- большие отличия в величине АД на приеме и по данным самоконтроля;
- резистентность к АГТ;
- эпизоды гипотензии, особенно у пожилых пациентов и больных СД;
- АГ у беременных и подозрение на преэклампсию.
Для проведения СМАД могут быть рекомендованы только аппараты, успешно прошедшие строгие клинические испытания по международным протоколам для подтверждения точности измерений. При интерпретации данных СМАД основное внимание должно быть уделено средним значениям АД за день, ночь и сутки (и их соотношениям). Остальные показатели представляют несомненный интерес, но требуют дальнейшего накопления доказательной базы.
Изолированная клиническая АГ
У некоторых лиц при измерении АД медицинским персоналом регистрируемые величины АД соответствуют АГ, тогда как показатели СМАД или АД, измеренного в домашних условиях, остаются в пределах нормальных величин, т. имеет место АГ «белого халата», или что более предпочтительно «изолированная клиническая АГ». ИКАГ выявляется примерно у 15% лиц в общей популяции. У этих лиц риск ССО меньше, чем у больных АГ. Однако по сравнению с нормотониками у этой категории лиц чаще наблюдаются органные и метаболические изменения. Достаточно часто ИКАГ со временем трансформируется в обычную АГ. Предвидеть возможность выявления АГ в каждом конкретном случае сложно, однако чаще ИКАГ наблюдается при АГ 1 степени у женщин, пожилых, некурящих лиц, недавно выявленой АГ и небольшом числе измерений АД в амбулаторных и клинических условиях.
Диагностику ИКАГ проводят на основании данных СКАД и СМАД. При этом наблюдается повышение клинического АД при повторных измерениях (как минимум трижды), тогда как показатели СКАД (среднее значение АД за 7 дней измерения) и СМАД находятся в пределах нормы (таблица 1). Диагностика ИКАГ, по данным СКАД и СМАД, может не совпадать, причем особенно часто это наблюдается у работающих пациентов. В этих случаях необходимо ориентироваться на данные СМАД. Установление данного диагноза требует проведения исследования для уточнения наличия ФР и ПОМ. У всех пациентов с ИКАГ необходимо использовать немедикаментозные методы лечения АГ. При наличии высокого и очень высокого риска ССО рекомендуется начать АГТ.
Изолированная амбулаторная АГ
Обратным феноменом для ИКАГ является «изолированная амбулаторная АГ» (ИААГ) или «маскированная» АГ, когда при измерении АД в медицинском учреждении выявляются нормальные величины АД, но результаты СКАД и/или СМАД указывают на наличие АГ. Информация об ИААГ пока весьма ограничена, но известно, что она выявляется примерно у 12–15% лиц в общей популяции. У этих пациентов по сравнению с нормотониками чаще выявляются ФР, ПОМ, а риск ССО практически такой же, как у пациентов с АГ.
Центральное АД
В артериальном русле наблюдаются сложные гемодинамические явления, приводящие к появлению так называемых «отраженных» пульсовых волн преимущественно от резистивных сосудов, и их суммации с основной (прямой) пульсовой волной, возникающей при выбросе крови из сердца. Суммация прямой и отраженных волн в фазу систолы приводит к формированию феномена «аугментации» (усиления) САД. Сумма прямой и отраженных волн отличается на разных сосудах, в результате АД (в первую очередь САД) отличается в различных магистральных сосудах и не совпадает с измеренным на плече. Так, хорошо известен факт, что в норме САД на нижних конечностях превосходит САД, измеренное на плече, на 5–20%. Большое прогностическое значение имеет АД в восходящей или центральной части аорты или «центральное» АД. В последние годы появились специальные методики (например, апланационная тонометрия лучевой или сонной артерии), которые позволяют исходя из количественной сфигмограммы и АД, измеренного на плече, рассчитывать центральное АД. Исследования показали, что это расчетное центральное АД в аорте может оказаться ценным при оценке эффективности проводимой терапии и, по-видимому, позволит выявить дополнительную группу пациентов с «псевдогипертонией», у которых имеет место нормальное центральное давление, но повышенное АД на плече из-за аномально высокой суммы прямой и отраженной волн давления в верхних конечностях. У пожилых больных большой вклад в повышение АД в плечевой артерии относительно АД в аорте вносит повышение жесткости ее стенки. Эти факты, несомненно, необходимо учитывать, но доказательная база в отношении преимуществ расчетного центрального давления перед традиционным АД, измеряемым на плече, требует проведения дальнейших полномасштабных исследований.
Методы обследования
После выявления АГ следует обследовать пациента на предмет исключения симптоматических АГ, определить степень и стадию АГ, а также риск ССО.
Сбор анамнеза
Тщательно собранный анамнез обеспечивает возможность получения важной информации о сопутствующих ФР, признаках ПОМ, АКС и вторичных формах АГ. В таблице 6 представлены сведения, которые необходимо выяснить у пациента при беседе с ним.
Таблица 6. Рекомендации по сбору анамнеза у больных АГ
Длительность существования АГ, уровни повышения АД, наличие гипертонических кризов. Диагностика вторичных форм АГ:семейный анамнез почечных заболеваний (поликистоз почек);
наличие в анамнезе почечных заболеваний, инфекций мочевого пузыря, гематурии, злоупотребление анальгетиками (паренхиматозные заболевания почек);
употребление различных лекарств или веществ: оральные противозачаточные средства, назальные капли, стероидные и нестероидные противовоспалительные средства, кокаин, эритропоэтин, циклоспорин;
эпизоды пароксизмального потоотделения, головных болей, тревоги, сердцебиений (феохромоцитома);
мышечная слабость, парестезии, судороги (альдостеронизм)
Факторы риска:наследственная отягощенность по АГ, ССЗ, ДЛП, СД;
наличие в анамнезе больного ССЗ, ДЛП, СД;
курение;
нерациональное питание;
ожирение;
низкая физическая активность;
храп и указания на остановки дыхания во время сна (сведения со слов родственников пациента);
личностные особенности пациента
Данные, свидетельствующие о ПОМ и АКС:головной мозг и глаза – головная боль, головокружения, нарушение зрения, речи, ТИА, сенсорные и двигательные расстройства;
сердце – сердцебиение, боли в грудной клетке, одышка, отеки;
почки – жажда, полиурия, никтурия, гематурия, отеки;
периферические артерии – похолодание конечностей, перемежающаяся хромота. Предшествующая антигипертензивная терапия: применяемые антигипертензивные препараты, их эффективность и переносимостьОценка возможности влияния на АГ факторов окружающей среды, семейного положения, рабочей обстановки
Примечание. здесь и далее: ТИА – транзиторная ишемическая атака.
Физикальное исследование
Физикальное обследование больного АГ, направлено на выявление ФР, признаков вторичного характера АГ и органных поражений. Измеряют рост, массу тела с вычислением индекса массы тела (ИМТ) в кг/м2 и окружность талии (ОТ). Данные физикального обследования, указывающие на вторичный характер АГ, и органные поражения представлены в таблице 7.
Таблица 7. Данные физикального обследования, указывающие на вторичный характер АГ и органную патологию
Лабораторные и инструментальные методы исследования
При обследовании больного АГ необходимо идти от простых методов исследования к более сложным. На первом этапе выполняют рутинные исследования, обязательные у каждого больного для диагностики АГ. Если на этом этапе у врача отсутствуют основания подозревать вторичный характер АГ и полученных данных достаточно для четкого определения группы риска пациента и, соответственно, тактики лечения, то на этом обследование может быть закончено. На втором этапе рекомендуются дополнительные исследования для уточнения формы вторичной АГ, оценки ФР, ПОМ и АКС. Профильные специалисты по показаниям проводят углубленное обследование пациента, когда требуется подтвердить вторичный характер АГ и тщательно оценить состояние больных при осложненном течении АГ (таблица 8).
Таблица 8. Лабораторно-инструментальные методы исследования
Исследование состояния органов-мишеней
Обследование с целью выявления ПОМ чрезвычайно важно, так как оно позволяет не только определить риск развития ССО, но и проследить за состоянием больных в динамике, оценить эффективность и безопасность АГТ. Для выявления ПОМ используют дополнительные методы исследования сердца, магистральных артерий, почек, головного мозга. Выполнение этих исследований показано в тех случаях, когда они могут повлиять на оценку уровня риска и тактику ведения пациента.
Сердце – для оценки состояния сердца выполняются ЭКГ и ЭхоКГ. ЭКГ по критериям индекса Соколова-Лайона (SV1+RV5–6>38 мм) и Корнельского произведения ((RAVL+SV5) мм × QRS мс >2440 мм × мс) позволяет выявить ГЛЖ. Более чувствительным и специфичным методом оценки поражения сердца при АГ является расчет ИММЛЖ с помощью ЭхоКГ*. Верхнее значение нормы для этого показателя составляет 124 г/м2 для мужчин и 109 г/м2 для женщин. По соотношению толщины задней стенки левого желудочка (ТЗСЛЖ) и его радиуса (РЛЖ), а также с учетом величины ИММЛЖ можно определить тип ремоделирования ЛЖ. При ТЗСЛЖ/РЛЖ >0,42 и увеличении ИММЛЖ имеет место концентрическая ГЛЖ, при ТЗСЛЖ/РЛЖ <0,42 и увеличении ИММЛЖ – эксцентрическая ГЛЖ, в случае же ТЗСЛЖ/РЛЖ >0,42 и нормальном ИММЛЖ – концентрическое ремоделирование. Прогностически наименее благоприятной является концентрическая ГЛЖ. ЭхоКГ позволяет также оценить диастолическую и систолическую функции ЛЖ.
ИММЛЖ = ММЛЖ/площадь поверхности тела
Площадь поверхности тела = масса тела0,425 (кг) × рост0,725 (см) × 0,007184 (г/м2).
Сосуды. Для диагностики поражения магистральных артериальных сосудов при АГ проводят УЗИ общей сонной артерии, что позволяет выявить признаки ремоделирования (гипертрофии) ее стенки по увеличению ТИМ>0,9 мм. ТИМ>1,3 мм, или локальное утолщение на 0,5 мм или на 50% относительно соседних участков в области бифуркации или внутренней сонной артерии, расценивается как признак ее атеросклеротического поражения.
С помощью допплерографии на сосудах лодыжки и плеча или измерения на них АД можно рассчитать лодыжечно-плечевой индекс. Снижение его величины менее 0,9 свидетельствует об облитерирующем поражении артерий нижних конечностей и может расцениваться как косвенный признак выраженного атеросклероза.
Существует высокая степень корреляции между вероятностью развития ССО и жесткостью крупных (эластических) артерий, оцениваемой по величине скорости распространения пульсовой волны на участке между сонной и бедренной артериями. Наибольшая вероятность осложнений наблюдается при повышении скорости пульсовой волны более 12 м/с.
Почки. Для диагностики патологии почек и уточнения их функционального состояния исследуют уровень креатинина в сыворотке крови и экскрецию белка с мочой. Обязательно рассчитывают клиренс креатинина по формуле Кокрофта-Гаулта и СКФ по MDRD-формуле. Клиренс креатинина ниже 60 мл/мин, или СКФ <60 мл/мин/1,73 м2, свидетельствует о начальных изменениях функции почек даже при нормальном уровне креатинина в крови. Исследование мочи на наличие альбумина с помощью тест-полосок проводят всем пациентам. При отрицательном результате рекомендуется использование специальных методов для выявления МАУ (30–300 мг/сут). МАУ подтверждает наличие у пациента нефропатии, которая является важным предиктором ССО. Показано определение концентрации мочевой кислоты в крови, так как гиперурикемия часто наблюдается при нелеченой АГ, особенно в рамках МС, и может коррелировать с наличием нефроангиосклероза.
Исследование сосудов глазного дна целесообразно у молодых пациентов и больных с тяжелой АГ, так как небольшие изменения сосудов сетчатки часто являются неспецифичными и присутствуют без связи с АГ. Выраженные изменения – кровоизлияния, экссудаты и отек соска зрительного нерва – у больных с тяжелой АГ ассоциируются с повышенным сердечно-сосудистым риском.
Головной мозг. Проведение КТ или МРТ позволяет уточнить наличие, характер и локализацию патологических изменений, выявить зоны лейкоареоза и бессимптомно перенесенные МИ. Эти методы относятся к дорогостоящим и не являются повсеместно доступными, но их высокая информативность служит основанием для широкого использования в клинической практике. У пожилых пациентов с АГ часто необходимо проведение специальных тестов с использованием опросников для раннего выявления нарушения когнитивных функций.
Генетический анализ у больных АГ
У больных АГ часто прослеживается отягощенный семейный анамнез по ССЗ, что является основанием предполагать ее наследственный характер. ГБ имеет многофакторную этиологию и относится к полигенным заболеваниям. В ряде исследований показано повышение уровня экспрессии и наличие «неблагоприятных» вариантов полиморфизма генов, кодирующих прессорные системы регуляции АД, такие как ангиотензинпревращающий фермент (АПФ), ангиотензиноген, рецепторы к ангиотензину II (А II) и др. Роль этих генетических факторов в патогенезе ГБ нуждается в дальнейшем изучении. Генетическая предрасположенность к АГ может оказывать влияние на эффективность и переносимость АГТ. В клинической практике важно обнаружить или исключить редкие, моногенные формы наследственной АГ. К ним относятся, в частности, синдром Лиддля, патология амилоидчувствительных эпителиальных натриевых каналов, синдром кажущейся избыточности минералокортикоидной активности и гиперальдостеронизм, корригируемый глюкокортикоидами. Генетическое исследование и выявление мутантного гена позволяют в таких случаях выявить причину АГ и в ряде случаев провести патогенетическую терапию.
Показания к госпитализации
Показаниями к госпитализации больных АГ служат:
- неясность диагноза и необходимость в специальных, чаще инвазивных, методах исследований для уточнения формы АГ;
- трудности в подборе медикаментозной терапии – частые ГК, рефрактерная АГ.
Показания к экстренной госпитализации:
- ГК, не купирующийся на догоспитальном этапе;
- ГК с выраженными проявлениями гипертонической энцефалопатии;
- осложнения АГ, требующие интенсивной терапии и постоянного врачебного наблюдения: ОКС, отек легких, МИ, субарахноидальное кровоизлияние, остро возникшие нарушения зрения и др.;
Классификация и стадии развития артериальной гипертензии
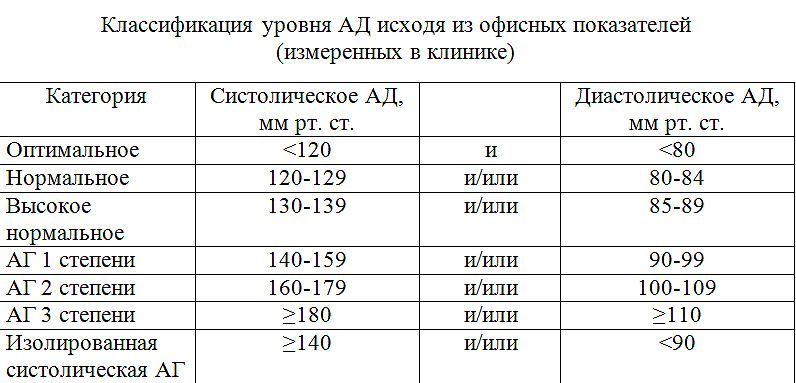
Если значения систолического и диастолического АД попадают в разные категории, то степень артериальной гипертонии оценивается по наивысшему из двух значений, причем неважно — систолическому или диастолическому. Степень повышения АД при диагностике гипертонической болезни устанавливают при неоднократных измерениях в разные дни.
Этих стадий три:
- I стадия подразумевает, что пока еще нет явного поражения тех органов, которые наиболее часто поражаются при этой болезни: отсутствует увеличение (гипертрофия) левого желудочка сердца, нет значительного снижения скорости фильтрации в почках, которая определяется с учетом уровня креатинина в крови, в моче не выявляется белок альбумин, не обнаруживается утолщение стенок сонных артерий или атеросклеротические бляшки в них, и т. д. Такое поражение внутренних органов обычно протекает бессимптомно.
- Если есть хотя бы один из перечисленных признаков, диагностируют II стадию гипертонической болезни.
- Наконец, о III стадии гипертонической болезни говорят тогда, когда имеется хотя бы одно сердечно-сосудистое заболевание с клиническими проявлениями, связанное с атеросклерозом (инфаркт миокарда, инсульт, стенокардия напряжения, атеросклеротическое поражение артерий нижних конечностей), или, например, серьезное поражение почек, проявляющееся выраженным снижением фильтрации и/или значительной потерей белка с мочой.
Не всегда эти стадии закономерно сменяют одна другую: например, человек перенес инфаркт миокарда, а через несколько лет присоединилось повышение АД — получается, у такого больного гипертоническая болезнь сразу III стадии. Смысл выделения стадий в основном состоит в том, чтобы ранжировать больных по степени риска сердечно-сосудистых осложнений. От этого зависят и лечебные мероприятия: чем выше риск, тем интенсивнее проводимое лечение. Риск при формулировке диагноза оценивают четырьмя градациями. При этом 4-ая градация соответствует наибольшему риску.
Комитет экспертов
Карпов Ю. , председатель (Москва), Белоусов Ю. (Москва), Волкова Э. (Челябинск), Галявич А. (Казань), Гринштейн Ю. (Красноярск), Ерегин С. (Ярославль), Зыков К. (Москва), Карпов Р. (Томск), Кисляк О. (Москва), Кобалава Ж. (Москва), Кухарчук В. (Москва), Литвин А. (Москва), Лопатин Ю. (Волгоград), Мартынов А. (Москва), Медведева И. (Тюмень), Милягин В. (Смоленск), Мычка В. (Москва), Недбайкин А. (Брянск), Недогода С. (Волгоград), Никитин Ю. (Новосибирск), Оганов Р. (Москва), Остроумова О. (Москва), Ощепкова Е. (Москва), Перепеч Н. (Санкт-Петербург), Подзолков В. (Москва), Поздняков Ю. (Московская область), Рогоза А. (Москва), Симонова Г. (Новосибирск), Скворцова В. (Москва), Скибицкий В. (Краснодар), Терещенко С. (Москва), Ткачева О. (Москва), Туев А. (Пермь), Тюрина Т. (Ленинградская область), Фомин В. (Москва), Чихладзе Н. (Москва), Чумакова Г. (Барнаул), Шалаев С. (Тюмень), Шальнова С. (Москва), Шестакова М. (Москва), Якушин С. (Рязань)
Выпуск российских национальных рекомендаций по диагностике и лечению артериальной гипертензии поддержан научными грантами компаний:
Лаборатории Сервье МСД Фармасьютикалс Никомед
СВОЙ САХАР А ВЫ ?»


Кардиология
и мы свяжемся с вами
Преимущества обучения в нашем центре
Консультируем по любым вопросам в рамках НМО
Выдаем документы установленного образца. Состоим в реестре ФИС ФРДО
Более 2000 программ зарегистрировано по портале НМО
Программы комплексного сопровождения НМО под ключ для тех, кто ценит время
Индивидуальная стоимость при заявке от 3 человек
Оплата обучения за счет средств ТФОМС
Обучение в рассрочку до 12 месяцев
Доставка документов по всей России
Динамическое наблюдение
Достижение и поддержание целевых уровней АД требуют длительного врачебного наблюдения с регулярным контролем выполнения пациентом рекомендаций по изменению образа жизни и соблюдению режима приема назначенных антигипертензивных средств, а также коррекции терапии в зависимости от эффективности, безопасности и переносимости лечения. При динамическом наблюдении решающее значение имеют установление личного контакта между врачом и больным, обучение пациентов в школах для больных АГ, повышающее приверженность больного к лечению.
- При назначении АГТ плановые визиты больного к врачу для оценки переносимости, эффективности и безопасности лечения, а также контроля выполнения полученных рекомендаций проводятся с интервалом 3–4 нед до достижения целевого уровня АД.
- При недостаточной эффективности АГТ может быть произведена замена ранее назначенного препарата или присоединение к нему еще одного антигипертензивного средства.
- При отсутствии эффективного снижения АД на фоне 2-компонентной терапии возможно присоединение третьего препарата (одним из трех препаратов, как правило, должен быть диуретик) с обязательным последующим контролем эффективности, безопасности и переносимости комбинированной терапии.
- После достижения целевого уровня АД на фоне проводимой терапии последующие визиты для пациентов со средним и низким риском, которые регулярно измеряют АД дома, планируются с интервалом в 6 месяцев. Для больных с высоким и очень высоким риском, пациентов, получающих только немедикаментозное лечение, и лиц с низкой приверженностью к лечению интервалы между визитами не должны превышать 3 месяцев.
- На всех плановых визитах необходимо контролировать выполнение пациентами рекомендаций по лечению. Поскольку состояние органов-мишеней изменяется медленно, контрольное обследование пациента для уточнения их состояния нецелесообразно проводить чаще 1 раза в год.
- Лечение пациента с АГ проводится постоянно или, по сути дела, у большинства больных пожизненно, так как его отмена сопровождается повышением АД. При стойкой нормализации АД в течение 1 года и соблюдении мер по изменению ОЖ у пациентов с низким и средним риском возможно постепенное уменьшение количества и/или снижение доз принимаемых АГП. Снижение дозы и/или уменьшение числа используемых медикаментов требуют увеличения частоты визитов к врачу и проведения самоконтроля АД дома, для того, чтобы убедиться в отсутствии повторных повышений АД.



