В 3 месяца начинается вакцинация против коклюша, дифтерии, столбняка, полиомиелита. В Национальный календарь защита от данных инфекций введена в 1953 году, а против столбняка с 1966. Для вакцинации используются следующие вакцины:
— АКДС – это адсорбированная комбинированная вакцина, которая содержит убитую цельную коклюшную палочку (поэтому она еще называется цельноклеточная), анатоксин (обезвреженный токсин) дифтерийный и анатоксин столбнячный. Это российская вакцина (Микроген) и ее использование практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша.
Единственное, что не нравится многим родителям – это подъем температуры в первые сутки – это вариант нормальной реакции на вакцинацию, так как клетки иммунной системы начинают активно работать в ответ на контакт с обломками коклюшной палочки.
Но вакцинопрофилактика постоянно совершенствуется, и в настоящее время выпускаются вакцины бесклеточные (или ацеллюлярные). Данные вакцины содержат только 2 или 3 коклюшных антигена, в их составе нет целой коклюшной палочки (до 3000 коклюшных антигена). Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
— первая вакцина, зарегистрированная в России в начале 2000 годов – Инфанрикс (ГлаксоСмитКляйн, Бельгия). Вакцина содержит 3 коклюшных антигена, дифтерийный и столбнячный анатоксины.
— несколько позже зарегистрирована вакцина Инфанрикс гекса (ГлаксоСмитКляйн. Бельгия). В дополнение к составу предыдущей вакцины здесь содержится еще инактивированная вакцина против полиомиелита, гепатита В и вакцина Хиберикс (против гемофильной палочки, которая является причиной осложнений при ОРВИ у детей раннего возраста).
— Пентаксим (Санофи, Франция), зарегистрирована и с успехом применяется в России с 2008 года. В своей комбинации данная вакцина содержит еще и инактивированную (убитую) вакцину против полиомиелита, вакцину против гемофильной палочки.
В редакции основного приказа по вакцинации в рамках Национального календаря N125н от 13. 2017 есть следующие дополнения – определены дети из группы риска для вакцинации против гемофильной палочки и полного курса вакцинации инактивированной полиомиелитной вакциной:
- С иммунодефицитными состояниями;
- С анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- С аномалиями развития кишечника;
- С онкологическими заболеваниями и /или длительно получающим иммуносупрессивную терапию;
- Рожденные от матерей с ВИЧ инфекцией;
- Находящиеся в домах ребенка;
- Недоношенные и маловесные дети.
Вакцинация и ревакцинация детям, относящимся к группам риска, может осуществляться иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин (например, Пентаксим), предназначенных для применения в соответствующие возрастные периоды (редакция приказа МЗ РФ N 175н от 13. 2017г).
Дети, не входящие в группу риска, могут по желанию родителей привиться бесклеточными препаратами для вакцинации против коклюша, дифтерии и столбняка платно. Информацию в таком случае можно получить у участкового педиатра.
Могут быть и другие варианты вакцинации детей, что зависит от возможностей регионального бюджета.
В 2016 году в России зарегистрирована вакцина Адасель (Санофи, Франция), она также не содержит целую коклюшную палочку, а содержание дифтерийного и столбнячного анатоксинов в составе меньше, чем в других препаратах. Данная вакцина, в основном, предназначена для ревакцинации детей старше 4 лет и взрослых (после 14 лет можно каждые 10 лет), так как иммунитет против коклюша недлительный.
Для детей, кто не привит вовремя и имеет возраст старше 4 лет, по Национальному календарю прививаются только против дифтерии и столбняка (вакцинация АКДС препаратом проводится до 4 лет, препаратом Инфанрикс гекса до 36 мес), но по желанию родителей может быть выполнена вакцинация и препаратами Пентаксим и Инфанрикс, так как они не имеют возрастных ограничений.
Для вакцинации против полиомиелита также существуют изменения в Национальном календаре с 2014 года.
Если раньше для массовой вакцинации с 1958-59 годов использовали живую ослабленную вакцину Сэбина (она содержала 3 вакцинных штамма полиовируса), далее для предупреждения вакциноассоциированного полиомиелита у привитых и у контактных непривитых с 2014 года схема вакцинации изменилась:
-V1 и V2 все дети получают инактивированную вакцину в 3 мес. и в 4,5 мес
-V3 в 6 мес. и последующие ревакцинации в 1 г 6 мес. , 1 г 8 мес. и в 14 лет получают оральной полиомиелитной вакциной ОПВ, причем с весны 2017 года ОПВ содержит только 2 штамма прививочных вирусов – I и III- БиВак полио (ФНЦИРИП им Чумакова, Россия).
Инактивированные вакцины, зарегистрированные в России:
- Имовакс Полио (Санофи, Франция) – применяется на сегодня в составе комбинированной вакцины Пентаксим,
- Полиорикс (ГлаксоСмитКляйн, Бельгия) – применяется на сегодня в составе комбинированной вакцины Инфанрикс гекса,
- Полимилекс (Нанолек, Россия) – применяется для проведения V1 и V2 против полиомиелита с весны 2017 г.
Дифтерия – это серьезная инфекция, которой болеют и взрослые, и дети. Причина инфекции – дифтерийная палочка, которая передается воздушно-капельным путем, иногда через общие игрушки, предметы быта. Дифтерия поражает нос, глотку, гортань, реже – кожу, глаза. У больного образуются пленки в зеве, которые могут распространиться в нос и гортань и перекрыть дыхание. У детей до года пленки сразу переходят на гортань, голосовые связки, появляется круп (отек гортани). В этих случаях требуются неотложные мероприятия, иначе человек задохнется. Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Привитые люди не болеют тяжелой опасной формой дифтерии. У них возможно развитие ангины, но жизни это не угрожает.
Столбняк (тетанус) – острая инфекция с поражением нервной системы, вызванное токсином, который выделяет столбнячная палочка, когда попадает в рану из земли. Столбняк протекает крайне тяжело и может развиться в любом возрасте. Токсин поражает нервную систему, при этом возникают мышечные спазмы и судороги. Смертность при столбняке достигает 90%. Иммунитет при вакцинации формируется против токсина, как и при дифтерии.
Коклюш – заболевание с особым поражением дыхательной системы, характеризуется приступообразным «спазматическим» кашлем. Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Полиомиелит – вызывается тремя типами полиомиелитных вирусов, передаётся с водой и пищей. От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
Вакцины АКДС и инактивированная против полиомиелита вводятся внутримышечно в переднебоковую поверхность бедра.
План вакцинации.
Вакцинация АКДС и против полиомиелита начинается в 3 мес. После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
Возраст
Первая вакцинация АКДС и Полимилекс
3 месяца
Вторая вакцинация АКДС и Полимилекс
4,5 месяца
Третья вакцинация АКДС и БиВак полио Ревакцинация 1 АКДС и БиВак полиоРевакцинация 2 Бивак полиоРевакцинация 2 АДС-мРевакцинация 3 АДС-м и БиВак полио
6 месяцев 18 месяцев20 месяцев7 лет14 лет
Побочные эффекты.
Вакцина АКДС вызывает умеренные побочные эффекты: небольшая лихорадка в первые сутки; умеренная болезненность, покраснение и припухание в месте инъекции может возникнуть при V 3 или R 1. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки, редко (до 4 % может быть подъем t выше 38). При t выше 38,5 необходимо дать в домашних условиях жаропонижающие препараты по рекомендации врача парацетамол или ибупрофен. В случае повторного подъема t или недостаточного ответа на жаропонижающие препараты нужно вызвать педиатра или скорую помощь и объем необходимой терапии назначит врач. Обтирания водкой или спиртом не рекомендуется.
У детей, склонных к аллергическим реакциям, может быть сыпь, поэтому педиатр может назначить противоаллергические препараты до и после вакцинации.
Серьезные осложнения, вызванные АКДС – иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол или ибупрофен).
Для того, чтобы уменьшить число побочных эффектов на цельноклеточную АКДС вакцину, её можно заменить комбинированным аналогом (вакцина Пентаксим, Инфанрикс), в которых цельноклеточный коклюшный компонент (до 3000 антигенов) заменен на бесклеточный вариант (2-3 антигена), который практически не вызывает побочных реакций. Кроме того, комбинированные вакцины значительно снижают инъекционную нагрузку, позволяют уменьшить суммарную дозу дополнительных веществ (стабилизаторы вакцин, консерванты).
После прививки коклюша иммунитет недолгосрочный и спустя 5-7 лет можно заболеть коклюшем. Для ревакцинации в 7 лет, 14 лет и далее ч/з 10 лет можно использовать вакцину Адасель. Единственное, привитые могут заболеть в более стертой форме – в диагнозе может звучать бронхит или пневмония, может не быть характерных приступов спазматического кашля, но для непривитых такой больной является источником инфекции.
Фармакодинамика
Вакцина против дифтерии, столбняка и коклюша. Через 1 месяц после трёхдозового курса первичной вакцинации, проведённого в первые 6 месяцев жизни, более чем у 99 % иммунизированных детей титры антител к дифтерийному и столбнячному анатоксинам составляют более 0,1 ME/мл. Антитела к коклюшным антигенам (КА, ФГА и пертактину) вырабатываются более чем у 95 % привитых.
После ревакцинации данной вакциной на 2 году жизни (13–24 месяца) у всех детей, которые были первично иммунизированы этой вакциной, титры антител к дифтерийному и столбнячному анатоксинам составляют более 0,1 ME/мл. Вторичный иммунный ответ на коклюшные антигены наблюдается более чем у 96 % детей.
Защитная эффективность вакцины достигает в среднем 88 %.
Показания
- Первичная вакцинация против дифтерии, столбняка и коклюша у детей с 3 месяцев;
- ревакцинация детей, которые ранее были иммунизированы 3 дозами бесклеточной коклюшно-дифтерийно-столбнячной или цельноклеточной коклюшно-дифтерийно-столбнячной вакцины.
При начале курса вакцинации цельноклеточной коклюшно-дифтерийно-столбнячной вакциной возможно введение последующих доз бесклеточной коклюшно-дифтерийной-столбнячной вакцины и наоборот.
Противопоказания
- Выраженная реакция (температура более 40 °C, гиперемия или отёк более 8 см в диаметре) или осложнение (коллапс или шокоподобное состояние, развившиеся в течение 48 часов после введения вакцины; непрерывный плач, длящийся 3 часа и более, возникший в течение 48 часов после введения вакцины; судороги, сопровождающиеся или не сопровождающиеся лихорадочным состоянием, возникшие в течение 3 суток после вакцинации) на предыдущее введение данной вакцины;
- энцефалопатия, развившаяся в течение 7 дней после предыдущего введения вакцины, содержащей коклюшный компонент. В этом случае курс вакцинации следует продолжать дифтерийно-столбнячной вакциной;
- повышенная чувствительность к любому компоненту настоящей вакцины, а также в случае, если у пациента возникали симптомы повышенной чувствительности после её предыдущего введения.
С осторожностью
Как и при введении любых других вакцин, следует иметь наготове все необходимое для купирования возможной анафилактической реакции на вакцину. Поэтому вакцинированный должен находиться под медицинским наблюдением в течение 30 минут после иммунизации.
Следует применять с осторожностью у пациентов с тромбоцитопенией или с нарушениями системы свёртывания крови, поскольку у таких пациентов внутримышечная инъекция может стать причиной кровотечения. Для предотвращения кровотечения следует надавить на место инъекции, не растирая его, в течение не менее 2-х минут.
Способ применения и дозы
Разовая доза вакцины составляет 0,5 мл.
Курс первичной вакцинации состоит из 3-х доз вакцины, вводимых согласно Национальному календарю профилактических прививок России в 3; 4,5 и 6 месяцев жизни; ревакцинацию проводят в 18 месяцев.
Перед введением вакцину хорошо встряхивают до образования однородной мутной суспензии и внимательно просматривают. В случае обнаружения посторонних частиц, неразбивающихся хлопьев или изменения внешнего вида вакцину не используют.
Вакцину вводят внутримышечно и чередуют места введения в течение курса вакцинации.
Вакцину ни при каких обстоятельствах не вводят внутривенно.
Побочные действия
Боль, покраснение, отёк.
Общие симптомы
Повышение температуры тела, необычный плач, рвота, диарея, отказ от еды и питья, беспокойство.
Редко
Аллергические реакции, включая анафилактоидные.
В отдельных случаях
Коллапс, шокоподобные состояния (гипотонически-гипореспонсивные эпизоды) и судороги в течение 2–3 дней после вакцинации (такие побочные эффекты были преходящими и не приводили к каким-либо последствиям).
Дерматологические реакции
Кашель, ринит, бронхит, другие инфекции верхних дыхательных путей, средний отит.
Побочные реакции после ревакцинации, проведённой после первичной вакцинации этой же вакциной
Кашель, фарингит, бронхит, другие инфекции верхних дыхательных путей, ринит, нарушение дыхания, вирусная инфекция, средний отит.
Взаимодействие
В соответствии с правилами, принятыми в России, можно вводить одновременно (в один день) с другими вакцинами Национального календаря профилактических прививок и инактивированными вакцинами календаря профилактических прививок по эпидемическим показаниям. При этом другие вакцины следует вводить в другие участки тела.
Допускается смешивать вакцину с вакциной против Haemophilus influenzae тип b.
Особые указания
Перед вакцинацией следует изучить анамнез ребёнка, обращая внимание на предшествующее введение вакцин и связанное с этим возникновение побочных реакций, а также провести осмотр.
Введение вакцины следует отложить при наличии у ребёнка острого заболевания, сопровождающегося повышением температуры. При инфекционном заболевании в лёгкой форме вакцинацию можно проводить после нормализации температуры.
ВИЧ-инфекция не является противопоказанием к вакцинации.
При введении вакцины пациентам, проходящим курс иммуносупрессивной терапии, или пациентам с иммунодефицитными состояниями, адекватный иммунный ответ может быть не достигнут.
Следующие состояния являются противопоказаниями к введению цельноклеточных АКДС-вакцин и могут быть отнесены к общим мерам предосторожности при введении вакцины:
- температура 40,5 °C и выше в течение 48 часов после вакцинации, не связанная с другими причинами, кроме введения вакцины;
- коллапс или шокоподобное состояние (гипотоническо-гипореспонсивный эпизод), развившиеся в течение 48 часов после введения вакцины;
- непрерывный плач, длящийся 3 часа и более, возникший в течение 48 часов после введения вакцины;
- судороги, сопровождаемые или несопровождаемые лихорадочным состоянием, возникшие в течение трёх суток после вакцинации.
У детей с прогрессирующими неврологическими расстройствами, включая инфантильные спазмы, неконтролируемую эпилепсию или прогрессирующую энцефалопатию, введение вакцины с коклюшным компонентом (цельноклеточным или бесклеточным) необходимо отложить до стабилизации состояния. Решение о назначении вакцины с коклюшным компонентом должно быть принято на индивидуальной основе после тщательной оценки пользы и рисков.
Наличие фебрильных судорог в анамнезе, а также судорог в семейном анамнезе не является противопоказанием, но требует особого внимания.
Необходимо учитывать потенциальный риск апноэ и необходимость мониторинга дыхательной функции в течение 48–72 часов при проведении курса первичной вакцинации детей, родившихся преждевременно (≤28 недель гестации) и, особенно, детей с респираторным дистресс-синдромом. Ввиду необходимости вакцинации детей данной группы, вакцинацию нельзя откладывать или отказывать в её проведении.
Подробнее по теме
Ознакомьтесь с дополнительной информацией о действующем веществе Вакцина для профилактики дифтерии, столбняка и коклюша:
- Отзывы
- Вопросы
- Латинское название
Информация о действующем веществе Вакцина для профилактики дифтерии, столбняка и коклюша предназначена для медицинских и фармацевтических специалистов, исключительно в справочных целях. Инструкция не предназначена для замены профессиональной медицинской консультации, диагностики или лечения. Содержащаяся здесь информация может меняться с течением времени. Наиболее точные сведения о применении препаратов, содержащих активное вещество Вакцина для профилактики дифтерии, столбняка и коклюша, содержатся в инструкции производителя, прилагаемой к упаковке.
Дифтерия – это острое инфекционное заболевание, опасное для жизни. Оно протекает в виде острого воспаления верхних дыхательных путей, преимущественно глотки (примерно 90% случаев), носа, кожи в местах ее повреждения, глаз или половых органов.
Основную угрозу, однако, представляет не воспаление, а отравление токсином, который вырабатывает бактерия – возбудитель заболевания, при этом преимущественно поражаются сердечно-сосудистая и нервная системы.
Возбудитель дифтерии и пути заражения
Возбудителем дифтерии являются Corynebacterium diphteriae – грамположительные бактерии в виде палочек с характерными колбовидными утолщениями на концах, которые в мазках располагаются попарно, под углом в виде римской цифры V по отношению друг к другу. Дифтерийные палочки в процессе жизнедеятельности выделяют дифтерийный токсин, фермент нейраминидазу и другие биохимически активные соединения.
Синтез дифтерийного токсина микробными клетками контролируется специальным геном tox. Бактерии могут терять его в процессе жизнедеятельности, утрачивая вместе с ним и свою способность вырабатывать токсин (токсигенность). И, наоборот, изначально нетоксигенные штаммы могут приобретать патогенные свойства, к счастью, это случается крайне редко.
Заболевание передается воздушно-капельным путем от больных дифтерией или от здоровых носителей инфекции, значительно реже – через предметы обихода.
Группа риска
Наиболее восприимчивы к заражению дифтерией дети в возрасте 3–7 лет, но в последние годы увеличилась заболеваемость подростков и взрослых. Источником инфекции являются больные люди или здоровые носители токсигенных бактерий. Наиболее заразны страдающие дифтерией зева, носа и гортани, так как они активно выделяют возбудителей заболевания с выдыхаемым воздухом. Больные дифтерией глаз, кожи могут распространять инфекцию контактным путем (руки, предметы быта). Здоровые носители бактерий гораздо менее заразны, но отсутствие у них каких-либо внешних признаков их состояния не позволяет контролировать распространение ими инфекции, ведь выявить их можно только случайно в ходе массовых диспансерных обследований. В результате большинство случаев заражения дифтерией обусловлено контактом со здоровыми носителями дифтерийной палочки.
Инкубационный период (время от момента заражения до появления первых признаков заболевания) составляет 2–10 дней.
Дифтерийный токсин
Токсин, вырабатываемый дифтерийной палочкой, состоит из нескольких компонентов. Один из них – фермент гиалуронидаза разрушает гиалуроновую кислоту капилляров и увеличивает их проницаемость, что приводит к выходу из сосудов и пропитыванию окружающих тканей плазмой крови с отложением белка фибриногена. Второй компонент – некротоксин разрушает клетки эпителия с выделением из них фермента тромбокиназы. Тромбокиназа способствует превращению фибриногена в фибрин и образованию на поверхности тканей фибринной пленки. При действии дифтерийного токсина на небные миндалины, которые покрыты несколькими слоями эпителиальных клеток, формируется фибиринная пленка, проникающая вглубь эпителия миндалин и плотно спаянная с ним.
Третий (основной) компонент – собственно токсин способен блокировать процессы клеточного дыхания и синтеза белковых молекул. Наиболее чувствительными к его действию являются капилляры, клетки миокарда и нервные клетки. В результате развивается дистрофия миокарда и инфекционно-токсический миокардит, повреждение капилляров приводит к инфекционно-токсическому шоку, повреждение шванновских клеток (вспомогательные клетки нервной ткани) приводит к демиелинизации нервных волокон (разрушение электроизолирующего слоя миелина с нарушением проведения нервных импульсов по нервным волокнам). Кроме того, дифтерийный токсин вызывает общую интоксикацию организма.
Симптомы и течение
Дифтерия зева обычно начинается с небольшого повышения температуры, незначительной болезненности при глотании, покраснения и отечности миндалин, формированию на них специфического пленчатого налета, увеличения передних верхних шейных лимфатических узлов. Цвет пленок – обычно белый в первые 2–3 дня заболевания, но потом приобретает серый или желтовато-серый цвет. Примерно через неделю заболевание, или заканчивается выздоровлением (легкая форма, как правило, у привитых от дифтерии), или переходит в более тяжелую токсическую форму, обусловленную системным действием дифтерийного токсина.
Токсическая форма дифтерии всегда протекает очень тяжело. Она характеризуется очень высокой температурой тела (39,5-41,0°С), сильными головными болями, сонливостью, апатией. Кожа становится бледной, во рту отмечается сухость, у детей возможна многократная рвота и боль в животе. Отек миндалин становится резко выраженным, может приводить к полному закрытию входа в глотку, распространяется на мягкое и твердое небо, часто также на носоглотку, дыхание затрудняется, голос часто становится гнусавым. Налет распространяется на все ткани ротоглотки. Классическим признаком токсической формы дифтерии зева является отек подкожной клетчатки в области шеи, а иногда и грудной клетки, в результате чего кожа приобретает студнеобразную консистенцию. Передние верхние шейные лимфатические узлы значительно увеличены и болезненны.
Дифтерия носа протекает на фоне нормальной или слегка повышенной температуры тела, интоксикация отсутствует. Из носовых ходов видно серозно-гнойное или кровянисто-гнойное отделяемое. На крыльях носа, щеках, лбу и подбородке появляются участки мокнутия, а затем сухие корочки. Внутри носа видны пленчатые налеты. Патологический процесс может также поражать придаточные пазухи носа. При токсической форме наблюдается отек подкожной клетчатки щек и шеи.
Дифтерия глаза протекает как банальный конъюнктивит и характеризуется умеренной гиперемией и отеком конъюнктивы века, небольшим количеством серозно-гнойного отделяемого из конъюнктивального мешка (катаральная форма). Пленчатая форма проявляется выраженным отеком век, наличием на их конъюнктиве трудно снимаемых пленок серовато-белого цвета. Токсическая форма также сопровождается отеком клетчатки вокруг глазницы.
Дифтерия кожи приводитк длительному не заживлению любых повреждений кожи, гиперемии, на коже присутствует грязно-серый налет, отмечается плотная инфильтрация окружающей кожи.
Диагностика
Диагностику дифтерии проводят на основании данных осмотра больного и результатов анализов. При осмотре за диагноз дифтерия говорят следующие признаки: наличие характерных пленок, а также затруднение дыхания и свистящий шум на вдохе, не характерные для ангины, лающий кашель. Диагноз дифтерии по характерным клиническим признакам при заболевании, протекающем в легкой форме, поставить сложнее.
- Общий анализ крови – признаки острого воспалительного процесса.
- Исследования мазка под микроскопом (бактериоскопия) – выявление имеющих характерный вид бактерий Corynebacterium diphteriae.
- Бактериологическое исследование – посев биологического материала на специальную питательную среду и культивирование колоний микроорганизмов.
- Определение уровня (титра) антитоксических антител (высокий титр – 0,05 МЕ/мл и выше позволяет исключить дифтерию).
- Серологическое исследование – определение специфических антител в сыворотке крови с помощью методов РПГА, ИФА и др.
Дифтерию зева нужно дифференцировать от острого тонзиллита (фолликулярная и лакунарная формы), ангины Симановского-Венсана (грибковое поражение), сифилитической ангины, ложнопленочной ангины при инфекционном мононуклеозе, паратонзиллярным абсцессом, эпидемическим паротитом, лейкозом. У детей необходимо отвести диагноз ложного крупа.
Лечение
Всех заболевших дифтерией, вне зависимости от тяжести состояния, необходимо госпитализировать в инфекционную больницу.
Лечение состоит в следующем:
- Диета – витаминизированная, калорийная, прошедшая тщательную кулинарную обработку еда.
- Этиотропная терапия (то есть направленная на устранение причины заболевания) – введение противодифтерийной сыворотки (ПДС), доза и количество раз введения зависят от тяжести и формы заболевания. При легкой форме ПДС вводится однократно внутримышечно в дозе 20–40 тыс. МЕ, при среднетяжелой форме – 50–80 тыс. МЕ однократно или, при необходимости, повторно в той же дозе через 24 часа. При лечении тяжелой формы заболевания суммарная доза увеличивается до 90–120 тыс. МЕ или даже до 150 тыс. МЕ (инфекционно-токсический шок, ДВС-синдром). При этом 2/3 дозы вводится сразу, и в течение первых суток госпитализации должно быть введено 3/4 суммарной дозы.
- Антибиотики: при легких формах – эритромицин, рифампицин внутрь, при среднетяжелых и тяжелых формах – инъекционное введение пенициллинов или цефалоспоринов. Продолжительность курса – 10–14 дней. Антибиотики не влияют на дифтерийный токсин, но уменьшают количество бактерий, его вырабатывающих.
- Местное лечение – полоскания и орошения дезинфицирующими растворами.
- Дезинтоксикационная терапия – глюкозо-солевыми растворами с учетом суточной потребности в жидкости и ее потерь (среднетяжелая и тяжелая форма).
- Глюкокортикостероиды – при среднетяжелой и тяжелой формах.
Лечение бактерионосителей проводят антибиотиками: тетрациклины (дети старше 9 лет), эритромицин, цефалоспорины на фоне общеукрепляющей терапии и устранения хронических очагов инфекции.
Осложнения
Среди наиболее серьезных осложненийдифтерии на сердечно-сосудистую систему можно выделить миокардиты, нарушения сердечного ритма.
Неврологические осложнения дифтерии обусловлены поражением различных черепных и периферических нервов и проявляются параличом аккомодации, косоглазием, парезами конечностей, а в более тяжелых случаях параличом дыхательных мышц и мышц диафрагмы.
Вторичными осложнениями дифтерии являются такие тяжелые патологические состояния как острые нарушения мозгового кровообращения (тромбозы, эмболия), метаболическая энцефалопатия, отек головного мозга, токсические поражения почек, дифтерийный гепатит, а также инфекционно-токсический шок и ДВС-синдром (синдром дессиминированного внутрисосудистого свертывания – тяжелое нарушение системы свертывания крови). Токсическая форма дифтерии может приводить к острой почечной, сердечно-сосудистой, дыхательной или полиорганнной недостаточности.
Неспецифическими осложнениями дифтерии являются паратонзиллярный абсцесс, отит, пневмония.
Вакцинация
Вакцинация от дифтерии проводится анатоксином, то есть инактивированным токсином. В ответ на его введение в организме образуются антитела не к Corynebacterium diphteriae, а к дифтерийному токсину.
Дифтерийный анатоксин входит в состав комбинированных отечественных вакцин АКДС (ассоциированная, то есть комплексная, вакцина против коклюша, дифтерии и столбняка), АаКДС (вакцина с бесклеточным коклюшным компонентом) и АДС (дифтерийно-столбнячный анатоксин), также «щадящих» вакцин АДС-М и АД-М. Кроме того, в России зарегистрированы вакцины компании «SanofiPasteur»: Тетракок (против дифтерии, столбняка, коклюша, полиомиелита) и Тетраксим (против дифтерии, столбняка, коклюша, полиомиелита, с бесклеточным коклюшным компонентом); Д. Вакс (дифтерийно-столбнячный анатоксин для вакцинации детей в возрасте до 6 лет) и Имовакс Д. Адюлт (дифтерийно-столбнячный анатоксин для вакцинации детей старше 6 лет и взрослых), а также Пентаксим (вакцина против дифтерии, столбняка, коклюша, полиомиелита и гемофильной инфекции с бесклеточным коклюшным компонентом).
Согласно российскому прививочному календарю, вакцинация детей в возрасте до года проводится в 3, 4–5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 7 лет, третья – в 14. Взрослые должны ревакцинироваться от столбняка и дифтерии каждые 10 лет.
Виды вакцинации
Вакцинацию разделяют на: плановую, догоняющую, срочную, постконтактную, дополнительную и вакцинацию по эпидемическим показаниям.
Кроме того, некоторые прививки периодически нужно обновлять, и тогда врачи говорят о ревакцинации.
Плановая вакцинация
Такая вакцинация включена в Национальный календарь прививок, который составляет Министерство здравоохранения. Календарь включает плановые прививки против 12 инфекций и уточняет, каким категориям граждан они показаны: новорожденным, детям и взрослым.
Плановая вакцинация не является обязательной. Каждый вакцинируется в добровольном порядке. Те категории граждан, которые включены в нацкалендарь, смогут сделать прививки бесплатно.
Догоняющая вакцинация
Если были нарушены сроки плановой вакцинации, на помощь приходит догоняющая. В этом случае должны быть соблюдены минимальные интервалы между введением доз вакцин.
В настоящее время в России отсутствует сформированная нормативная база, описывающая принципы догоняющей вакцинации. Российские врачи в этом вопросе руководствуются международными рекомендациями, а также недавно вышедшим документом, подготовленным Федеральным медико-биологическим агентством, который также носит рекомендательный характер.
Срочная (или экстренная) вакцинация
Такую вакцинацию проводят, если внезапно появилась какая-то новая эпидемия. В качестве примера можно привести COVID-19 и срочную вакцинацию населения против этой болезни во всём мире.
Постконтактная вакцинация

Постконтактная вакцинация может понадобиться:
- после контакта с больным человеком (например, после тесного общения с больным корью, свинкой, гепатитом А и В, ветряной оспой) или пребывания на эндемичной территории,
- после укуса или ослюнения животным (в первую очередь следует подумать о вакцинации против бешенства и столбняка),
- в случае получения открытой раны (здесь может быть нужна прививка против столбняка).
Важно! Вакцинироваться после контакта рекомендуется всем людям, кто не делал прививок ранее, прошел неполный курс вакцинации или не знает свой вакцинальный статус.
Дополнительная вакцинация
Вакцины защищают от вирусов и бактерий. Национальные календари разных стран включают разные прививки, так как защита требуется от тех микробов, которые наиболее активны в конкретном регионе.
Поэтому, когда человек меняет регион, например, едет в отпуск или бизнес-поездку, ему нужно пройти дополнительную вакцинацию, чтобы обезопасить себя от типичных для этого региона болезней. Подробнее о том, какие прививки следует сделать перед поездкой в ту или иную страну, можно узнать, ознакомившись с соответствующими разделами на сайтах CDC и ВОЗ.
Вакцинация по эпидемическим показаниям
Если есть какая-то особая угроза заражения, то проводят вакцинацию по эпидемическим показаниям. Этот план профилактических прививок также утверждает Минздрав.
В отличие от плановой вакцинации, которая является добровольной, вакцинация по эпидпоказаниям обязательна для определенных групп граждан. К ним относят лиц, которые:
- живут или планируют поездку в опасный регион;
- работают в условиях, где риск заражения выше: бактериологи, фермеры, доктора, животноводы, строители, работники общепита и др.;
- живут в месте нахождения источника инфекции и не имеют документального подтверждения, что они уже переболели или прививались ранее.
Ревакцинация
Ревакцинация необходима для продления действия вакцин, так как некоторые прививки действуют не всю жизнь, а лишь на протяжении нескольких лет. Как правило, это относится к убитым или субъединичным вакцинам, например, прививкам от:
- гриппа (обновляют ежегодно),
- дифтерии и столбняка (бустерная доза 1 раз каждые 10 лет),
- клещевого энцефалита (обновляют раз в 3 года).
О том, какие типы вакцин бывают и как они работают, можно подробнее узнать из статьи «Какие прививки делают детям?» на нашем сайте.
Однократная или двукратная ревакцинация детей школьного возраста от контролируемых инфекций также включена в нацкалендарь профилактических прививок.
График профилактических прививок
В Национальном календаре прививок, составленном Министерством здравоохранения¹, отображены все профилактические прививки. Их делят на прививки плановые и прививки по эпидпоказаниям.
Плановых прививок сейчас 12 (табл. 1), их начинают делать с момента рождения и далее по определённой схеме. Нацкалендарь содержит также информацию о сроках ревакцинации по каждой болезни.
Таблица 1. Календарь профилактических прививок.
БолезньВремя вакцинацииВремя ревакцинации
Вирусный гепатит ВПервая доза: при рождении (первые 24 часа)Вторая доза: в 1 месяцТретья доза: в 6 месяцевЧетвертая доза: в 12 месяцев (только для детей из групп риска)
—
ТуберкулёзОдна доза на 3–7 день жизниДети 6–7
Пневмококковая инфекцияПервая доза: в 2 месяцаВторая доза: в 4,5 месяца
В 15 месяцев
ДифтерияПервая доза: в 2 месяцаВторая доза: в 4,5 месяцаТретья доза: в 6 месяцев
Первая: в 18 месяцевВторая и третья: в 6–7 и в 14 лет. Далее с 18 лет – бустерная доза каждые 10 лет
Столбняк
Коклюш
ПолиомиелитПервая доза: в 3 месяцаВторая доза: в 4,5 месяцаТретья доза: в 6 месяцев
В 18 месяцев, 20 месяцев и в 14 лет
Гемофильная инфекция (только для детей из групп повышенного риска)Первая доза: в 3 месяцаВторая доза: в 4,5 месяцаТретья доза: в 6 месяцев
В 18 месяцев
Корь
В 12 месяцев
В 6 лет
Краснуха
Эпидемический паротит
ГриппС 6 месяцевКаждый год
Важно! В Национальном календаре профилактических прививок нет некоторых инфекционных заболеваний, от которых всё равно лучше вакцинироваться. Педиатры настоятельно рекомендуют делать детям прививки также от ротавирусной инфекции (с 2-х месяцев), менингита и вирусного гепатита А (с 3-х лет), ветрянки (перед детсадом) и вируса папилломы человека (девочкам с 12 лет)².
Календарь прививок по эпидпоказаниям включает другие заболевания. Эти прививки рекомендованы, если планируется поездка с детьми в регионы, в которых постоянно присутствует какая-либо специфическая инфекция. Такие прививки становятся обязательными, если начинается эпидемия или если ребенок проживает или планирует находиться вблизи очага инфекции.
По эпидпоказаниям вакцинируют от:
- дизентерии,
- чумы,
- сибирской язвы,
- бешенства,
- холеры,
- желтой лихорадки,
- клещевого энцефалита и других заболеваний.
Календарь прививок по возрасту
Согласно календарю, по мере взросления дети должны получать определенное количество прививок. Чтобы убедиться, что все прививки сделаны вовремя, можно свериться с таблицей ниже.
Таблица 2. Календарь профилактических прививок по возрасту.
Возраст (включительно)Вакцинация
До 1 года Гепатит В, туберкулез, пневмококковая инфекция, дифтерия, столбняк, коклюш, полиомиелит, гемофильная инфекция, корь, краснуха, эпидемический паротит, грипп
До 3 летРевакцинация: пневмококковая инфекция, дифтерия, столбняк, коклюш, полиомиелит, гемофильная инфекция (для детей из группы риска), грипп
До 7 лет Ревакцинация: туберкулез, дифтерия, столбняк, корь, краснуха, эпидемический паротит, грипп
От 7 до 18 летРевакцинация: полиомиелит, дифтерия, столбняк (бустерная доза), грипп
Возраст и время вакцинации могут отличаться для детей, которые находятся в группе риска или которые не были привиты по графику.
В группы риска по отдельным болезням, как правило, входят дети:
- с различными болезнями и аномалиями (нервной системы, кишечника, иммунодефицитом, анатомическими дефектами, онкологией);
- рождённые от матерей с гепатитом В и ВИЧ-инфекцией;
- недоношенные дети;
- проживающие в домах ребёнка.
Если график вакцинации по каким-то причинам был нарушен, следует обратиться к специалисту: тот поможет подобрать индивидуальную схему вакцинации с учетом истории прививок ребенка.
Подготовка к прививке
Обычно никакой специальной подготовки к иммунизации не требуется. Перед вакцинацией педиатр обязательно должен осмотреть ребенка. Он объяснит, зачем нужна иммунопрофилактика, расскажет о возможных реакциях и осложнениях.
Родители должны обязательно сказать врачу о прошлых сильных реакциях на введение вакцины. К таким реакциям относят температуру выше 40℃ или отёк в месте укола диаметром больше 8 см.
Перед прививкой можно исключить из рациона ребенка продукты, которые вызывают у него аллергию (часто — шоколад, цитрусовые, копчености). Врачи также не рекомендуют давать детям антибиотики и противомикробные средства группы сульфаниламидов за несколько дней до введения живых вакцин³.
Если родители не хотят делать ребенку профилактическую прививку, врачи просят оформить такой отказ в письменной форме. Это требование федерального закона («Об иммунопрофилактике инфекционных болезней»)⁴.
Советы родителям

Родителям, которым предстоит вакцинировать ребенка, могут помочь эти советы:
- Ещё до прививки можно спросить врача о препаратах, которые помогут смягчить возможные нежелательные реакции. Рекомендуется также узнать у специалиста о побочных эффектах для каждой вакцины.
- После прививки лучше посидеть с ребенком 30 минут возле прививочного кабинета. Тогда при развитии анафилаксии ребенку будет оказана незамедлительная помощь.
- При повышенной температуре после прививки врачи рекомендуют давать детям больше жидкости: компотов, соков или обычной воды.
Не стоит также путать побочные эффекты с небольшими, временными нежелательными реакциями, с которыми вполне можно справиться самостоятельно, не прибегая к дополнительной врачебной помощи. При возникновении таких реакций важно не паниковать и действовать согласно рекомендациям, полученным от педиатра перед прививкой (видео 1).
Видео 1. Проблемы после вакцинации: советы родителям. О поствакцинальных эффектах рассказывает Н. Ткаченко, заведующая отделением вакцинопрофилактики в Научном центре здоровья детей.
Возможна ли вакцинация не по графику?
График вакцинации можно изменить, например, если вы планируете поездку с ребенком. В этом случае врач-педиатр проконсультирует по новым срокам в индивидуальном порядке. И все же врачи советуют не нарушать установленную схему. Догоняющая вакцинация требует жесткого соблюдения интервалов между прививками. Если курс вакцинации растягивается, она может быть менее эффективной.
Противопоказания к вакцинации
Противопоказания к вакцинации бывают постоянными и временными и меняются в зависимости от вакцины.
К постоянным относят⁵:
- сильную реакцию после первой дозы (температура выше 40 ℃ и/или отек диаметром более 8 см);
- первичный иммунодефицит, сильное угнетение иммунитета (глубокая иммуносупрессия), злокачественные новообразования, прогрессирующие заболевания нервной системы, афебрильные судороги в анамнезе;
- непереносимость компонентов вакцины (куриного белка, дрожжей и др.);
- вес ребенка менее 2000 граммов.
При этом чаще всего постоянный медотвод дают от применения живых вакцин. Врачи-педиатры все равно настаивают на необходимости прививок и стремятся сделать вакцинацию максимально безопасной. Так, детей с первичным иммунодефицитом вместо живых вакцин прививают инактивированными и анатоксинами. В период проведения иммуносупрессивной терапии дожидаются ее окончания, а при наличии злокачественной опухоли — стабильного состояния пациента. Недоношенных детей начинают прививать сразу, как стабилизируется их состояние и начнет прибавляться вес.

Вакцинация временно противопоказана при:
- острых инфекциях или хронических заболеваниях при их обострении;
- нетяжелых формах ОРВИ, острых кишечных заболеваниях — до того, как нормализуется температура.
Если есть противопоказания, врач оформляет медицинский отвод на срок до 3-х месяцев или навсегда – при постоянных противопоказаниях. Медотвод должен быть обоснован. Основаниями для отвода не являются астма, дисбактериоз, колики, болезни в семье и т.
Важно! При наличии временного медотвода важно продолжить вакцинацию после того, как он закончится. Отсутствие прививок может привести к гораздо более серьезным последствиям, чем осложнение после вакцин. Например, если ребенок не привит против столбняка, любая открытая рана, если в нее попадет грязь, может привести к инфекции (напомним, что столбняк без должного лечения приводит к смерти 70–90% больных). Также в период пандемий или эпидемий ребенку могут отказать в приеме в школу или детский сад, если он не вакцинирован.
Заключение
Профилактические прививки включены в Национальный календарь, составленный Минздравом. В него входят прививки против 12 инфекций, которые врачи настоятельно рекомендуют делать детям. В календаре предусмотрена схема: когда какую прививку делать, сколько нужно доз и когда нужно ревакцинироваться.
Помимо плановых прививок, детей иммунизируют по эпидемических показателям, когда речь идёт о возникновении какой-то новой инфекции или о нахождении ребёнка рядом с очагом заболевания. Тогда детей прививают также от холеры, клещевого энцефалита, дизентерии и т.
График вакцинации изменять можно, но врачи этого делать не рекомендуют. Любая последующая вакцинация в этом случае должна происходить после того, как врач составит индивидуальный график прививок для ребёнка. Соблюдение сроков и интервалов вакцинации — чрезвычайно важная задача, так как при сбое графика вакцина может не оказать необходимого эффекта или вызвать нежелательные побочные реакции.
Что такое вакцинация?
Вакцинация — это процесс введения людям вакцин, препаратов, помогающих сформировать иммунитет против многих инфекционных заболеваний. Вакцинопрофилактику начинают с рождения. В детстве она особенно важна для защиты от заражения опасными инфекциями и для создания крепкого иммунитета на всю жизнь.
Всемирная организация здравоохранения (ВОЗ) считает вакцинопрофилактику одним из главных способов борьбы с инфекциями. Благодаря вакцинам удалось ликвидировать одни болезни (последний случай натуральной оспы зарегистрирован в 1978 году) и заметно ограничить распространение других (столбняк, корь, полиомиелит).
Что такое ревакцинация?
В некоторых случаях вакцинальный иммунитет сохраняется до конца жизни уже после первой прививки, но чаще, чтобы добиться желаемого эффекта, нужно вовремя пройти ревакцинацию (повторное введение вакцины), иногда — не одну. Выполняют ревакцинацию со строгой периодичностью: между первым и последующими применениями вакцины должно пройти определенное время в зависимости от вида прививки.
Важно! Ревакцинация от некоторых болезней нужна и взрослым: ежегодно – от гриппа, каждые 10 лет – от дифтерии и столбняка. Молодым женщинам, планирующим беременность, может понадобиться привиться от краснухи и кори, если они не болели, не были привиты или получили только одну дозу вакцины в детстве.
Из чего состоят вакцины?
Задача вакцины — имитировать болезнь, не вызывая ее симптомов. При этом иммунная система человека реагирует на вакцину как на инфекцию, вырабатывая защиту против диких патогенов (рис.
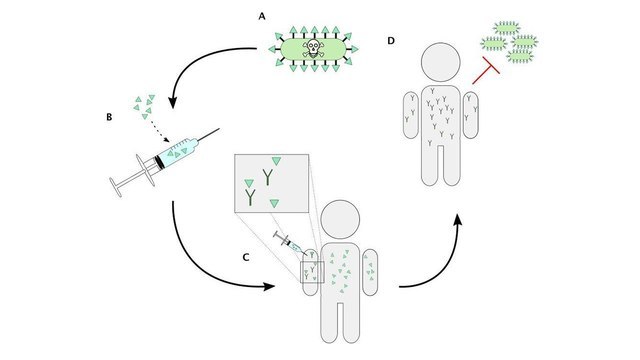
Рисунок 1. Как работают вакцины. А — отдельные части бактерий и вирусов (антигены — зеленые треугольники на рисунке) распознаются нашей иммунной системой, после организм начинает сопротивляться инфекции. В — вакцины содержат целые клетки возбудителей болезней, или их отдельные антигены, при этом вакцина не может вызвать болезнь. С — при введении антигенов в организм наша иммунная система генерирует специфические защитные антитела (Y на рисунке). D — если мы встретимся с инфекцией в будущем, организм сможет быстро распознать возбудителя по его антигенам, болезнь не разовьется. Источник
В основе вакцин могут быть:
- живые, ослабленные вирусы или бактерии (дикие микроорганизмы выращивают в лаборатории на культурах клеток, пока они не потеряют способность вызывать болезнь),
- убитые целые вирусы или бактерии (микроорганизмы инактивируют формальдегидом или нагреванием),
- отдельные антигены — части микроорганизмов, которые распознаются нашей иммунной системой (это могут быть белки или полисахариды клеточной стенки микроорганизмов или обезвреженные токсины, которые бактерии выделяют в окружающую среду).
Именно эти компоненты провоцируют иммунный ответ, «учат» организм распознавать возбудителя и уничтожать его. Некоторые вакцины защищают сразу от нескольких инфекций (например, трехкомпонентная вакцина против коклюша, дифтерии и столбняка).
Кроме этого, в вакцинах могут содержаться вещества-адъюванты (они призваны усиливать эффект препаратов), стабилизаторы, консерванты и антибиотики.
Почему важно вакцинировать детей?
Вакцинация нужна, чтобы защитить ребенка от опасных заболеваний, которые могут стать причиной тяжелых осложнений, инвалидности или даже смерти. Так, полиомиелит грозит параличом, корь — энцефалитом, пневмококковая инфекция — пневмонией и менингитом. Многие родители, принимая решение о вакцинации, опасаются поствакцинальных осложнений, но они встречаются гораздо реже тяжелых последствий заболеваний, от которых прививают малышей. Не говоря уже о медикаментозной нагрузке на печень, почки и другие внутренние органы в процессе лечения от вакциноуправляемых инфекций.
Эффективных средств лечения некоторых инфекций и вовсе не существует. В отношении других болезней существующее лечение может оказаться неэффективным (возбудители с каждым годом все активнее вырабатывают устойчивость к антибиотикам), и ребенок может пострадать. Выполнение обязательных прививок – самая надежная профилактика подобных трагедий.
Младенца первых месяцев жизни защищают от инфекций антитела мамы, полученные через плаценту и с молоком при грудном вскармливании, но этой защиты недостаточно и со временем она ослабевает. Проведение вакцинации детей помогает уберечь их от опасных заболеваний. Даже если малыш растет в благополучной среде, риск заражения опасными инфекциями сохраняется. Полностью контролировать все его контакты, исключить нахождение с другими людьми в помещениях и передачу возбудителей не удастся.
Важно! В России вакцины от основных заболеваний бесплатны. Детям они вводятся по определенному графику – национальному календарю вакцинации. Полный курс вакцинопрофилактики позволяет сформировать иммунитет от двенадцати наиболее опасных инфекционных заболеваний. Вакцинацию детей проводят под обязательным врачебным контролем с учетом ряда условий: состояния здоровья, противопоказаний, наличия аллергии. Это позволяет исключить риск осложнений и сформировать устойчивый иммунитет.
Отказываться от прививок не стоит еще и потому, что это влечет за собой ряд ограничений:
- в случае угрозы эпидемии школы и детские сады могут отказать в посещении непривитым детям. Если карантины вводятся последовательно по разным поводам, а инкубационные периоды заболеваний продолжительны, срок изоляции может составить до нескольких месяцев. Нарушение карантина для малыша, который не прошел вакцинацию, опасно повышенным риском заражения;
- ребенок, не получивший вакцину против полиомиелита, должен быть отделен от детей, привитых оральной полиовакциной, на 60 дней (живой вакцинный вирус полиомиелита может передаваться от ребенка к ребенку и крайне редко способен вызывать симптомы болезни, если ребенок не получил до этого инактивированную вакцину);
- ребенку без обязательных прививок может быть запрещен въезд в некоторые страны.
Последствия отказа от вакцинации могут аукнуться и во взрослом возрасте. При приеме на работу, связанную с риском заражения, или в организации, которые контролируют здоровье сотрудников, соискатель не пройдет медкомиссию.
Дополнительный аргумент в пользу вакцинации — формирование коллективного иммунитета. Если не менее 80-95% населения привито, инфекция не может распространяться, а значит, риск заболеть снижается для каждого, включая тех, кто не может пройти вакцинацию из-за противопоказаний (рис.
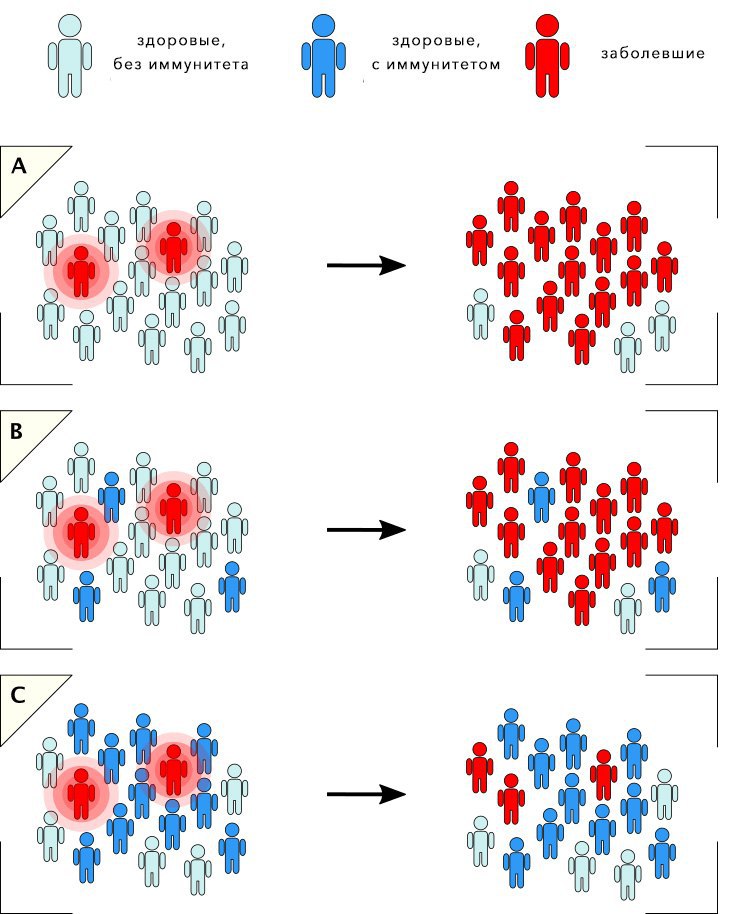
Рисунок 2. Как формируется коллективный иммунитет. А — вакцинированных людей нет, и инфекция поражает почти всех. В — Вакцинированных людей мало, заболевают почти все непривитые. С — вакцинированных людей много, инфекция плохо распространяется. Источник
Существуют ли риски?
Хотя безопасность каждой вакцины строго контролируется, при вакцинации детей не исключены побочные реакции и осложнения.
Наиболее частые нежелательные эффекты после введения вакцин не опасны, быстро проходят и не требуют специального лечения. Это покраснение в месте инъекции, повышение температуры, сонливость и т.
Осложнения встречаются очень редко (в 1% случаев, а тяжелые еще реже) и обычно связаны с дефектами иммунной системы, аллергическими реакциями, генетической предрасположенностью или с тем, что прививку сделали на фоне ОРВИ. Перед вакцинацией педиатр должен осмотреть ребенка и лишь потом выдать направление на прививку.
Противопоказанием к вакцинации может стать:
- хроническое заболевание или болезнь в острой фазе,
- угнетенный иммунитет (например, из-за ВИЧ-инфекции или проведения иммуносупрессивной терапии),
- неврологические расстройства,
- плохая переносимость вакцины в прошлом,
- наличие аллергии на компоненты вакцины.
Полный перечень противопоказаний всегда указан в инструкции к вакцинному препарату.
Чтобы дополнительно снизить риск осложнений, рекомендуется:
- не вводить в рацион новые продукты за несколько дней до и после прививки, исключить контакты с аллергенами;
- полчаса после введения вакцины оставаться рядом с кабинетом или больницей на случай развития аллергии, чтобы можно было быстро оказать медицинскую помощь;
- соблюдать рекомендации педиатра и других врачей, сообщать о проблемах со здоровьем малыша после вакцинации;
- за 2 недели до вакцинации желательно исключить контакт с инфекционными больными.



